Nivel de manejo del médico general: Diagnóstico sospecha Tratamiento inicial Seguimiento no requiere
Aspectos esenciales
- La debilidad muscular tiene diversas causas, dependiendo de la estructura dañada: músculo, unión NM, nervio, vía piramidal.
- Los signos clínicos dependen del nivel de la lesión.
- Siempre diferenciar entre compromiso de 1era Motoneurona y 2da Motoneurona mediante examen físico.
- El tratamiento depende del sistema dañado y su etiología.
Caso clínico tipo
Mujer de 25 años, estudiante, inicia cuadro clínico caracterizado por debilidad distal simétrica en miembros inferiores y superiores, de instalación progresiva e insidiosa, que en pocos días asciende afectando los músculos de los brazos y cara, impidiéndole deambular. No refiere actualmente disnea ni dificultad para orinar ni a la defecación.
Definición
El concepto de «parálisis» hace referencia a la pérdida del movimiento voluntario debido a la interrupción de alguna vía motora en cualquier punto entre el cerebro y la fibra muscular. Dentro de este concepto, existen los sufijos «-plejía», el cual se refiere a una debilidad tan grave que no es posible contraer el músculo, y «-paresia», el cual a su vez indica una debilidad menos intensa. En esta misma línea, las parálisis se pueden subdividir según su localización y distribución de la debilidad muscular: hemiplejía (la forma más común de parálisis; su área afectada en solo una mitad del cuerpo), paraplejía (el área afectada son ambas piernas) y tetraplejía (el área afectada son las cuatro extremidades).
Otra forma de dividirlas es por la ubicación de la interrupción, pudiendo ser en: músculo (miodistrofias), unión neuromuscular (miastenia gravis, síndrome Eaton Lambert), nervio (neuropatías) , vía piramidal (lesiones vasculares, sección medular, etc), corteza motora (lesiones tumorales, ACV, hemorragias intracraneales) y voluntad (conciencia).
La debilidad es un síntoma de consulta muy frecuente y su causa variada. El diagnóstico del mecanismo y la localización es de carácter clínico y que se puede complementar con Imagenología.
Etiología
Es muy variada considerando cada uno de los niveles comprometidos.
- Corteza motora: ACV isquémico y hemorrágico, hemorragia Intracraneal, lesiones tumorales, lesiones traumáticas, infecciones, esclerosis múltiple, lesiones desmielinizantes de 1era y 2da motoneurona (ELA).
- Tronco encefálico y médula espinal: similares a las presentes a nivel de corteza.
- SNP: mononeuropatías, radiculopatías, polineuropatías, mononeuritis múltiple, lesiones desmielinizantes (Sd Guillian Barré o CIDP).
- Unión neuromuscular: miastenia gravis, síndrome Eaton Lambert, botulismo.
- Miopatías: miopatías congénitas (distrofia de Duchenne, distrofia de Becker) y miopatías no congénitas o adquiridas.
Fisiopatología
Se pueden subdividir en las de tipo vascular (infartos isquémicos o hemorrágicos), enfermedades del SNP (desmielinización o compromiso axonal o ambas), trastornos de la placa motora (presencia de anticuerpos anti-receptores o bloqueador de receptores de acetilcolina), alteraciones genéticas a nivel molecular de la estructura muscular (miopatías congénitas)
Epidemiología
No tienen una predilección etárea y generalmente se pueden ver tanto en servicios de atención primaria como en servicio de urgencia. Se pueden identificar en algunos casos antecedentes familiares (miopatías) o factores de riesgo generales a otras enfermedades (factores de riesgo cardiovascular en ACV).
La parálisis cerebral espástica es la más común, llegando a ser el 70-80% del total.
Diagnóstico
El diagnóstico de la debilidad se basa en la semiología. Siempre se debe diferenciar entre lesiones de 1era motoneurona y lesiones de 2da motoneurona. Para ello recurrir al examen físico evaluando la presencia de espasticidad (mayor en 1era motoneurona), tono muscular (aumentado en 1era motoneurona), presencia de reflejos osteotendíneos (exaltados en primera motoneurona), reflejos plantar extensor (lesión 1ea motoneurona) o flexor, presencia de fasciculaciones (2da motoneurona), atrofia precoz (en 2da motoneurona).
En segundo lugar caracterizar el perfil temporal y evolutivo de la parálisis. En general en los pacientes con PNP el inicio es distal y suele ser simétrico, con distribución en guante y calcetín, con progresión hacia proximal, que puede o no asociar componente sensitivo dependiendo de la causa.
En el caso de otras neuropatías es característico su asimetría, compromiso sensitivo asociado, generalmente unilateral más que bilateral. En general considerar lesiones que no son progresivas y de inicio agudo, de carácter vascular. Lesiones de inicio subagudo con progresión a proximal como enfermedades desmielinizantes. Perfil recurrente con debilidad ocasional frente a ejercicio con recuperación posterior enfermedades de la placa motora. Cuadros recurrentes más espaciados con recuperación entre episodios, esclerosis múltiple.
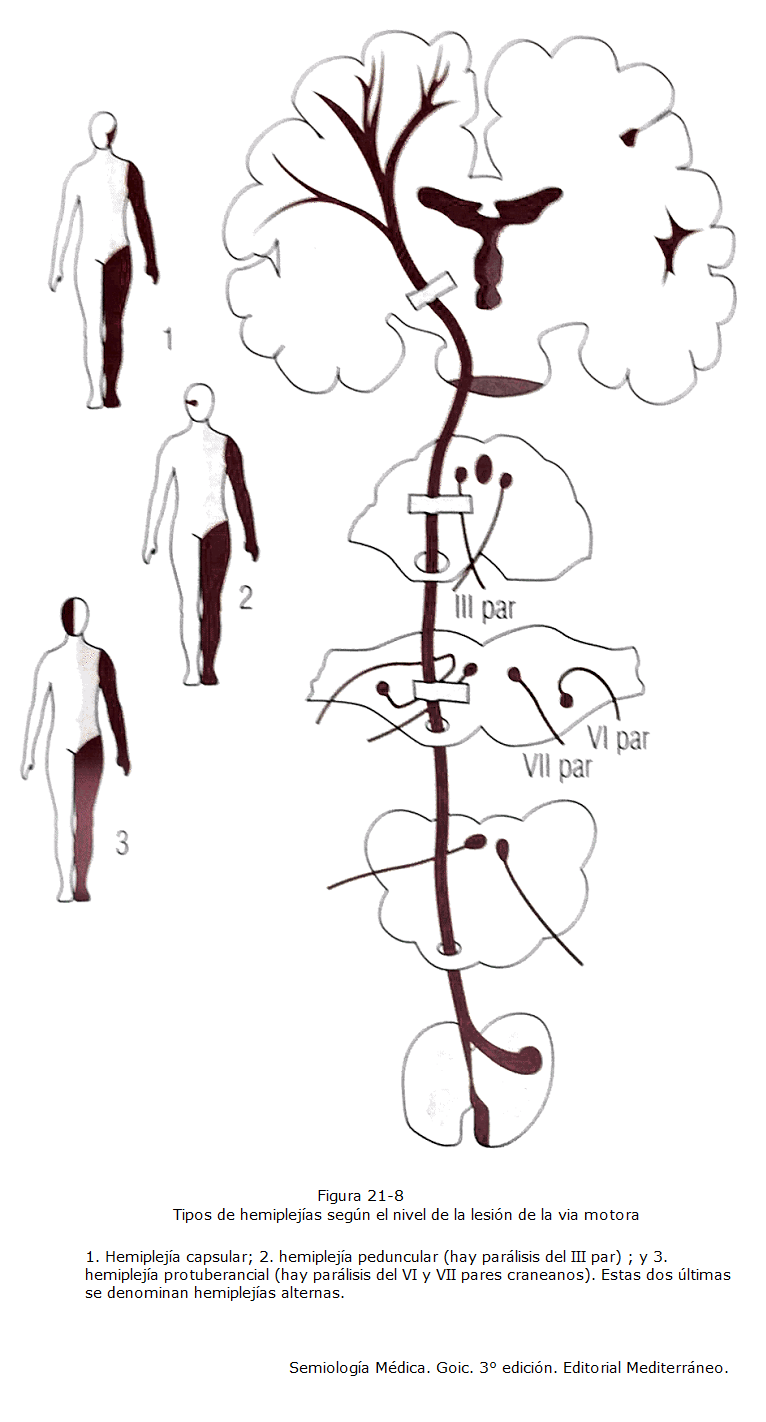
En tercer lugar evaluar localización de la parálisis, si es simétrica y distal, pensar en PNP, unilateral, asimétrica una mononeuropatía o radiculopatía, compromiso simétrico asociado a nivel sensitivo con signos de 2da motoneurona, lesión medular, y dependiendo de la altura puede asociar compromiso de control de esfínteres. Compromiso proximal (grandes articulaciones cadera y cintura escapular), recurrente, asociado a compromiso de pares craneanos (sobre todo III,VI y glosofaríngeo) en enfermedades de la placa motora. verificar compromiso de pares craneanos en relación a la parálisis (síndromes alternos, con compromiso ipsilateral a la lesión, de par craneano con compromiso contralateral a lesión en parálisis inferior).
Diferenciar entre armónico (lesiones generalmente posteriores a la corteza, a nivel de tronco encefálico) o disarmónico (compromiso generalmente de corteza cerebral).
Los exámenes complementarios se solicitarán dependiendo de la causa y de la clínica se puede recurrir a la Imagenología (TAC o RNM según sea el caso, siendo mejor la RNM a nivel de médula ósea o TAC para estudiar precozmente pacientes con sospecha de ACV) o electromiografía. En algunas enfermedades, se tienen exámenes específicos (anticuerpos para miastenia gravis (anticuerpos anti receptores de acetil colina), test de tensilon para miastenia gravis, biopsia muscular en miopatía).
Tratamiento
Dependiendo de la causa se definirá tratamiento una vez confirmado el diagnóstico. La mayor parte de los casos se definirá tratamiento en conjunto con el especialista.
- PNP: En el caso de la diabetes, manejo con pregabalina y control glicémico estricto.
- Mononeuropatías: Identificar la causa, y liberación quirúrgica del nervio en caso de que sea por compresión mecánica.
- Enfermedades de la placa motora: En miastenia gravis, uso de anticolinesterásicos, timectomía y en crisis plasmaféresis si hay compromiso de vía aérea.
- Infartos medulares, de troncoencefálico y corteza cerebral: Identificar causa del infarto, manejo de factores de riesgo, eventual TACO dependiendo de la causa, rehabilitación.
- Miopatías: dependiendo de la etiología de la miopatía.
Seguimiento
Realizado por el especialista

