Definición:
La neumonía adquirida en la comunidad (NAC) es la infección respiratoria aguda que compromete el parénquima pulmonar ocasionada por microorganismos adquiridos fuera del ambiente hospitalario, correspondiendo a un proceso incubado en el medio ambiente comunitario.
La gravedad puede variar desde un cuadro banal en sujetos jóvenes previamente sanos que puede confundirse con infecciones del tracto respiratorio superior, bronquitis o gripe, hasta cuadros graves que deben ser manejados en unidades especializadas de cuidado intensivo y ponen en peligro la vida de los pacientes.
Los principales mecanismos de adquisición de una neumonía son:
• Aspiración de contenido bucofaríngeo o gástrico
• Inhalación de aerosoles (virus, Legionella sp, Mycobacterium tuberculosis).
• Diseminación hematógena de otro foco infeccioso
• Iatrogénica (por instrumentalización de la vía aérea o espacio pleural).
• Infección por vecindad.
Epidemiología:
La neumonía es la principal causa de muerte por enfermedades infecciosas en la población chilena y la primera causa específica de muerte en los mayores de 80 años. La incidencia y letalidad de la neumonía comunitaria se elevan en las edades extremas de la vida (menores de un año y mayores de 65 años). Así, la tasa de mortalidad por neumonía en la población senescente alcanza a 6,6 muertes por cada 1.000 personas.
En los estudios poblacionales se ha estimado que cerca del 80% de los pacientes con NAC pueden ser manejados en el ámbito ambulatorio debido a su bajo riesgo de complicaciones y muerte (letalidad inferior a 1-2%), y menos de 20% de los episodios deben ser admitidos al hospital debido a la gravedad de la infección pulmonar, concentrándose en esta población el mayor riesgo de complicaciones, muerte y demanda de recursos de salud.
En Chile, la incidencia y mortalidad de la neumonía tienen un patrón estacional, concentrándose en los meses de invierno.
Pacientes >65 años, comorbilidadades, el consumo de tabaco, el alcoholismo y la contaminación ambiental constituyen factores de riesgo independiente de adquirir una neumonía comunitaria y se cree que su elevada prevalencia explica en parte la situación de la mortalidad por neumonía.
Etiología:
En los estudios diseñados específicamente para estudiar los agentes causales, en el 40-50% de los casos no se identifica el patógeno respiratorio.
En todos los entornos de atención, el Streptococcus pneumoniae es el principal patógeno respiratorio aislado en la neumonía comunitaria del adulto, siendo responsable de 16% de los casos tratados en el medio ambulatorio y de alrededor del 22% de los casos admitidos al hospital y la UCI.
Se estima que un tercio de los casos son ocasionados por un conjunto de microorganismos:
• Haemophilus influenzae.
• Mycoplasma pneumoniae.
• Chlamydia pneumoniae.
• Virus respiratorios (influenza, parainfluenza, sincicial respiratorio y adenovirus).
• S aureus.
• Bacilos gramnegativos entéricos.
• Legionella sp.
• Anaerobios estrictos.
Cada uno de los cuales es responsable, en general, de menos del 10% de los casos. La distribución de los microorganismos varía escasamente en los tres entornos de atención: ambulatorio, sala de cuidados generales y UCI. Entre las excepciones destaca una mayor frecuencia de infección por bacilos gramnegatios, S aureus y Legionella sp en la UCI y de Chlamydia pneumoniae en el medio ambulatorio.
Diagnóstico Clínico-Radiográfico:
La neumonía comunitaria del adulto es un cuadro de evolución aguda, caracterizado por:
• Compromiso del estado general.
• Fiebre.
• Calofríos.
• Tos.
• Expectoración purulenta.
• Dificultad respiratoria de magnitud variable.
Asociado en el examen físico a alteración de los signos vitales:
• Taquicardia.
• Taquipnea.
• Fiebre.
Y signos focales en el examen pulmonar:
• Matidez.
• Disminución del murmullo pulmonar.
• Crepitaciones.
• Broncofonía.
• Egofonía.
El diagnóstico clínico de neumonía sin confirmación radiográfica carece de precisión ya que el cuadro clínico no permite diferenciar con certeza al paciente con neumonía de otras condiciones respiratorias agudas (infecciones de la vía aérea superior, bronquitis, influenza).
El adulto mayor (> 65 años) suele tener neumonías de presentación atípica que dificultan el diagnóstico y retrasan el inicio de tratamiento, afectando adversamente el pronóstico de los enfermos. Estos pacientes suelen no presentar los síntomas respiratorios clásicos y/o fiebre, consultando por síntomas inespecíficos:
• Decaimiento.
• Rechazo alimentario.
• Somnolencia o confusión mental.
• Descompensación de enfermedades crónicas.
El diagnóstico de la neumonía comunitaria del adulto es clínico-radiográfico: la historia y examen físico sugieren la presencia de una infección pulmonar aguda, pero el diagnóstico de certeza se establece cuando se demuestra la presencia de infiltrados pulmonares de aparición reciente en la radiografía de tórax.
A los médicos de atención primaria se les recomienda solicitar radiografía de tórax en las siguientes circunstancias clínicas:
a) Paciente que consulta por tos, expectoración, fiebre y/o disnea de evolución aguda, y presenta algún signo focal en el examen pulmonar.
b) Adulto mayor de 65 años con compromiso de conciencia y/o descompensación de una enfermedad crónica de causa desconocida.
c) Paciente portador de enfermedad cardiovascular y/o respiratoria crónica (cardiopatia isquémica, insuficiencia cardíaca congestiva, EPOC, bronquiectasias), que consulta por tos, expectoración y/o fiebre, independientemente de los hallazgos en el examen pulmonar.
En general, si un paciente consulta por tos y/o expectoración y no tiene alteraciones de los signos vitales, el estado de conciencia y el examen pulmonar, se recomienda no solicitar una radiografía de tórax, ya que la probabilidad de neumonía es muy reducida.
La radiografía de tórax frontal y lateral debe ser uno de los exámenes de rutina en el diagnóstico y evaluación de los pacientes con neumonía comunitaria porque permite confirmar el diagnóstico clínico, localización, extensión y gravedad; además permite diferenciar la neumonía de otras condiciones agudas (ICC, TEP, neumotórax, daño pulmonar por drogas o de origen inmunológico), detectar posibles complicaciones, y puede ser útil en el seguimiento de los pacientes de alto riesgo.
La resolución de los infiltrados radiográficos a menudo ocurre varias semanas o meses después de la mejoría clínica, especialmente en el adulto mayor, la neumonía multilobar o bilateral, la neumonía bacteriémica y NAC grave manejada en la UCI.
Diagnóstico Microbiológico y Exámenes Complementarios:
El estudio microbiológico permite identificar el agente causal de la neumonía y su patrón de sensibilidad, y prescribir el tratamiento antibiótico específico a cada paciente. Sin embargo, la sensibilidad y especificidad de los exámenes microbiológicos son sólo moderados y, a menudo, no contribuyen al manejo inicial del paciente con NAC. Así, en un estudio nacional sólo se pudo determinar la etiología en 25% de los casos.
El estudio etiológico por ningún motivo debe retrasar el inicio del tratamiento antibiótico y los cuidados generales del enfermo, ya que este retraso puede incrementar la mortalidad por neumonía. De este modo, no es necesario realizar estudios microbiológicos extensos en todos los pacientes con neumonía comunitaria. Los estudios deben estar guiados por la gravedad de la neumonía, los factores de riesgo epidemiológico y la respuesta al tratamiento empírico. No se recomienda realizar exámenes microbiológicos de rutina en los pacientes sin criterios de gravedad manejados en el medio ambulatorio.
Baciloscopias y cultivo de Koch: En los pacientes con tos productiva y expectoración persistente y compromiso de su estado general, se recomienda obtener muestras de expectoración.
Mientras que la gravedad y riesgo de muerte (10-30%) de los enfermos hospitalizados por neumonía comunitaria justifica la realización de exámenes microbiológicos básicos:
• Tinción de gram y cultivo de expectoración
• Hemocultivos
• Cultivo de líquido pleural
Intentarán pesquisar el agente causal de la infección pulmonar y orientar el tratamiento antimicrobiano específico.
Serología: muestras de suero pareadas para la medición de títulos de anticuerpos de patógenos atípicos (M pneumoniae, C pneumoniae).
Antigenuria: muestra de orina para la detección del antígeno urinario de Legionella pneumophila en todos los pacientes que no responden al tratamiento empírico con agentes ß-lactámicos, en los pacientes con NAC grave y en casos seleccionados con factores de riesgo epidemiológico específicos.
La detección de antígenos de virus influenza A y B se recomienda en adultos con neumonía que requieren ser hospitalizados y en ancianos durante la época de alta circulación de virus respiratorios en la comunidad.
Los exámenes de laboratorio hematológicos y bioquímicos no son de utilidad para confirmar el diagnóstico ni la etiología de la neumonía. Sin embargo, pueden ser empleados para evaluar la gravedad del episodio, establecer el pronóstico y orientar el lugar de manejo.
En los pacientes con neumonía comunitaria sin comorbilidad y/o factores de riesgo de manejo ambulatorio no es necesario solicitar exámenes de laboratorio complementarios.
En los pacientes con NAC y patologías concomitantes es preferible obtener muestras para:
• Hemograma.
• Pruebas de función renal y hepática.
• Glicemia.
• Proteína C reactiva.
• La medición de la saturación de hemoglobina mediante oximetría de pulso puede ser útil en estos casos. En los pacientes que ingresen al hospital es recomendable, además, medir gases en sangre arterial por su valor pronóstico y terapéutico.
Evaluación de la gravedad:
El cuadro clínico del paciente con neumonía comunitaria que solicita atención en el medio ambulatorio (consultorios y servicios de urgencia) puede variar entre un cuadro infeccioso leve de bajo riesgo de complicaciones hasta uno de extrema gravedad con riesgo vital. El riesgo de complicaciones y muerte del paciente con neumonía comunitaria sin criterios de gravedad manejado en el medio ambulatorio (letalidad inferior a 1-2%) es bajo comparado con los pacientes admitidos al hospital (letalidad: 10-20%), especialmente aquellos con neumonía grave admitidos a las unidades de cuidado crítico (letalidad: 20-50%).
FACTORES PRONÓSTICOS ASOCIADOS A EVOLUCIÓN CLÍNICA DESFAVORABLE Y/O RIESGO DE MUERTE
Variables sociodemográficas
o Edad avanzada (> 65 años).
o Lugar de procedencia (centro geriátrico).
Cuadro clínico Historia:
o Disnea
o Compromiso de conciencia
o Sospecha de aspiración (trastornos de la deglución y/o compromiso del sensorio)
o Comorbilidades específicas: cardiopatias, enfermedad pulmonar crónica (EPOC, bronquiectasias), diabetes mellitus, enfermedad cerebrovascular con secuela motora o deterioro psicoorgánico severo, insuficiencia renal crónica, alcoho- lismo, malnutrición, enfermedad hepática crónica, cáncer. Examen físico:
o Frecuencia cardíaca >120 latidos/min.
o Presión arterial <90/60 mmHg
o Frecuencia respiratoria ≥20 resp/min
o Ausencia de fiebre (<37 C) o hipertermia (>40 C)
o Compromiso de conciencia: somnolencia, sopor, coma, confusión mental.
Radiografía de Tórax:
o Compromiso radiográfico multilobar o bilateral
o Derrame pleural
o Cavitación o absceso pulmonar
Exámenes de laboratorio:
o Función renal anormal: nitrógeno ureico >20 mg/dl o creatininemia >1,2 mg/dl.
o Hipoxemia: PaO2 <60 mmHg respirando aire ambiente.
o Hipercapnia: PaCO2 >50 mmHg respirando aire ambiente.
o Anemia: hematocrito <30% o hemoglobina <9 g/dl.
o Leucocitosis >30.000 elementos/mm3 o leucopenia <4.000 elementos/mm3.
Exámenes microbiológicos:
o Neumonía bacteriémica con hemocultivos positivos.
o Infección pulmonar por bacilos gramnegativos entéricos, S aureus, K pneumoniae, P aeruginosa y Legionella sp.
RECOMENDACIONES PARA LA EVALUACIÓN DE LA GRAVEDAD DEL PACIENTE CON NEUMONÍA COMUNITARIA ATENDIDO EN EL ÁMBITO AMBULATORIO
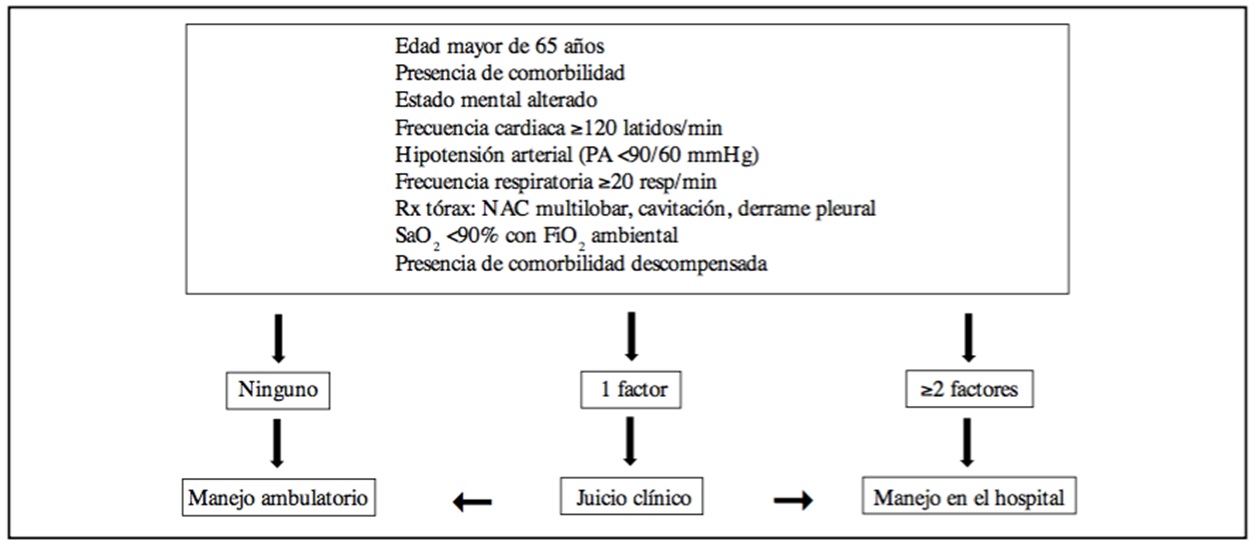
CRITERIOS DE NEUMONÍA COMUNITARIA GRAVE SEGÚN LA SOCIEDAD BRITÁNICA DE TÓRAX
CURB – CURB65 (≥2 criterios):
o Confusión mental de reciente aparición.
o Nitrógeno ureico > 20 mg/dl.
o Frecuencia respiratoria > 30 resp/mi.
o Presión diastólica < 60 mmHg o Presión arterial sistólica <90 mmHg.
o Edad > 65 años.
CRITERIOS DE NEUMONÍA COMUNITARIA GRAVE SEGÚN LA SOCIEDAD AMERICANA DE TÓRAX
• Criterios mayores (presencia de 1 criterio):
o Necesidad de Ventilación Mecánica.
o Presencia de Shock Séptico.
• Criterios menores (presencia de ≥2 criterios)
o Presión arterial sistólica <90 mmHg.
o Compromiso radiográfico multilobar.
o PaO2/FiO2 <250 mmHg.
Tratamiento:
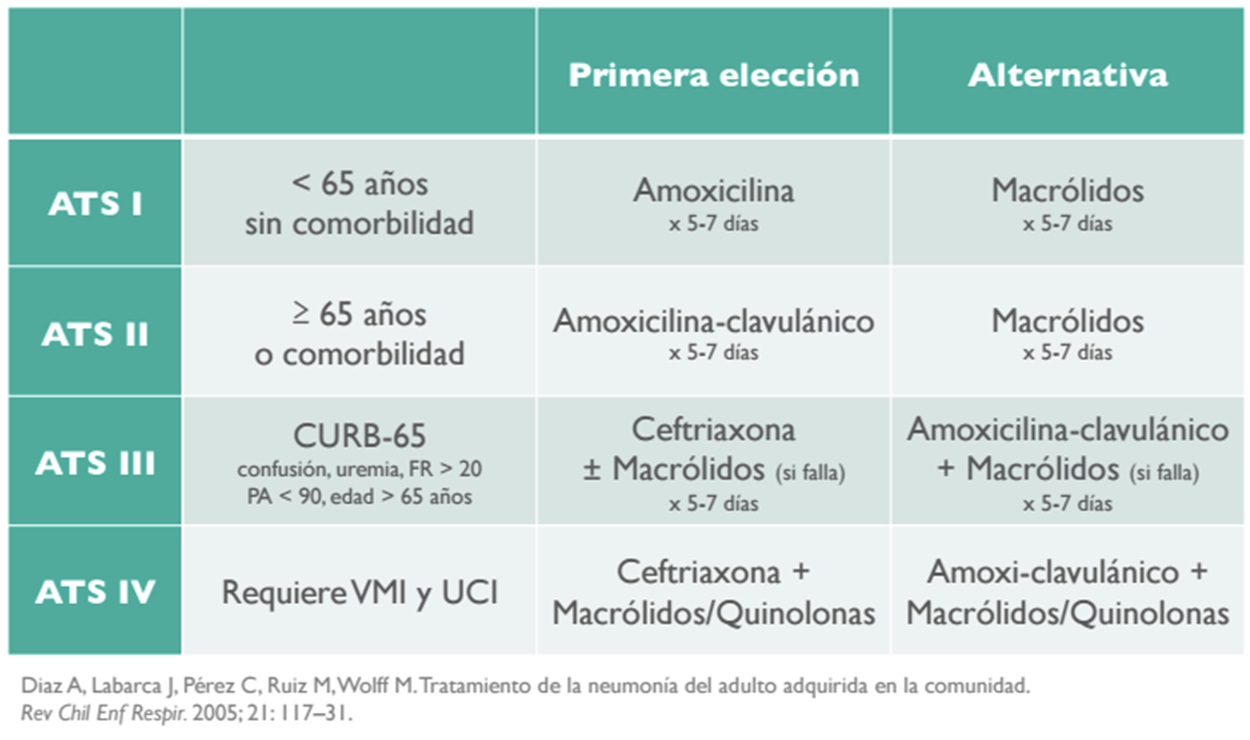
Medidas preventivas:
1. Acciones comunitarias: campañas de información en salud (evitar el hacinamiento, alcoholismo, tabaquismo, programas de vacunación).
2. Acciones en el huésped: consejo nutricional, control de las enfermedades crónicas, tratamiento del tabaquismo y alcoholismo, vacunación de la población de riesgo.
3. Vacuna antineumocócica:
La vacuna antineumocócica polivalente incluye 23 cepas de Streptococcus pneumoniae, cubriendo cerca del 90% de las cepas que ocasionan enfermedad neumocócica invasora en sujetos inmuno- competentes mayores de 5 años.
Indicaciones:
• Adultos sanos ≥65 años.
• Portadores de enfermedades crónicas: cardiopatias, EPOC, nefropatias, diabetes mellitus, cirrosis hepática, pérdida crónica de LCR, asplenia funcional o anatómica, alcoholismo.
• Inmunocomprometidos, incluyendo infección por VIH, quimioterapia y neoplasias hematológicas.
4. Vacuna antiinfluenza:
Vacuna polivalente de virus inactivados, altamente purificada, que incluye habitualmente dos cepas de virus influenza A y una de influenza B, seleccionadas de acuerdo al perfil epidemiológico del año respectivo. Debido al cambio antigénico que se produce cada año, es necesario modificar la composición de la vacuna.
Los estudios de costo-efectividad han confirmado la eficacia de la vacuna antiinfluenza en reducir la morbimortalidad asociada a la epidemia de influenza y la disminución de los gastos de salud involucrados en el manejo de los enfermos. Además, los estudios clínicos han confirmado que la vacunación reduce el riesgo de neumonía, la hospitalización y muerte de la población senescente durante la epidemia de influenza, cuando la cepa de la vacuna es similar a la presente en la comunidad.
Indicaciones:
• Adultos sanos ≥ 65 años.
• Portadores de enfermedades crónicas: cardiopatias, EPOC, nefropatias, diabetes mellitus, cirrosis hepática, pérdida crónica de LCR, asplenia funcional o anatómica, alcoholismo.
• Embarazadas con más de 3 meses de gestación.
• Inmunocomprometidos.
• Pacientes institucionalizados (geriátricos, casas de reposo).
• Trabajadores de la salud.
• Cuidadores de sujetos de riesgo elevado.
• Viajeros a áreas geográficas de epidemia.

