Antecedentes
Chagas o tripanosomiasis americana corresponde a una enfermedad zoonótica causada por el protozoo Tripanosoma cruzi que puede causar afecciones cardíacas y digestivas de tipo crónico, además de aborto espontáneo, mortinatos, prematurez y bajo peso al nacer . Aunque su principal mecanis- mo de transmisión es vectorial, la transmisión vía transfusional y congénita es relevante. Se denomina Chagas congénito a la trasmisión del protozoo desde la madre infectada al hijo a través de la placenta. El riesgo de transmisión ha sido estimado en torno al 5% (1-12%, dependiendo de varios factores. En Chile, el área endémica se extiende desde la región de Arica a la región de O’Higgins.
Objetivos
• Asegurar el acceso al diagnóstico, tratamiento y seguimiento de las personas con infección por T. cruzi.
• Vigilar el cumplimiento de las indicaciones para diagnóstico, tratamiento y seguimiento.
• Verificar instalación y funcionamiento de la red de derivación, adecuada a la realidad local.
Responsables
• Matrón(a) Supervisora y Matrón(a) Clínica
• Médico Gineco obstetra y/o Médico Encargado de Programa.
Actividades matrón(a) ligadas a Sospecha, sobre Puérperas
En toda gestante que ingresa a parto o a control postnatal proveniente de áreas endémicas o aten- dida por causa de parto prematuro, pérdida reproductiva (aborto o mortinato), se realizará búsqueda activa aplicando test serológico (ELISA IgG T. cruzi) en suero, plasma o LCR. Todo resultado positivo deberá ser enviado a confirmación al ISP o al centro de referencia reconocido por éste. En mujeres que cumplan con las condiciones precedentes y NO provengan de áreas endémicas, se deberá aplicar anamnesis dirigida, de acuerdo a Anexo nº3 de la Norma General Técnica Control y Prevención Nacional de la Enfermedad de Chagas.
Puérpera con serología para Chagas No Reactiva
• Consignar resultado de examen en ficha clínica o agenda salud de la mujer.
• Serología para Chagas No Reactiva descarta infección por T. cruzi.
Puérpera con serología para Chagas Reactiva
• Enviar muestra para confirmación a ISP o a laboratorio de referencia reconocido por éste.
• Consignar resultado de exámenes en ficha clínica o agenda de salud de la mujer.
• Casos positivos, serán informados a la mujer, con la indicación que se está a la espera de confirmación diagnóstica por ISP. En caso de sintomatología aguda puede iniciarse tratamiento bajo consideración médica.
• Iniciar tratamiento post período de lactancia estándar (a los 6 meses posparto), junto a entre- ga de consejería.
• Derivar a atención al nivel secundario para seguimiento.
Puérpera con diagnóstico confirmado de Enfermedad de Chagas (serología reactiva y PCR (+) para Chagas, obtenida antes o durante el embarazo)
• Educar a la puérpera e iniciar tratamiento post período de lactancia estándar (a los 6 meses post-parto), junto a entrega de consejería.
(*) No se ha reportado transmisión de la enfermedad vía lactancia materna por lo que no se recomienda suspender la lactancia, a menos que se verifique heridas sangrantes en pezones.
Actividades matrón (a) ligadas a Sospecha, sobre Recién Nacido o Lactante
Todo recién nacido o lactante hijo con madre con Enfermedad de Chagas, se presumirá sospechoso de infección. Durante la hospitalización se realizará toma de muestra para exámenes directos (sangre total con anticoagulante), más envío a ISP o a laboratorio de referencia, reconocido por éste, para estudio de PCR.
• Caso con resultado positivo a través de método directo, se considera caso confirmado por lo que se inicia tratamiento.
• Caso con resultado negativo a través de método directo, se debe esperar resultado de examen de PCR.
• Para el caso de lactantes solamente, con PCR positiva o negativa, se realiza segundo examen con nueva muestra al 2º mes de vida. PCR (de segunda muestra) positiva por segunda vez, confirma infección y deriva a nivel 2º para tratamiento. PCR negativa por segunda vez, se realiza tercer examen al noveno mes de vida. PCR (de tercera muestra) positiva, confirma infección y deriva a nivel 2º para tratamiento. PCR por tercera vez descarta infección.
(*) Los RN asintomáticos (70 a 80% de los casos infectados vía transplacentaria) presentarán sinto- matología similar al síndrome de TORCH, por lo que debe considerarse el diagnóstico diferencial.
Esquema de tratamiento
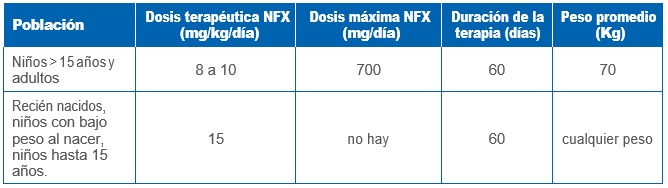
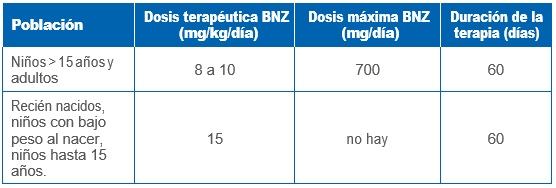
• Iniciar dosis de manera creciente, hasta alcanzar dosis terapéutica alrededor del 5º día.
• Farmacoterapia en pacientes con falla renal y hepática no se recomienda. Sin embargo sujeto a evaluación médica.
• En pacientes desnutridos o con bajo peso, ajustar dosis de acuerdo a peso real.
• Paciente no debe consumir alcohol durante el tratamiento antiparasitario.
NIFURTIMOX (NFX)
BENZNIDAZOL (BNZ)
(*) En Chile, se ha consensuado que todos los pacientes Chagásicos deben recibir tratamiento anti- parasitario, con excepción de enfermos crónicos terminales, aún cuando no hay evidencia conclu- yente respecto de la efectividad del tratamiento en etapa crónica indeterminada o asintomática. No obstante, mujeres embarazadas no serán tratadas, aún cuando presenten la enfermedad, en cuyo caso se iniciará tratamiento una vez finalizado el período de lactancia

