5.1 Introducción
La anemia después del parto (anemia posparto) afecta al 20% de las puérperas, lo que lo transfor- ma en un problema frecuente de este período. Durante la primera semana posparto, se produce una reducción del volumen plasmático y un incremento de eritropoyetina y reticulocitos, lo que se tra- duce en un aumento de la masa eritrocitaria. Estos cambios permiten que un gran grupo de mujeres resuelva espontáneamente anemias moderadas en el puerperio, otras en cambio, dado la severidad del cuadro requerirán acciones específicas para evitar las complicaciones maternas.
La anemia puede ser el resultado de insuficiencia dietética previa, infección puerperal o más frecuentemente debido a la pérdida sanguínea excesiva durante el parto.
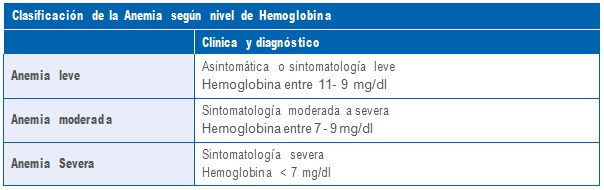
En el embarazo, la mayoría de las mujeres muestra una disminución en la concentración de hemog- lobina, como parte de la adaptación fisiológica. El aumento del volumen plasmático y del volumen sanguíneo circulante, protege a la mujer de la pérdida sanguínea asociada con el nacimiento y optimiza el transporte de oxígeno. El umbral normalmente aceptado para la anemia durante el embarazo, es de una concentración de hemoglobina de menos de 11 g/dl ó hematocrito 33%.
Al finalizar la gestación, la hemoglobina fluctúa en torno a los valores preparto durante unos pocos días y luego se eleva hasta alcanzar los niveles anteriores al embarazo. La velocidad de recuperación de la Hemoglobina, dependerá de la cantidad perdida en el parto y de la masa eritrocitaria residual después de los ajustes de volumen plasmático posparto.
Incidencia
Las puérperas presentan una incidencia de anemia que fluctúa entre un 20 y 30%, en aquellas sin suplementación de hierro previo al parto. En los grupos suplementados la anemia posparto es del 10%.
5.2 Factores de riesgo

5.3 Clínica y diagnóstico
Los síntomas clínicos característicos de esta complicación van a depender de la gravedad de la ane- mia y de la velocidad de su instalación.

Las mujeres con anemia, tienen un riesgo mayor de complicaciones infecciosas durante el puerperio, especialmente de las vías urinarias y de la herida operatoria.
Por otro lado, los síntomas de la anemia, dificultan la adaptación de la mujer al puerperio, la que se siente físicamente limitada para atender al recién nacido y con más riesgo de depresión posparto.
5.4 Prevención
• Suplementación con hierro durante el embarazo y la lactancia. La OMS recomienda la suple- mentación diaria con 60 mg/dl para todas las gestantes durante un periodo de seis meses.
• Si el tratamiento no puede completarse durante el embarazo, debe continuarse durante el puerperio o bien incrementar la dosis hasta 120 mg/dl durante el embarazo.
• Prevenir la pérdida de sangre excesiva durante el alumbramiento y posparto (Ver capítulo manejo de hemorragia posparto).
5.5 Manejo
5.5.1 Ferroterapia
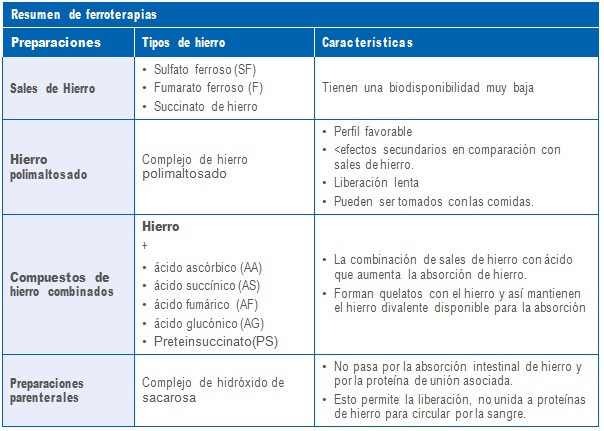
Los casos de anemia puerperal leves y moderados, se tratarán con ferroterapia oral. Los objetivos del tratamiento, son la recuperación de la masa hemoglobínica y la normalización de las reservas de hierro. La dosis indicada de Hierro oscila entre 100 y 200 mgs de Hierro al día.
En los casos en los que la mujer rechace la transfusión de sangre, y en aquellos en los que los valores del hematocrito y la hemoglobina no sean tan bajos como para considerar la anemia como grave, ser realizará tratamiento con hierro por vía oral hasta conseguir que estos se normalicen.

Buena respuesta
Para objetivar la respuesta al tratamiento, se puede recurrir a la mejoría de los síntomas y signos de Anemia referidos por la mujer, o bien objetivar la respuesta de Reticulocitosis en el Hemograma, la que se desarrolla dentro de 3 a 5 días del tratamiento, y sigue aumentando hasta 8 a 10 días después de iniciado. En condiciones ideales, el aumento de la hemoglobina es de aproximadamente 2,0 g/dL a los 21 días de tratamiento.
Una vez que los niveles de hemoglobina se han normalizado, se debe continuar con el hierro por vía oral durante al menos 3 a 6 meses (hasta un nivel de ferritina de aproximadamente 50 μg/L y una saturación de transferrina de al menos 30%).
Hierro endovenoso
El hierro parenteral (ampollas de 100 mg) es una alternativa para el hierro por vía oral, en aquellas mujeres con intolerancia digestiva al Hierro. Es también una alternativa en mujeres con anemia se- vera que rechacen la transfusión de hemoderivados.
Forma de administrar:
• La sustancia es administrada a través de una cánula venosa.
• Con posicionamiento correcto en la vena. El Hierro puede ser administrado sin diluir en bolo, o diluida (por ejemplo, 200 mL con NaCl), como una infusión corta.
• Se requiere la administración de una dosis de prueba (1 mL), para observar la tolerabilidad y la ausencia de signos de alergia.
• La inyección en bolo posterior, se administra durante 5 a 10 minutos.
• La infusión corta es durante aproximadamente 20 minutos.
• La dosis única máxima es de 200 mg.
• Por lo general, se administra 2 a 3 dosis a la semana hasta alcanzar Hb de 11,0 g/dL

5.5.2 Transfusión de Glóbulos Rojos
La transfusión de glóbulos rojos se recomienda en el tratamiento de la anemia severa, y en aquellas pacientes con valores intermedios de Hemoglobina asociados a inestabilidad hemodinámica (taquicardia, hipotensión, lipotimia).

Se debe considerar que la administración de Hemoderivados siempre puede presentar reacciones adversas, por lo cual su administración siempre debe ser supervisada. Dependiendo del tipo e inten- sidad de la reacción presentada, se debe interrumpir la transfusión y evaluar en cada caso la conve- niencia de continuar con el tratamiento.
Reacciones adversas a transfusión
• Ansiedad, sensación de muerte inminente.
• Dolor retroesternal, lumbar o en el sitio de punción.
• Hipertensión inicial, luego hipotensión.
• Náuseas, vómitos.
• Coluria o anuria.
• Aumento de la T° ≥ 1° C asociada a una transfusión y sin otra explicación.
• Prurito, rush cutáneo.
• Shock anafiláctico.
• Escalofrío.
• Cianosis.
• Distress respiratorio.
• Signos de hipocalcemia (calambres, tetania).
• Signos de hiperkalemia (náuseas, diarrea, debilidad muscular).
5.5.3 Eritropoyetina (EPO)
La eritropoyetina es una hormona producida por el cuerpo que estimula la producción de eritrocitos.
El tratamiento con eritropoyetina (EPO) es una alternativa a las transfusiones de sangre para la ane- mia ferropénica, y se ha usado ampliamente en el tratamiento de la anemia asociada con enferme- dades renales. El principal inconveniente asociado es el elevado costo.
Existen algunos informes de casos de tratamiento con EPO en personas que han rechazado las trans- fusiones de sangre por motivos religiosos, con resultados positivos que resaltaron el uso potencial de la EPO en el tratamiento de otras formas de anemia ferropénica.

En una revisión sistemática de la Cochrane, se compara la eficacia de los tratamientos con hierro y eritropoyetina, y se pone de manifiesto que hay una evidencia limitada del efecto positivo que la eritropoyetina puede tener sobre el mantenimiento de la lactancia, sin incrementar los efectos adversos asociados, aunque no existen datos que permitan recomendar su utilización en la práctica clínica. La información en cuanto a la mejor vía de administración es pobre, así como la informa- ción relativa a los resultados obtenidos en los tratamientos combinados con hierro y transfusiones. La posibilidad de efectos adversos poco frecuentes, como la referida aplasia, tiene que ser conside- rada.
5.6 Algoritmo de manejo de la anemia en el puerperio
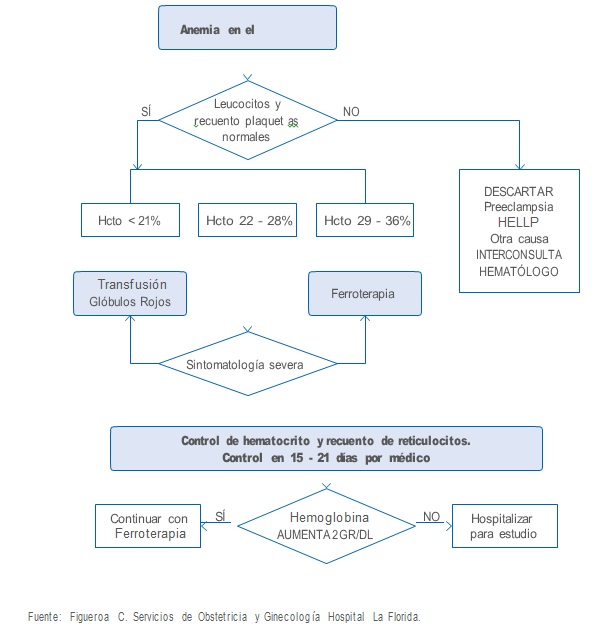 .
.
5.7 Plan de cuidados por matrón (a)
Objetivos
• Entregar a la mujer una atención integral, de calidad y con enfoque a patología asociada.
• Prevenir complicaciones maternas derivadas de la anemia.
Personal responsable
• Matrón(a) clínica de la unidad.
Actividades de matrón(a)
Mujer con anemia crónica o aguda sin necesidad de transfusión
• Categorización Riesgo Dependencia.
• Elaboración y supervisión del cumplimiento de plan atención integral.
• Favorecer la detección y seguimiento del riesgo psicosocial.
• Detección y/o seguimiento del riesgo psicosocial.
• Apoyo emocional.
• Vigilar cumplimiento de reposo relativo.
• Vigilancia de cumplimiento régimen común o liviano, según corresponda.
• Control de signos vitales (Tº, FC y PA) cada 8 horas o antes SOS (énfasis en PA y FC).
• Solicitar evaluación médica SOS.
• Evaluación de matrón(a) diaria y según necesidad. Valorar estado general, condición obstétrica y sintomatología.
• Confección de tarjetero y supervisión de administración de medicamentos.
• Administración de medicamentos EV.
• Permeabilizar vía venosa si procede.
• Supervisión de cumplimiento de plan de atención.
− Aseo y confort.
− Ducha diaria.
− Uso de brazalete de identificación.
− Medición de primera diuresis.
− 1º levantada asistida, según indicación médica.
− Apoyo en la atención del RN.
− Apoyo de lactancia.
− Avisar en caso de dolor.
− Avisar en caso de taquicardia, alteraciones de la presión arterial, disnea y/o mareos.
• Tramitar Interconsultas, órdenes de exámenes, recetas (verificar disponibilidad de medica- mentos).
• Toma de exámenes de laboratorio y solicitud de evaluación médica con resultados.
• Educar sobre autocuidado acorde a su patología.
• Dar indicaciones al alta.
− Reposo relativo.
− Régimen común.
− Aseo genital frecuente y ducha diaria.
− Control en centro de salud.
− Acudir a urgencia gineco obstétrica y/o pediátrica SOS.
− Educación sobre alimentación rica en hierro y toma de suplementos en caso de ser ne- cesario.
Puérpera con anemia aguda y necesidad de transfusión
• Categorización Riesgo Dependencia.
• Elaboración y supervisión del cumplimiento de plan atención integral.
• Vigilar cumplimiento de reposo relativo. En caso de usuarias muy sintomáticas vigilar reposo absoluto, hasta finalizar la transfusión.
• Vigilancia de cumplimiento régimen común o liviano, según corresponda.
• Control de signos vitales (Tº, FC y PA) cada 4 horas o antes SOS. Incluir control de FR si se pre- senta disnea.
• Solicitar evaluación médica diaria y SOS.
• Evaluación de matrón(a) diaria y según necesidad. Valorar estado general, condición obstétrica y pérdidas hemáticas. Valorar sintomatología y si existe presencia de reacciones adversas a la transfusión.
• Confección de tarjetero y supervisión de administración de medicamentos.
• Administración de medicamentos EV.
• Verificar buen funcionamiento de vía venosa (permeabilidad, sitio de punción sin signos de infección y/o flebitis y fecha de instalación).
• Permeabilizar vía venosa si procede.
• Supervisión de cumplimiento de plan de atención.
− Aseo y confort.
− Ducha diaria.
− Uso de brazalete de identificación.
− Medición de diuresis.
− 1º levantada asistida.
− Apoyo en la atención del RN.
− Apoyo de lactancia.
− Avisar en caso de dolor.
• Cuidados de vía venosa.
• Avisar en caso de taquicardia, alteración de la PA, mareos, disnea y/o reacciones adversas aso- ciadas a la transfusión.
• Tramitar Interconsultas, órdenes de exámenes, solicitud de transfusión y recetas (verificar dis- ponibilidad de medicamento).
• Toma de exámenes de laboratorio y solicitud de evaluación médica con resultados.
• Toma de pruebas de compatibilidad previo al inicio de la transfusión y toma de hematocrito control a las 6 horas de finalizada esta.
• Solicitar evaluación médica con resultados.
• Solicitar a la mujer los donantes de sangre necesarios. Informar sobre el número de donantes, ubicación y horario de atención de la Unidad de Medicina Transfusional.
• Educar sobre autocuidado acorde a su patología.
• Dar indicaciones al alta.
− Reposo relativo.
− Régimen común.
− Aseo genital frecuente y ducha diaria.
− Abstinencia sexual por 40 días.
− Control en centro de salud del nivel primario.
− Acudir a urgencia SOS (gineco obstétrica y/o pediátrica).
− Educación sobre alimentación rica en hierro y toma de suplementos en caso de ser ne- cesario.

