Nivel de manejo del médico general Diagnóstico Específico Tratamiento Completo Seguimiento Completo
Aspectos esenciales
- Enfermedad asintomática.
- Todo paciente con HTA debe ser clasificado según su riesgo cardiovascular (RCV), con tal de graduar la intensidad de las intervenciones.
- Factor de riesgo cardiovascular muy importante.
- La progresión se mide principalmente por daño en órgano blanco.
Caso clínico tipo
Paciente asintómatico que en controles de salud (EMPA, EFAM) o consulta de morbilidad se sospecha de HTA por cifras elevadas. También pueden tener síntomas inespecíficos: Cefalea, tinnitus, mareos.
Definición
Elevación persistente de la presión arterial sobre 140/90 mmHg, en donde el mecanismo inicial del proceso se desconoce.
Etiología-epidemiología-fisiopatología
La HTA es una enfermedad silenciosa que da síntomas sólo frente a larga progresión. La HTA es el principal factor de riesgo para enfermedad cerebrovascular (ECV) y enfermedad coronaria, siendo la patología cardiovascular la primera causa de muerte en nuestro país. Según la ENS 2010 la prevalencia de HTA es de 26,9%. Los niveles elevados de presión arterial producen cambios estructurales en el sistema arterial que afectan órganos nobles tales como cerebro, corazón y riñón, determinando las principales complicaciones de esta enfermedad que en orden de frecuencia son: ECV, enfermedad coronaria, insuficiencia cardíaca, insuficiencia renal y ateromatosis periférica. Es mas frecuente en hombres (28,7% vs 25,3%). La HTA primaria o esencial es aquella en la cual el mecanismo inicial del proceso se desconoce.
Diagnóstico
Se realiza mediante el perfil de PA, realizando al menos dos mediciones de presión arterial en cada brazo, separados al menos por 30 segundos, en días distintos y en un lapso no mayor a 15 días. Si los valores difieren en más de 5 mmHg, se debe tomar lecturas adicionales hasta estabilizar los valores. Si los valores obtenidos promedian mayor o igual a 140/90 mmHg se realiza diagnóstico.
La HTA debe ser clasificada por sus implicancias pronósticas y terapeúticas, entre otras; a futuro.

Tratamiento
a. Tratamiento no farmacológico:
- Reducción ingesta de Sal: bajo 6 g/día (una tapa de lápiz bic)
- Consumo de Alcohol: La ingesta excesiva de alcohol (más de 21 unidades y 14 unidades de alcohol/semana en varones y mujeres respectivamente) se asocia a una elevación de la PA y a una menor salud cardiovascular y hepática
- Restricción consumo de café: máximo 4 tazas al día
- Suspender tabaquismo: como medida de prevención de riesgo cardiovascular, más que por disminución de nivel de presión arterial
- Terapias de relajación
- Ejercicio.
b. Tratamiento farmacológico:
Indicado desde el diagnóstico en paciente con PA ≥ 160/100 mmHg y aquellas con RCV alto y diabéticos con PA ≥ 140/90. Hipertensos con RCV bajo, es posible iniciar cambios en estilo de vida y esperar 3 meses antes de iniciar el tratamiento farmacológico.
La monoterapia es efectiva en alcanzar las metas terapéuticas en un 20-30% de los casos, principalmente en aquellos hipertensos en etapa 1. La terapia combinada tendría sentido en hipertensos con PA > 160/100 mmHg y RCV alto, en quienes se recomienda intervenciones más intensas, con metas terapéuticas más exigentes, lográndolas en menos tiempo.
Elección del fármaco:
- Pacientes hipertensos con RCV promedio o bajo y sin comorbilidad:
En los menores de 55 años se describe una mejor respuesta terapéutica con fármacos que inhiben la activación del eje renina-angiotensina y betabloqueadores.Los mayores de 55 años se benefician más de calcioantagonistas o diuréticos tiazídicos. Estos pacientes además son más sensibles a la sal, y tienen mayor rigidez arterial.
Si luego de tres meses no se logra meta se agrega un fármaco con mecanismos de acción diferentes y complementarios: adicionar IECA a un calcioantagonista o una tiazida en dosis bajas o viceversa en pacientes jóvenes (ver tabla) Si pese a los anterior no se logra meta se recomienda la combinación de IECA (o ARA-II) más un calcioantagonista y diurético tiazídico. Si con terapia de 3 fármacos no se logra control de HTA se derivará a especialista.
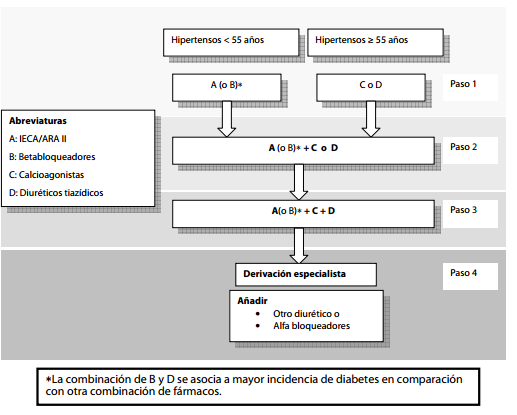
- Hipertensos con RCV alto o muy alto, DOB, condiciones clínicas asociadas o comorbilidad, hay recomendaciones de fármacos específicas por su efectividad en el tratamiento.(ver tablas a continuación).

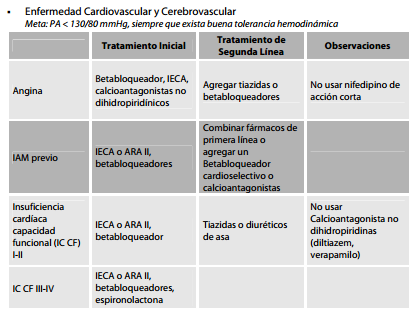

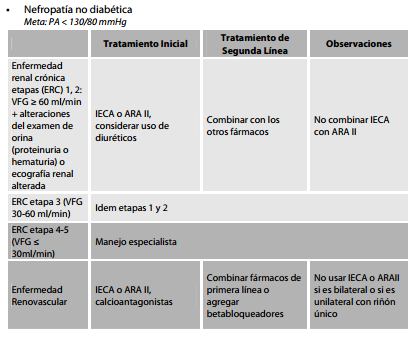
Seguimiento
Las metas del tratamiento depende del RCV del paciente: RCV bajo PA<140/90 mmHg, RCV moderado PA<140/90 mmHg y RCV alto PA<140/90mmHg y <130/80mmHg en pacientes con ERC y RAC >30. En pacientes >80 años la meta de PA es <150/90mmHg pero >120/60mmHg .Todo paciente con HTA esencial confirmada debe continuar su tratamiento de por vida. Se debe lograr ajustar el tratamiento hasta obtener el control de la PA, luego de ello la frecuencia de consultas puede reducirse. La frecuencia de los controles dependerá del RCV del paciente. Inicialmente se debe realizar control cada 7 a 14 días hasta lograr las metas según RCV. Luego de lograr las metas el control debe ser cada 3 meses en pacientes con RCV alto, cada 6 meses en pacientes con RCV moderado y anual en pacientes con RCV bajo.
Bibliografía
1. Guía Clínica «Hipertensión Arterial Primaria o esencial en personas de 15 años y más». MINSAL Chile 2010.
2. «Enfoque de riesgo para la prevención de enfermedades cardiovasculares». División de Prevención y Control de Enfermedades. Departamento de Enfermedades No Transmisibles. MINSAL Chile 2014.

