ANTECEDENTES
1. EPIDEMIOLÓGICOS
Chile se encuentra en un proceso continuo de cambio en la estructura de la población y de las causas de enfermedad y mortalidad. Estos cambios constituyen la Transición Demográfica y Transición Epidemiológica respectivamente.
Las variaciones demográficas y socioeconómicas contribuyen a largo plazo a cambiar los patrones de salud y enfermedad, dando lugar a la transición epidemiológica. En la mayoría de los países de América Latina tienen cada vez más importancia las enfermedades crónicas y degenerativas, en desmedro de las infecciosas.
La esperanza de vida al nacer en la Región de las Américas, aumentó de 69,2 años a 76,1 años entre 1980 y 2011. La tasa total de fecundidad es alrededor de 2,3 niños por mujer y se estima que disminuya a 1,9 niños por mujer para el 2030.
Entre 1950 y 2000, América Latina disminuyó su fecundidad en 53% y Europa en 47%. En este mismo período, en Chile la fecundidad bajó en 56%.
En Chile, la población ha envejecido progresivamente debido a la disminución de la natalidad y al aumento de la esperanza de vida. La esperanza de vida al nacer estimada para el quinquenio 2010-2015 es 79,10 años (76,12 años para los hombres y 82,20 años para las mujeres).
Las características de la transición demográfica, han sido los cambios en expectativas de vida y tasas de mortalidad. Chile ha presentado una mejoría importante en sus principales indicadores de mortalidad. En 2012, la tasa de mortalidad general descendió a 5,7 por 1.000 habitantes, mientras que las tasas de mortalidad infantil y mortalidad neonatal descendieron a 7.4 y 5.4 por 1.000 nacidos vivos respectivamente
Natalidad
Una segunda característica de esta transformación demográfica es la variación en las tasas de natalidad. En Chile, se produjo una continua disminución que se acentuó desde comienzos de los años noventa para alcanzar el 2000 una tasa de 17 por 1.000 habitantes. El 2012 se presenta una tasa de natalidad de 14,0 por 1.000 Habitantes. Esta variación se relaciona con la caída de la tasa global de fecundidad por mujer en Chile (gráfico 1).
Gráfico 1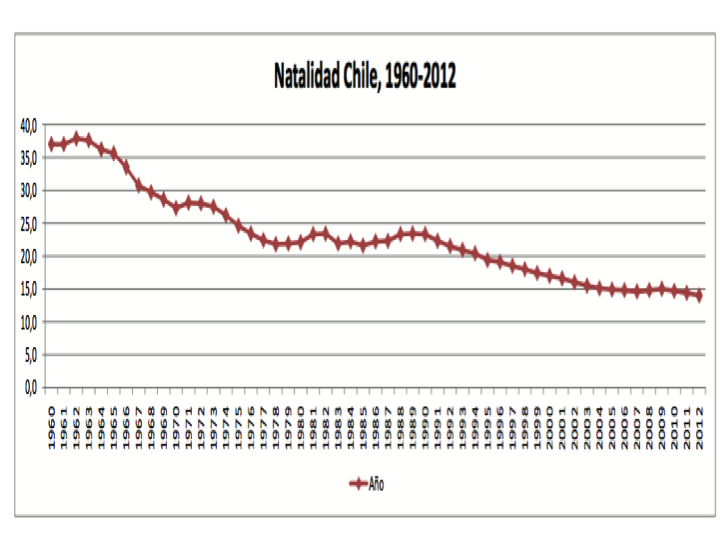
Fuente DEIS. *Tasa por 1.000 Habitantes
En Chile, a partir de 1962, la fecundidad comenzó a descender en forma significativa, alcanzando en 1979 un valor de 2,72 hijos promedio por mujer, descendiendo a la mitad. Luego, se estabiliza por un período, con un número promedio de 2,5 hijos por mujer. A partir de 1990, se observa un nuevo descenso, alcanzando en 1999 a 2,08 hijas e hijos promedio por mujer, valor inferior al denominado nivel de reemplazo (2.1), la baja continuó hasta 2006. Entre 2007 y 2012 se observan tasas de 1,87 y 1,8. Este comportamiento oscilante de la tasa global de fecundidad en Chile, se asemeja al de aquellos países cuya fecundidad está bajo el nivel de reemplazo (gráfico 2).
Tasa global de fecundidad 1950 – 2012
Gráfico 2
Fuente: INE
Junto a lo anterior, se ha producido un descenso de las tasas específicas de fecundidad según grupo de edad. Entre 1979 y 2012, la mayor reducción absoluta en el aporte a la fecundidad total se observó entre los 20 y los 24 años de edad de la mujer y el mayor aporte es aquel efectuado por el grupo de edades de 30 a 34 años, aportando el 23,1% a la fecundidad de las mujeres en edad reproductiva de 15 a 49 años, razón por la cual, se dice que la fecundidad
por edades a nivel nacional es de “tipo tardía”. Por lo anterior, es necesario reformular las estrategias, considerando a las mujeres de 40 o más años, como un grupo de muy alto riesgo obstétrico.
En Chile, se observa un leve descenso de nacimientos provenientes de mujeres adolescentes, alcanzando 14,4 %, el 2012. El embarazo en adolescentes constituye una prioridad, especialmente porque se asocia a riesgos sociales y de salud.
Nacidos vivos según peso al nacer, Chile 2005-2012
Entre los años 2005 y 2012, el porcentaje de recién nacidos vivos inscritos según peso al nacer, ha presentado leves variaciones, es así como los menores de 1.500 gramos representan el 1,0 y 1,1 %; el grupo de 1.500 a 2499 gramos el 4,5 y 4,9 %; los de 2.500 a 2.999 gramos 15,6 y 16,1% y el grupo mayor o igual a 3000 gramos 78,9 y 77,8% (de los cuales entre el 8,7 y 9,1%, corresponden a recién nacidos con peso igual y mayor a 4.000 gramos). Estas cifras se han mantenido relativamente estables en los últimos años y son menores a las observadas en otros países en vías de desarrollo. Es importante destacar que los recién nacidos de muy bajo peso de nacimiento (menos de 1500 gramos al nacer), representan el 1,1% del total de nacimientos y contribuyen con un 43% de la mortalidad infantil.
Nacidos vivos según duración de la gestación, Chile 2005-2012
Tabla 1: Nacidos vivos inscritos, según duración de la gestación. Chile 2005-2012
|
Año de nacimiento |
Total |
Duración de la gestación |
||||||
|
Menos de 24 semanas |
24 a 27 semanas |
28 a 31 semanas |
32 a 36 semanas |
37 a 41 semanas |
42 semanas y más |
No especificado |
||
|
2005 |
230.831 |
257 |
690 |
1.553 |
13.352 |
214.114 |
482 |
383 |
|
2006 |
231.383 |
270 |
798 |
1.740 |
13.780 |
214.277 |
444 |
74 |
|
2007 |
240.569 |
278 |
799 |
1.719 |
14.267 |
222.562 |
429 |
515 |
|
2008 |
246.581 |
314 |
799 |
1.786 |
15.527 |
226.535 |
1.420 |
200 |
|
2009 |
252.240 |
287 |
855 |
1.821 |
15.235 |
232.143 |
1.394 |
505 |
|
2010 |
250.643 |
297 |
797 |
1861 |
15.216 |
231.589 |
508 |
375 |
|
2011 |
247.358 |
294 |
865 |
1.875 |
15.159 |
227.790 |
1.003 |
372 |
|
2012 |
243.635 |
288 |
832 |
1867 |
15.838 |
224.274 |
170 |
366 |
Fuente. DEIS MINSAL
Entre los años 2005 y 2012, según duración de la gestación, la distribución de los nacidos vivos inscritos es: menos de 24 semanas: 0,1%; 24 a 27 semanas: 0,30 a 0,34%; 28 a 36 semanas 6,5
a 7,3%; 37 a 41 semanas 92,8 a 92,1%; 42 semanas y más 0,2 a 0,1%, quedando 0,17 a 0,2% sin especificar (tabla1).
Mortalidad Materna
El 2000, en América Latina, la Razón de Mortalidad Materna (RMM) fue de 76,4 y el 2009 fue 65,7 por 100.000 nacidos vivos, presentándose una reducción de 14% en el período. Sin embargo, el riesgo de morir durante el parto o el puerperio, supera entre 12 y 18 veces el de países desarrollados. Al analizar la distribución proporcional de las muertes maternas por grupos de causas y países, se advierte que las causas obstétricas directas ocasionaron el 75% de las muertes maternas en la Región el 2007.
El avance hacia la quinta meta de los Objetivos del Milenio es insatisfactorio, pues a nivel regional se ha logrado solo una reducción de 35%, y en tres años se debería alcanzar una reducción adicional de 40%. Uno de los factores más asociados con la reducción de la morbilidad y la mortalidad materna, es la atención del parto por personal calificado. De 45 países, 33 (73,3%), informaron que han alcanzado el umbral de 90% de nacimientos con atención profesional. En Chile alcanza un 99,8% el 2012.
El límite de 42 días, utilizado en la definición de muerte materna, es arbitrario. Esto sumado al reconocimiento que los procedimientos modernos de soporte vital y tecnología, pueden prolongar la vida y retrasar la muerte, es que la CIE-10 introduce una nueva categoría llamada “muerte materna tardía”, definida como la muerte de una mujer por causas obstétricas directas o indirectas más allá de los 42 días, pero antes de un año de terminado el embarazo.
En Chile, la mortalidad materna tardía, ha presentado un estancamiento. La tendencia observada, dificulta el cumplimiento del Objetivo del Milenio, que propone una meta a alcanzar de 9,9/100.000 nv al 2015. Por esta razón, se ha orientado el trabajo a establecer estrategias de acuerdo a los cambios epidemiológicos y demográficos, que aseguran a la mujer y a sus hijos (as) una maternidad segura, con una atención materno-perinatal oportuna y de calidad.
Para facilitar la identificación de muertes maternas, en circunstancias en que la atribución de la causa de muerte es inadecuada, sumado a que en la práctica la diferencia entre causa de muerte incidental e indirecta es difícil de realizar, la CIE-10 introdujo una categoría denominada “muerte relacionada con el embarazo” que se define como la muerte de una mujer durante el embarazo o dentro de los 42 días del término del embarazo, independiente de la causa de muerte.
Al analizar la RMM hasta los 42 posparto, se observa que en el año 1997 fue de 22,3 por 100.000 NV, lo que correspondió a un total de 61 muertes, en el año 2012 la RMM fue de 17,2 por 100.000 NV correspondiendo a 42 muertes. La disminución porcentual de la RMM en el periodo reportado fue de 22,8%.
Tabla 2: Mediciones estadísticas de Mortalidad Materna
|
Razón de Mortalidad Materna (RMM) |
Número de muertes maternas durante un determinado período de tiempo por 100.000 nacidos vivos durante el mismo período de tiempo. |
|
Tasa de Mortalidad Materna (TMM) |
Número de muertes maternas durante un determinado período de tiempo por 100.000 mujeres en edad reproductiva durante el mismo período de tiempo. Por convención, el Ministerio de Salud de Chile utiliza el grupo de 10 a 54 años de edad. |
|
Riesgo de Muerte Materna a lo largo de la vida |
Probabilidad de que una mujer muera, por una causa materna, a lo largo de su vida reproductiva. |
MORTALIDAD MATERNA
Tabla 3: Mortalidad en el Embarazo, Parto o Puerperio según grupo de causas. Chile 2000 – 2012
|
CÓDIGO |
CAUSA |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
|
Total general |
18,7 |
17,4 |
17,1 |
12,2 |
17,3 |
19,8 |
19,3 |
18,2 |
16,5 |
19,7 |
18,3 |
18,5 |
22,1 |
|
|
O00-O07 |
Aborto |
5,0 |
1,5 |
2,8 |
2,0 |
1,6 |
2,9 |
2,9 |
1,7 |
2,0 |
1,2 |
2,4 |
3,2 |
1,6 |
|
O10-O16 |
Edema, proteinuria y trastornos hipertensivos en el embarazo, parto y el puerperio |
4,6 |
5,8 |
5,2 |
1,6 |
3,3 |
4,1 |
4,9 |
3,7 |
4,4 |
4,3 |
2,8 |
5,6 |
4,1 |
|
O20.-;O46.-; O67.-;O72.- |
Hemorragia en el embarazo, parto y el puerperio |
1,1 |
0,4 |
0,8 |
0,4 |
1,2 |
1,6 |
0,8 |
0,8 |
0,4 |
0,8 |
1,2 |
0,4 |
0,8 |
|
O21-O26; O29-O45; O47-O48; O60-O66; O68-O71; O73-O75 |
Complicaciones predominantes, relacionadas con el embarazo y el parto |
3,1 |
2,3 |
2,0 |
4,1 |
2,9 |
1,2 |
1,6 |
3,7 |
3,2 |
3,2 |
2,4 |
0,8 |
2,5 |
|
O85.-;O86.-; O91.- |
Sepsis puerperal y otras infecciones |
0,4 |
1,5 |
1,6 |
1,2 |
0,0 |
0,8 |
0,0 |
0,4 |
0,0 |
1,6 |
1,6 |
0,0 |
0,8 |
|
O87-O90; O92.- |
Complicaciones relacionadas con el puerperio |
1,5 |
1,2 |
1,2 |
0,0 |
1,6 |
0,4 |
1,6 |
2,1 |
2,0 |
0,8 |
0,8 |
1,2 |
0,0 |
|
O95.- |
Muertes obstétricas de causa no específica |
0,0 |
0,4 |
0,0 |
0,0 |
0,0 |
0,4 |
0,0 |
0,8 |
0,0 |
0,4 |
0,4 |
0,0 |
0,8 |
|
O96.-;O97 |
Muerte materna debida a cualquier causa obstétrica que ocurre después de 42 días pero antes de un año del parto |
0,0 |
0,0 |
0,0 |
0,0 |
0,0 |
1,2 |
0,0 |
0,0 |
0,0 |
0,0 |
0,4 |
2,4 |
4,9 |
|
O98.-;O99.- |
Muertes obstétricas indirectas |
3,1 |
4,2 |
3,6 |
2,8 |
6,6 |
7,0 |
7,4 |
5,0 |
4,4 |
7,5 |
6,4 |
4,8 |
6,6 |
Fuente. DEIS-MINSAL. Tasa observada por 100.000 nacidos vivos corregidos.
Según tabla 3, en el período 2000 – 2012, la RMM más alta se presenta por muertes obstétricas indirectas, en segundo lugar por trastornos hipertensivos en el embarazo, parto y puerperio, seguida por complicaciones predominantes relacionadas con el embarazo y el parto y en cuarto lugar el aborto.
Gráfico 3: Distribución porcentual de muertes maternas, según edad. Chile 2012.

En 2012, al evaluar las muertes maternas según edad, se observa: 15-19 años: 5,6% (3 defunciones); 20-24 años: 11,1% (6 defunciones); 25-29 años: 20,4% (11 defunciones); 30-34: 27,8%
(15 defunciones); 35-39 años: 25,9% (14 defunciones); 40-44 años: 5,6% (3 defunciones).
Gráfico 4: Razón de Mortalidad Materna según causa. Chile 2012.

Según gráfico 4, el año 2012, la primera causa de mortalidad materna ocurre por muertes obs- tétricas indirectas, con una RMM de 6,6 por 100.000 nacidos vivos, seguida por muerte materna debida a cualquier causa obstétrica que ocurre después de 42 días posparto, pero antes de un año del parto.
Mortalidad Fetal
Tabla 4: Mortalidad Fetal según edad gestacional, por región de residencia de la madre.
Chile 2012.
|
Región |
Total |
Menos de 22 semanas |
22 a 27 |
28 y más |
||||
|
Defunciones |
Tasa* |
Defunciones |
Tasa* |
Defunciones |
Tasa* |
Defunciones |
Tasa* |
|
|
Total País |
2.064 |
8,4 |
788 |
3,2 |
430 |
1,7 |
846 |
3,4 |
|
Arica y Parinacota |
41 |
11,4 |
24 |
6,7 |
8 |
2,2 |
9 |
2,5 |
|
Tarapacá |
37 |
6,4 |
11 |
1,9 |
5 |
0,9 |
21 |
3,6 |
|
Antofagasta |
62 |
6,3 |
12 |
1,3 |
15 |
1,5 |
34 |
3,4 |
|
Atacama |
30 |
6,1 |
8 |
1,6 |
8 |
1,6 |
14 |
2,9 |
|
Coquimbo |
96 |
8,5 |
26 |
2,3 |
29 |
2,6 |
41 |
3,6 |
|
Valparaíso |
175 |
7,4 |
50 |
2,1 |
40 |
1,7 |
85 |
3,6 |
|
Metropolitana de Stgo. |
906 |
9,0 |
404 |
4,0 |
178 |
1,8 |
324 |
3,2 |
|
Lbertador B. O’Higgins |
96 |
7,9 |
17 |
1,4 |
23 |
1,9 |
56 |
4,6 |
|
Maule |
91 |
6,7 |
21 |
1,6 |
27 |
2,0 |
43 |
3,2 |
|
Biobío |
222 |
8,2 |
94 |
3,5 |
37 |
1,4 |
91 |
3,4 |
|
Araucanía |
166 |
12,6 |
79 |
6,0 |
32 |
2,4 |
55 |
4,2 |
|
Los Ríos |
26 |
5,0 |
8 |
1,6 |
4 |
0,8 |
14 |
2,7 |
|
Los Lagos |
92 |
8,1 |
23 |
2,0 |
18 |
1,6 |
51 |
4,5 |
|
Aysén |
7 |
4,5 |
2 |
1,3 |
1 |
0,6 |
4 |
2,6 |
|
de Magallanes |
17 |
8,0 |
8 |
3,8 |
5 |
2,3 |
4 |
1,9 |
Considera total defunciones fetales. *Defunciones fetales / defunciones fetales + nacidos vivos corregidos. Tasa expresada por 1.000 nacidos.
Fuente: DEIS-MINSAL.
El año 2012, la tasa de mortalidad fetal a nivel país, alcanza un 8,4 por 1.000 nacidos. Las tasas que están sobre el promedio nacional, se presentan en las Regiones de: Araucanía (12,6), Arica (11,4).
A nivel país, según edad gestacional, se presentan tasas de: 3.2 en gestaciones menores a 22 semanas, 1.7 de 22 a 27 semanas y 3,4 en mayores de 28 semanas de gestación, por 1.000 nacidos. (tabla 4).
Gráfico 5: Mortalidad infantil y sus componentes. Chile 2001 – 2012. DEIS-MINSAL.

En el periodo 2001-2012, la mortalidad infantil ha presentado un descenso de 8,3 a 7,4 por
1.000 nacidos vivos; observándose leves variaciones en la mortalidad neonatal, alcanzando tasas que fluctúan entre 5,0 y 5,4 `por 1.000 nacidos vivos respectivamente; la mortalidad neonatal precoz presenta un aumento de 3,7 a 4,2 por 1.000 nacidos vivos; la mortalidad perinatal aumenta en forma gradual entre los años 2001 y 2009, logrando una disminución a una tasa de 9,4 por 1.000 nacidos vivos, el 2012 (gráfico 5).
Gráfico 6: Defunciones Perinatales según edad de la madre. Chile 2012.

Fuente: DEIS-MINSAL.
Según gráfico 6, el año 2012, las defunciones perinatales según edad de la mujer, se presentan en un 0,2% (5 defunciones) en mujeres menores de 15 años, 15,3% (354 defunciones) entre 15
a 19 años, 61% (1408 defunciones) entre 20 a 34 años y 23% (531 defunciones) en mujeres con 35 y más años de edad, ignorado 0,5 (12 defunciones).
Mortalidad neonatal precoz
Gráfico 7: Mortalidad neonatal precoz. Chile 2012. DEIS.

Según gráfico 7, en el año 2012, de un total de 1812 defunciones infantiles menores de un año, el 57% (1032 defunciones), fueron defunciones neonatales precoces, alcanzando una tasa de 4,2 por mil nacidos vivos y del total de defunciones infantiles, el 72,1% (1307 defunciones), correspondieron a defunciones neonatales menores de 28 días, con una tasa de 5,4 por 1.000 nacidos vivos.
Las afecciones originadas en el periodo perinatal fueron la causa de mortalidad infantil más importante, entre 2000 y 2007. Las malformaciones congénitas, anomalías cromosómicas pasaron de 15% a 20% de las defunciones de menores de 1 año de edad entre 2000 y 2009 respectivamente.
Las cinco primeras causas específicas de muerte del menor de un año son: prematuridad extrema, malformaciones congénitas del corazón, síndrome de dificultad respiratorio del recién nacido, malformaciones congénitas del sistema nervioso y malformaciones congénitas del sistema osteomuscular, las que en conjunto representan el 34% de todas las defunciones de este grupo de edad.
Es necesario fomentar la atención postnatal, dado el riesgo elevado de mortalidad y morbilidad materna en las 48 horas siguientes al parto. La atención postnatal es fundamental para los recién nacidos, sobretodo inmediatamente después del nacimiento. Cerca de tres cuartas partes de las muertes neonatales se producen en la primera semana y de estas, la mitad ocurre dentro de las 24 horas después del nacimiento. En Chile las defunciones neonatales precoces, representan el 76,3% del total de defunciones neonatales, así mismo, las defunciones neonatales de niños (as) menores de 28 días, representan el 68,1%, del total de las defunciones infantiles (DEIS 2009).
2. ESTRATEGIA NACIONAL DE SALUD (ENS)
En la estrategia Nacional de Salud 2011 – 2020, se ha incorporado como meta de impacto “Disminuir la mortalidad perinatal proyectada”. Para el cumplimiento de esta meta, se han identificado tres grupos de estrategias, sustentadas en la evidencia:
- (1) Identificación y manejo oportuno de mujeres en edad fértil y embarazadas que presentan factores de riesgo
El control preconcepcional, es reconocido como un componente crítico en la atención sanitaria de las mujeres en edad reproductiva. En Chile, 46% de los embarazos son planificados, según autoreporte de las madres en el primer control prenatal en el Sistema Público de Salud, y tan solo 1,5% de las mujeres beneficiarias de FONASA en edad fértil ha tenido un control preconcepcional. El desafío es lograr que al menos el 100% de las mujeres en edad fértil con diabetes, tipo 1 y tipo 2, planifiquen su embarazo. El objetivo terapéutico primario es lograr que la mujer que se embaraza lo haga con niveles normales de glucosa (idealmente HbA1c <6,5%) y los mantenga durante todo el período preconcepcional, de lo contrario aumenta el riesgo de muerte materna y fetal, prematuridad, macrosomía y malformaciones fetales.
- (2) Acceso a diagnóstico y tratamiento oportuno y de calidad, de la patología materna y fetal tratable; y (3) Un sistema que permita monitorear la morbimortalidad materno fetal mediante auditorías de muertes maternas y
El trabajo realizado por el Programa Salud de la Mujer del Ministerio de Salud durante los años 2011 a 2014, según el perfil epidemiológico actual, ha estado enfocado a mejorar la atención de salud de la mujer y su hijo(a), con enfoque de curso de vida en el continuo de salud y a mejorar la calidad de los procesos clínicos.
Con el fin de lograr avances en estas áreas, se han desarrollado las siguientes acciones: constitución de la Comisión Nacional de Obstetricia y Neonatología. Resolución Exenta Nº 10 de 11.04.11; actualización de los formularios de auditoría de mortalidad materna, fetal, neonatal e infantil; elaboración y actualización de documentos regulatorios.
Así mismo, se destaca la constitución de la Comisión Nacional de Auditoría de Mortalidad Materna y Perinatal. Resolución Exenta Nº 1013 de 16.12.11, el trabajo realizado se ha centrado en el análisis clínico de las muertes maternas, entregando recomendaciones, lo cual ha permitido reorientar estrategias en la red asistencial, entre las cuales está la categorización riesgo dependencia en los servicios de gineco obstetricia.
Para desarrollar programas de mejora continua, orientados a mejorar la calidad de atención, se ha elaborado un Programa para evaluar Servicios de Obstetricia, Ginecología y Neonatología, el cual se está implementando como piloto en algunas regiones del país.


