INTRODUCCIÓN
La isquemia mesentérica es una condición médica infrecuente con una alta tasa de complicaciones, la cual puede estar asociada a una alta mortalidad. Puede afectar tanto al intestino delgado como intestino grueso y puede ser causado por diversos procesos que reducen el flujo sanguíneo intestinal, como una oclusión arterial, oclusión venosa, o vasoespasmo arterial.
En pacientes con síntomas agudos, caracterizado dentro de lo que se denomina isquemia mesentérica aguda o accidente mesentérico agudo, un diagnóstico rápido podría evitar consecuencias que pueden ser catastróficas como las sepsis, el infarto intestinal y la muerte.
Corresponden al 0,1% de las admisiones hospitalarias con una alta mortalidad que fluctúa entre el 24% al 94%. Comprende un inadecuado flujo sanguíneo que progresa a daño inflamatorio y eventualmente isquemia de la pared intestinal. El daño intestinal es proporcional a la disminución del flujo sanguíneo mesentérico que puede variar desde lesiones mínimas debido a isquemia reversible, a daño transmural con la consecuente necrosis y perforación intestinal.
Debido a lo infrecuente de esta patología, no existe el conocimiento necesario para describir la historia natural de la isquemia intestinal. Sin embargo, la incidencia de la isquemia mesentérica aguda parece estar subiendo debido, en parte, a la mayor prevalencia de pacientes con enfermedades cardiovasculares y al aumento de sobrevida de pacientes con patologías críticas.
ANATOMÍA
El territorio esplácnico se irriga a través de 3 arterias: el tronco celíaco (TS), la arteria mesentérica superior (AMS) y la arteria mesentérica inferior (AMI), que nacen de la cara anterior de la aorta a la altura de T12, L1 y L3, respectivamente. Por lo general, el tronco celíaco irriga hasta el duodeno, sistema hepatobiliar, páncreas y el bazo; la arteria mesentérica superior irriga el intestino medio (intestino delgado y hasta la mitad derecha del colon transverso); y la arteria mesentérica inferior suministra irrigación al intestino posterior (desde la mitad izquierda del colon transverso hasta el recto). (FIGURA 1-2)
El drenaje venoso se realiza a través de la vena mesentérica superior, vena mesentérica inferior y vena esplénica, que se unen para formar la vena porta.
Existe una extensa red de circulación colateral que protege al intestino ante episodios transitorios de inadecuada perfusión tisular. Las principales vías colaterales incluyen (FIGURA 3):
- Tronco celíaco y AMS: arcadas pancreaticoduodenales.
- AMS y AMI: arteria marginal de Drummond y arco de Riolano
- AMI y territorio hipogástrico: comunicaciones a través del plexo hemorroidal
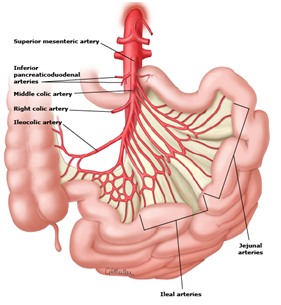
Figura 1. Territorio de irrigación de AMS
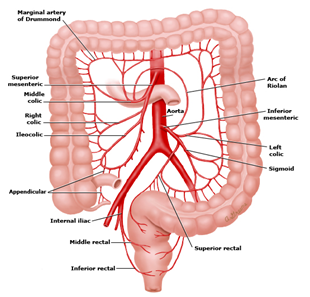
Figura 2. Territorio de irrigación de AMI
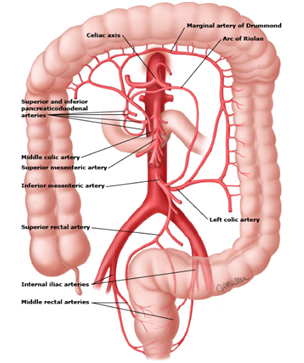
Figura 3. Colaterales de la circulación esplácnica
El intestino se protege de la isquemia gracias a su abundante red de colaterales, autorregulación del flujo sanguíneo y la capacidad de aumentar la extracción del oxígeno de la sangre. Los territorios que presentan mayor riesgo de hipo perfusión son a nivel del ángulo esplénico y la unión recto sigmoidea.
ETIOLOGÍA, CLASIFICACIÓN Y FACTORES DE RIESGO
La isquemia que afecta el intestino delgado es generalmente referida como isquemia mesentérica, mientras que la isquemia que afecta el intestino grueso es referida como isquemia colónica. Alrededor del 60 al 70% de los casos de isquemia mesentérica corresponden a isquemia mesentérica aguda, correspondiendo el resto tanto a casos de isquemia mesentérica crónica como isquemia colónica. La isquemia mesentérica crónica (IMC) está asociada a enfermedad ateroesclerótica en el 95% de los casos.
La Isquemia mesentérica aguda puede clasificarse en 4 entidades clínicas:
- Embolismo arterial (50%) (IMA embólica): la arteria mesentérica superior es el vaso más susceptible a la embolia arterial. Las causas típicas incluyen infarto al miocardio, estenosis mitral, fibrilación auricular, embolia séptica por endocarditis infecciosa, aneurisma micótico, trombos formados en prótesis o en placas ateromatosas dentro de la aorta.
- Trombosis arterial (15-25%) (IMA trombótica): típicamente ocurren en el origen de las arterias principales debido a una complicación de lesiones ateromatosas preexistentes. Existe un empeoramiento agudo del flujo sanguíneo ya comprometido. También puede ser atribuido a un aneurisma arterial u otra patología vascular como disección, trauma, displasia fibromuscular o vasculitis.
- Trombosis venosa mesentérica (5%) (TVM): hipertensión portal, trauma o sepsis intraabdominal, neoplasias, estados de hipercoagulabilidad.
- Causas no oclusivas (20%) (IMA NO): secundario a condiciones de bajo flujo (shock cardiogénico, sepsis, diálisis e hipovolemia), obstrucción (intususcepción, hernia estrangulada, tumor intraabdominal), trauma o medicamentos (vasoconstrictores como cocaína, epinefrina, vasopresina o ergotamínicos). Se ha descrito también en pacientes sometidos a reparación de coartación aórtica o cirugías de revascularización de isquemia intestinal secundario a obstrucción arterial.
Existen condiciones que predisponen a isquemia intestinal debido a la reducción de la perfusión a nivel intestinal, situaciones que predispongan a embolismo arterial mesentérico, trombosis venosa, trombosis arterial o vasoconstricción. (TABLA 1)
|
Condición de riesgo |
|
|
Enfermedad cardíaca |
Arritmia, enfermedad valvular, aneurisma ventricular, cirugía cardíaca. |
|
Instrumentación o cirugía aórtica |
Cateterismo, aortografía, intervención endovascular |
|
Enfermedad arterial periférica |
Enfermedad ateroesclerótica oclusiva en tronco celíaco, arteria mesentérica superior o inferior |
|
Hemodiálisis |
Cambios hemodinámicos y bajo flujo intestinal |
|
Medicamentos vasoconstrictores |
Epinefrina, ergotamínicos, vasopresina, terlipresina, cocaína |
|
Trombopatías hereditarias o adquiridas |
DHC, neoplasias, |
|
Estrangulación de segmento intestinal |
Hernia, vólvulo intestinal |
Tabla 1. Condiciones de riesgo asociadas a Isquemia mesentérica
CARACTERÍSTICAS CLÍNICAS
Debido a la falta de signos específicos y lo variable de su presentación es diagnosticada frecuentemente en etapas avanzadas. Sin embargo, la isquemia mesentérica aguda debe ser considerada en el diagnóstico diferencial del abdomen agudo y en cualquier cuadro abdominal con cólicos, vómitos y/o diarrea.
Aproximadamente dos tercios de los pacientes con isquemia mesentérica aguda son mujeres con una edad promedio de 70 años. Muchos pacientes tienen historia de enfermedad cardiovascular preexistente. (TABLA 2)
El dolor abdominal constante, difuso, no localizado o periumbilical y que inicialmente no guarda proporción con los hallazgos del examen físico siguen siendo los síntomas más frecuentes. El dolor post prandial, náuseas y baja de peso ocurre en pacientes con isquemia mesentérica crónica. Esto se debe a que la irritación peritoneal que produce sensibilidad abdominal tarda horas en desarrollarse, y tanto la distensión, rigidez y el colapso hemodinámico pueden tardar días en manifestarse correlacionándose de mejor manera con una perforación la intestinal.
|
Escenarios clínicos |
|
|
Isquemia mesentérica embólica |
Dolor abdominal súbito, intenso, periumbilical que puede estar asociado a náuseas y vómitos (75% de los casos). La historia de una embolia previa o el hallazgo de una embolia concomitante son frecuentes (50%). |
|
Isquemia mesentérica trombótica |
Pacientes con enfermedad arterial periférica con síntomas menos intensos y de presentación gradual debido al desarrollo de circulación colateral. Hasta el 50% de los pacientes tiene historia de angina mesentérica, disminuyendo la ingesta alimentaria bajando varios kilos de peso. |
|
Trombosis venosa mesentérica |
Dolor abdominal de inicio insidioso asociado a distensión abdominal, fiebre, náuseas o diarrea (67% de los casos). Afecta a población más joven con historia de hipercoagulabilidad (44%), enfermedad hepática (34%), neoplasias, cirugía porto-cava, cirugía bariátrica o el uso de anticonceptivos orales. |
|
Isquemia mesentérica no oclusiva |
Pacientes afectados por una patología médica o quirúrgica grave que permanecen en una unidad de cuidados intensivos y que muchas veces los síntomas pasan inadvertidos sospechándose ya sea por un agravamiento de su estado clínico o distensión abdominal. |
|
Isquemia mesentérica crónica |
Pacientes con antecedentes de enfermedad ateroesclerótica que cursan con episodios recurrentes de dolor abdominal postprandial asociado a “rechazo a la comida” y baja de peso. |
|
Isquemia colónica |
Dolor abdominal leve de inicio rápido asociado a sensibilidad de la región abdominal afectada, generalmente fosa ilíaca izquierda y sangrado rectal. |
Tabla 2. Escenarios clínicos de los diferentes cuadros isquémicos
LABORATORIO
No hay examen de laboratorio específico para isquemia mesentérica. Sin embargo, pueden ser orientadores.
- Hemograma: Leucocitosis y hemoconcentración debido al tercer espacio que se forma por el intestino isquémico.
- Lactato: puede estar elevado (Sensibilidad de 86% y Especificidad de 44%).
- PCR: aumentada en contexto de la inflamación.
- Gases arteriales: acidosis metabólica, la cual es mayor mientras mayor sea la superficie de intestino isquémico.
- Electrolitos y función renal: puede presentar azotemia pre renal.
- Amilasa: elevada en el 50% de los pacientes.
- Test de hemorragia oculta en deposiciones: en el 25% de los pacientes puede haber sangre oculta en las deposiciones.
IMÁGENES
- Radiografía simple de abdomen: sin utilidad
- Ultrasonido: poca utilidad en el cuadro agudo debido a la distensión abdominal y meteorismo intestinal. Tendría utilidad en el cuadro crónico estudiado de manera electiva.
- AngioTAC: de primera línea en el cuadro agudo, de alta sensibilidad (93%) y Especificidad (96%). Se describen hallazgos que sugieren isquemia intestinal como ateromatosis en arterias intestinales, trombosis, distensión intestinal, engrosamiento de la pared intestinal, liquido intraabdominal y perforación intestinal.
- Arteriografía: solo tiene indicación en casos seleccionados en que se planifica una intervención endovascular. Más cara y demorosa que el AngioTAC. Puede omitir información. En algunos pacientes es posible realizar procedimientos con vasodilatadores intraarteriales, trombolisis o trombectomía. La decisión de realizar arteriografía debe ser individualizada respecto a la condición clínica del paciente.
DIAGNÓSTICO DIFERENCIAL
- Gastroenteritis aguda
- Gastroenterocolitis aguda
- Obstrucción intestinal
- Pancreatitis aguda
- Aneurisma de aorta abdominal complicado
- Disección aórtica
- Apendicitis aguda
- Enfermedad biliar complicada
- Perforación de víscera hueca
- Diverticulitis aguda
- Enfermedad inflamatoria intestinal complicada
- Infarto agudo al miocardio
- Trombosis de la vena esplénica
- Pielonefritis aguda
TRATAMIENTO
MANEJO INICIAL
- Hospitalizar
- Monitorización y soporte hemodinámico
- Descompresión gastrointestinal
- Resucitación con fluidos endovenosos, corrección hidroelectrolítica y ácido base
- Toma de exámenes de laboratorio generales
- Evitar Vasopresores
- Analgesia
- Oxigenación para saturar mayor o igual a 95%
- Anticoagulación: frente a un cuadro de isquemia mesentérica aguda para prevenir la formación de trombo y propagación. Ante sospecha de disección aórtica, dosis inicial de Heparina No Fraccionada (HNF) 5000 UI en bolo
- Tratar comorbilidades descompensantes
- Antibióticos parenterales de amplio espectro: cobertura para bacilos gran (-) y anaerobios. Ajustar según cultivos.
MANEJO ESPECÍFICO
- Isquemia mesentérica arterial
- – De causa embólica: embolectomía quirúrgica mediante catéter balón de Fogarty R con visualización directa de la viabilidad intestinal y eventual resección intestinal. Se ha descrito además la trombolisis y/o aspiración percutánea del trombo pero con escasas experiencias clínicas reportadas y no han logrado reducir la mortalidad.
- – De causa trombótica: revascularización quirúrgica con material autólogo o endarterectomía y resección del intestino no viable. En casos seleccionados (sin daño transmural, sin alteraciones metabólicas o sépticas) se ha descrito trombolisis con angioplastia endovascular stent, con estrecha monitorización posterior con el fin de evitar la laparotomía la cual se ha relacionado a mayor mortalidad.
- Trombosis venosa mesentérica: reposo intestinal y Anticoagulación (bolo de heparina endovenosa no fraccionada, de 5.000 UI, y luego infusión continua para lograr un TTPA de ± 80 segundos). Si no hay signos clínicos, ni de laboratorio ni en las imágenes, de necrosis intestinal, el paciente no necesita cirugía. Continuar tratamiento ambulatorio con Cumarínicos con rango de INR 2-3. Se recomienda una duración de tratamiento de 6 meses en caso de pacientes con causas reversibles. En caso de pacientes con trombofilia o historia de TVM idiopática el tratamiento requiere extender su duración. Los anticoagulantes orales Novel no han sido estudiado de manera extensa para TVM. Se ha descrito el uso de Trombolisis.
- Isquemia mesentérica no oclusiva: eliminación o corrección de los factores gatillantes y eventual resección intestinal de tejido intestinal no viable.
PREVENCIÓN
- TVM e Isquemia Mesentérica Crónica: modificación de factores de riesgo cardiovascular.
- IMA embólica: tratamiento de arritmias y enfermedades cardíacas.
- TVM: diagnóstico y manejo de eventuales Trombofilias
- IMA NO: optimización de manejo en pacientes de alto riesgo en UPC.
BIBLIOGRAFÍA
- Manual de Patología Quirúrgica Pontificia Universidad Católica de Chile, Fernando Crovari, Manuel Manzor, Cap. 43, Pág. 503-512.
- Up to date Mesenteric Ischemic,, MD update: Oct 25, 2017.
- Bala M et al., Acute mesenteric ischemia: guidelines of the World Society of Emergency Surgery, World J Emerg Surg. 2017 Aug 7;12:38. doi: 10.1186/s13017-017-0150-5. eCollection 2017. Review [PubMed].
- Mastoraki A et al., Mesenteric ischemia: Pathogenesis and challenging diagnostic and therapeutic modalities, World J Gastrointest Pathophysiol. 2016 Feb 15;7(1):125-30. doi: 10.4291/wjgp.v7.i1.125. Review, PMID: 26909235 [PubMed].
- Lyon C et al., Diagnosis of acute abdominal pain in older patients, Am Fam Physician. 2006 Nov 1;74(9):1537-44. Review. PMID: 17111893 [PubMed].
- Hirsch AT et al., American Association for Vascular Surgery; Society for Vascular Surgery; Society for Cardiovascular Angiography and Interventions; Society for Vascular Medicine and Biology; Society of Interventional Radiology; ACC/AHA Task Force on Practice Guidelines Writing Committee to Develop Guidelines for the Management of Patients With Peripheral Arterial Disease; American Association of Cardiovascular and Pulmonary Rehabilitation; National Heart, Lung, and Blood Institute; Society for Vascular Nursing; TransAtlantic Inter-Society Consensus; Vascular Disease Foundation. Circulation. 2006 Mar 21;113(11):e463-654. Review. No abstract available. PMID: 16549646 [PubMed – indexed for MEDLINE].
- Russell CE, Wadhera RK, Piazza G. Mesenteric venous thrombosis. Circulation. 2015 May 5;131(18):1599-603. doi: 10.1161/CIRCULATIONAHA.114.012871. Review. No abstract available. PMID: 25940967. [Pubmed].

