HIDATIDOSIS PULMONAR
Nivel de manejo Médico General: Diagnóstico sospecha, Manejo inicial, Seguimiento derivar.
Introducción
La hidatidosis es una zoonosis producida por cestodos del genero Echinococcus. Posee una distribución mundial, afectando principalmente regiones agrícolas y ganaderas. Se registran cuatro especies patógenas en el humano: Echinococcus granulosus, E. multilocularis, E. oligarthus y E. vogeli, siendo la primera la más frecuente. La infección incidental del humano se caracteriza por la presencia de uno o más quistes, habitualmente de ubicación hepática, pulmonar y con menor frecuencia en otros tejidos.
Ciclo vital
Las especies del genero Echinococcus tienen un ciclo de vida indirecto, por tanto, deben desarrollarse en un hospedero intermediario y en uno definitivo.
El echinococcus granulosus, es un gusano plano, que en su estado adulto mide hasta 5mm de longitud. Está compuesto por un escólex, un cuello corto y una estróbila con tres proglótidas (inmadura, madura y grávida). Reside en el intestino delgado de los hospedadores definitivos (perros u otros cánidos). Las proglótidas grávidas liberan los huevos a través de las heces al medioambiente. Después de la ingesta por un hospedero intermediario, el huevo eclosiona en el intestino delgado y libera una oncósfera (estadio larval) que penetra la pared intestinal y migra a través del sistema circulatorio a diversos órganos, especialmente hígado y pulmones. En estos órganos, se enquista, y comienza a reproducirse de manera asexual, produciendo Escólex y quistes hijos que llenan el interior del quiste. Finalmente, el huésped definitivo se infecta al ingerir los órganos que contengan quistes del hospedero intermediario infectados. Una vez ingeridos, los escólex se adhieren a la mucosa intestinal y alcanzan el estado adulto en 32 a 180 días. (Figura 1)
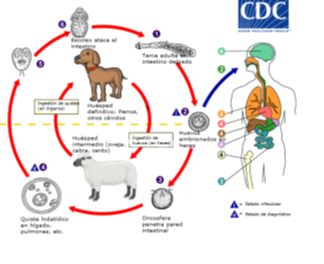
El humano corresponde a un hospedero incidental, afectado con mayor frecuencia en lugares donde los perros comen las vísceras de los animales sacrificados y luego excretan huevos infecciosos en sus heces, que se transmiten a otros animales o seres humanos a través de la transmisión fecal-oral. Ya sea a través de la contaminación ambiental del agua y las verduras cultivadas o el contacto entre perros domésticos infectados y humanos (a menudo en niños).
Epidemiología
La infección está ampliamente distribuida por el mundo. Respecto a América del Sur, es endémico en Perú, Argentina, Chile, el sur de Brasil y Uruguay [3]. En nuestro país corresponde a una enfermedad de notificación obligatoria desde el año 2000. Se registra una tasa nacional de 1.4 por 100.000 habitantes para el año 2010, La mayoría de los casos procedentes de las regiones de La Araucanía, Los Lagos y Aysés, sin embargo, existe una subnotificación, como ha sido demostrado en estudios serológicos poblacionales y autopsias.
Patogenia
En los adultos, los quistes se producen con mayor frecuencia en el hígado, seguido por los pulmones. Sin embargo, en los niños, el pulmón es el sitio predominante al parecer por permitir un crecimiento más rápido debido a su naturaleza compresible, la vascularización y la presión negativa.
La mayoría de los quistes pulmonares están formados por una cavidad rodeado por tres capas: el periquiste o adventicia, que consiste en tejido pulmonar comprimido con una reacción inflamatoria y fibrosis, que por un lado aísla al parásito y por otra le sirve de soporte mecánico. El ectoquiste (albugínea o membrana hialina), que corresponde a una lámina delgada, muy frágil, que permite el transporte osmótico de muchas sustancias coloides y cristaloides y es impermeable a las bacterias y algunos fármacos, y el endoquiste (membrana germinativa o prolígera), de donde nacen, nutren y se liberan los escólex. Estos escólex situados en la superficie interna de la capa germinativa se pueden además depositar como un sedimento (arena hidática) o formar quistes secundarios. (Figura 2).

Figura 2: Esquema de un quiste hidatídico: A) membrana periquistica (reacción huésped inflamatoria); B) ectoquiste (origen del parásito); C) capa germinal; D), E). Quiste hijo.
Clínica
La mayoría de los individuos con hidatidosis pulmonar permanecen asintomáticos de 5 a 20 años después de la infección hasta que el quiste crezca lo suficiente para causar sintomatología por el efecto de masa sobre los tejidos adyacentes. Los síntomas más comunes descritos son: tos (53-62%), dolor torácico (49-91%), disnea (10-70%) y hemoptisis (12-21%). Con menor frecuencia se describe malestar general, náuseas, vómitos y deformaciones torácicas.
Los quistes pueden complicarse con ruptura o sobreinfección bacteriana, modificando la presentación clínica, ya sea con exacerbación de los existentes o aparición de nuevos síntomas. La principal complicación es la ruptura del quiste, dado que, el material quístico que contiene fragmentos de tejido larvario y escólex, puede fluir hacia el árbol bronquial produciendo tos, dolor torácico, hemoptisis o vómica, o hacia la cavidad pleural, causando neumotórax simple o a tensión, derrame pleural o empiema. Además, la ruptura del quiste puede conducir a fiebre y reacciones de hipersensibilidad aguda, incluyendo la anafilaxia, relacionadas con la liberación de material antigénico y reacciones inmunológicas secundarias.
Otra complicación importante es la infección bacteriana del quiste, que se manifiesta como un absceso pulmonar con márgenes mal definidos.
Diagnóstico
El diagnóstico generalmente se basa en los antecedentes epidemiológicos, el examen físico, el diagnóstico por imágenes y las pruebas serológicas.
a) Imágenes
Los estudios radiológicos constituyen el primer paso en el diagnóstico, siendo, la radiografía simple de tórax el examen más utilizado, como también el de mayor disponibilidad y bajo costo. En esta, se pueden evidenciar los quistes como una masa redondeada bien definida de densidad uniforme que ocupa parte de uno o de ambos hemitórax, pudiendo observar diferentes signos característicos cuando el quiste se comunica con la vía aérea. (figura 3).

Figura 3: Radiografía de tórax posteroanterior y lateral: A) Quiste grande que ocupa la mayoría del pulmón derecho; B) Dos quistes situados en el lóbulo inferior y medio del pulmón derecho; C) Quiste complicado (roto) situado en el lóbulo inferior, la flecha indica el signo de “camalote» (nivel hidroaéreo e imágenes sugerentes se membranas flotantes en su interior).
La tomografía computada de tórax no es necesaria para establecer un diagnóstico presuntivo, sin embargo, agrega utilidad para la caracterización de lesiones más pequeñas o en sospecha de complicaciones. El uso de ultrasonido tiene un rendimiento bastante limitado, principalmente para lesiones cercanas a la pared torácica, a diferencia de la ecografía abdominal, siempre recomendada en el estudio de quistes pulmonares, dado que puede revelar una afección hepática concomitante entre un 15 al 20 % de los individuos.
b) Laboratorio general y serología
Respecto al laboratorio general, se describe como el hallazgo más frecuente en el hemograma la eosinofilia de más de 5% o de más de 300 células por mm3, signo que es compartido por otras patologías de tipo parasitarios. Además, puede asociarse leucocitosis en caso de complicación infecciosa.
Las pruebas serológicas constituyen una herramienta de diagnóstico especifico, sin embargo, requieren de un sistema inmune competente y del contacto de este con antígenos parasitarios liberados del quiste, generalmente en relación a complicaciones como fisuras o rupturas. [13] Actualmente los métodos utilizados corresponden a enzimoinmunoanálisis (ELISA) y Western blot, desplazando a los métodos usados anteriormente debido a su alta sensibilidad y especificidad (mayor al 90% y entre el 95-100% respectivamente).
Tratamiento
La indicación operatoria surge desde el momento en que se ha formulado el diagnóstico.
La operación debe alcanzar los siguientes objetivos: Eliminación total del parásito, prevención de las recidivas por contaminación con líquido fértil y reparación de las lesiones ocasionadas en el huésped, con el menor sacrificio de parénquina pulmonar sano.
a) Parasitectomia: Consiste en la extración del parásito y resección de la lesión periquística. Está indicada en quistes con hidátide hialina e integra, siempre que no haya excesiva fibrosis o infección con compromiso de vecindad. En algunos quistes de gran tamaño sorprende la recuperación del tejido pulmonar comprimido, una vez extraída la vesícula, con excepción de los ubicados en el lóbulo medio o segmento de la língula que por su pequeñez, la mayor parte del parénquima se transforma en lesión periquística y es aconsejable la lobectomía o segmentectomía. La técnica consta de dos tiempos fundamentales:
- La evacuación del contenido parasitario
- La reparación de la lesión periquística del huésped.
El riesgo es la ruptura de la hidátide y la siembra de líquido fértil o el pasaje a bronquios, por lo que se lo expone y eventualmente clampea.
El procedimiento consiste en exponer la parte más superficial del quiste, protegiendo el campo con compresas empapadas con solución hipertónica, que tiene una poderosa acción escolicida y hacer una incisión en la lesión periquística con extrema delicadeza para evitar la ruptura de la quitinosa parasitaria que hace hernia.
Una alternativa para quistes hialinos es la punción evacuadora del líquido.
Una vez expuesto y protegido el campo, se punza con una aguja de grueso calibre, se aspira todo el líquido y se inyectan 20 cc de suero hipertónico, se esperan 15 minutos y se abre la lesión periquística para extraer la membrana.
Completada la evacuación total de la cavidad quística, se solicita al anestesista la insuflación completa del pulmón y se hace el balance de las lesiones del huésped.
La superficie interna de la lesión periquística presenta numerosas aberturas bronquiales de las ramas desgastadas por el crecimiento de la hidátide, se las ve, se vierte suero y se observa el burbujeo. Se toma con puntos en x sobre tejido bien firme de los extremos de cada orificio, hasta completar la aerostasia de toda la pared quística. Técnica de Allende Langer.
La cavidad periquística puede dejarse ampliamente abierta puesto que espontáneamente se aproximan sus paredes, o bien se colocan puntos de aposición.
b) Quistectomia: Se realiza una ablación íntegra del parásito con el componente reaccional del huesped. Se diseca toda la esfera quística, ligando los vasos y bronquios de mayor calibre. Queda una superficie cruenta con solo pérdidas alveolares.
c) Resecciones Pulmonares: Se realizan resección segmentaria, lobectomía o neumonectomía. La variedad de resección depende de la extensión de parénquima comprometido, siendo la más usada la lobectomía. Están indicadas en:
- Todos aquellos quistes que se acompañan de alteraciones concomitantes irreversibles del parénquima pulmonar que sobrepasan los límites de la adventicia
- Quistes múltiples en un solo segmento o lóbulo.
- Quistes voluminosos en el lóbulo medio o en la língula.
Además, debe asociarse tratamiento farmacológico en formas diseminadas o como quimioprofilaxis antes y después de las cirugías, en el post-operatorio. Fármacos: Mebendazol, Albendazol y Prazinquantel.
Bibliografía
- Hidatidosis humana, Vera G, Venturelli F, Ramírez J, Venturelli A. Cuad. Cir. 2003; 17: 88-94
- Quince años de experiencia clínica con hidatidosis, Fica A, y cols. Rev Chil Infect 2012; 29 (2): 183-191
- Larrieu E, Belloto A, Arambulo III P, Tamayo H. Equinocococis quística: Epidemiología y Control en América del Sur
- [6]Torgerson PR, Deplazes P. Echinococcosis: diagnosis and diagnostic interpretation in population studies. Trends Parasitol. 2009; 25:164–170. [PubMed: 19269248]
- [7] Arinc S, Kosif A, Ertugrul M, et al. Evaluation of pulmonary hydatid cyst cases. Int J Surg. 2009; 7:192–195. [PubMed: 19369124]
- [9] Turgut AT, Altinok T, Topcu S, Kosar U. Local complications of hydatid disease involving thoracic cavity: imaging findings. Eur J Radiol. 2009; 70:49–56. [PubMed: 18291609]
- [10] Dziri C, Haouet K, Fingerhut A, Zaouche A. Management of cystic echinococcosis complications and dissemination: where is the evidence? World J Surg. 2009; 33:1266–1273. [PubMed: 19350321]
- [13]. Santivanez SJ, Sotomayor AE, Vasquez JC, et al. Absence of brain involvement and factors related to positive serology in a prospective series of 61 cases with pulmonary hydatid disease. Am J Trop Med Hyg. 2008; 79:84–88. [PubMed: 18606768]

