CIRUGIA BARIÁTRICA
Conceptos esenciales:
- La obesidad es una enfermedad crónica en aumento a nivel mundial, que se asocia a múltiples comorbilidades y disminuye la expectativa de vida, por lo que se necesitan estrategias para disminuir la prevalencia de esta.
- La cirugía bariátrica es la intervención quirúrgica de la Obesidad. Ha demostrado ser considerablemente más efectiva que la terapia médica para la Obesidad.
- La cirugía bariátrica tiene un efecto restrictivo, malabsortivo y hormonal, que genera cambios en la saciedad, la absorción intestinal y en el apetito.
- Dentro de las características que debe presentar el candidato quirúrgico se encuentran IMC >40 Kgs/m2, IMC 40-35 Kgs/m2 asociado a HTA, DM22, SAHOS, dislipidemia, dentro de otras comorbilidades, refractario a tratamiento médico para la obesidad, ausencia de trastorno psiquiátrico y sin abuso de sustancias.
- El estudio preoperatorio incluye evaluación psiquiátrica, nutricional y médica. El objetivo es minimizar los riesgos y fortalecer los cambios del estilo de vida que permitirán la baja de peso y el éxito del procedimiento.
- La manga gástrica se ha transformado en la técnica más utilizada en cirugía bariátrica. Ha superado al Bypass gástrico, debido a su simplicidad en la técnica quirúrgica y efectividad similar.
- La manga gástrica consiste en una gastrectomía del fondo gástrico, generando un estómago tubular.
- El bypass gástrico en Y de roux consiste en una gastroyeyunoanastomosis y una yeyunoyeyunoanastomosis asociada a 3 asas: alimentaria, biliopancreática y común.
- Las complicaciones quirúrgicas son poco frecuentes, las más temidas son el TEP, la filtración de anastomosis y las complicaciones hemorrágicas.
- Una alternativa a la cirugía bariátrica son las terapias endoscópicas, para aquellos pacientes que no sean candidatos o que rechacen la intervención quirúrgica.
Introducción
La Obesidad es una enfermedad crónica definida por un Índice de masa corporal (IMC) mayor o igual a 30 Kg/m2. Es una epidemia mundial en aumento, la cual se asocia a aumento de la morbimortalidad de la población general, aumento de riesgo cardiovascular y asociado a enfermedades tales como Hipertensión arterial, Diabetes Mellitus II, Dislipidemia, reflujo gastroesofágico, apnea obstructiva del sueño, colelitiasis, síndrome de ovario poliquístico y algunos cánceres como el colorrectal, esófago, páncreas, riñón, endometrio, mama y vejiga. Aquellos obesos con un IMC entre 30-35 Kg/m2 disminuyen en 2-4 años su expectativa de vida y aquellos con un IMC entre 40-45 Kg/m2 la pueden reducir en 8-10 años.
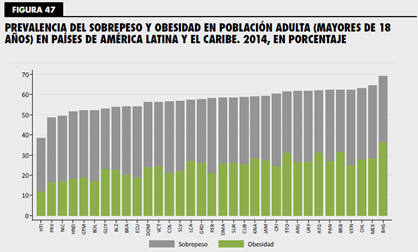 Según la OMS, a nivel mundial existen 500 millones de adultos obesos y 42 millones de niños obesos menores de 5 años. En Chile, un 63% de la población tiene sobrepeso u obesidad según el informe de “Panorama de la Seguridad Alimentaria y Nutricional de América Latina 2016” desarrollado por la ONU y la OPS. De este modo Chile correponde a uno de los países con mayor sobrepeso y obesidad en Latinoamérica. También se señala que Chile es el segundo país de la región que más consume alimentos ultraprocesados. Por otro lado se señala que un 7,2% de los niños menores de 5 años tienen sobrepeso, un punto sobre el porcentaje mundial (6,2%).
Según la OMS, a nivel mundial existen 500 millones de adultos obesos y 42 millones de niños obesos menores de 5 años. En Chile, un 63% de la población tiene sobrepeso u obesidad según el informe de “Panorama de la Seguridad Alimentaria y Nutricional de América Latina 2016” desarrollado por la ONU y la OPS. De este modo Chile correponde a uno de los países con mayor sobrepeso y obesidad en Latinoamérica. También se señala que Chile es el segundo país de la región que más consume alimentos ultraprocesados. Por otro lado se señala que un 7,2% de los niños menores de 5 años tienen sobrepeso, un punto sobre el porcentaje mundial (6,2%).
Desde un punto de vista fisiopatológico la obesidad es una enfermedad metabólica, en que juegan un importante papel los mecanismos hormonales y proinflamatorios. La ghrelina es una hormona secretada por el fondo gástrico que induce el apetito, las leptinas son hormonas que inhiben el apetito, así ambas hormonas actúan en el sistema nervioso central a nivel del hipocampo regulando el apetito, que en los pacientes obesos estaría desequilibrado. Por otro lado los mecanismos proinflamatorios de la obesidad desencadenarían daño tisular generalizado a nivel del endotelio, aumentando el riesgo de enfermedades cardiovasculares y aumentando la mortalidad. Algunas teorías sustentan que estos mecanismos proinflamatorios ayudarían a exponer antígenos aumentando el riesgo de enfermedades autoinmunes.
La cirugía bariátrica se define como la intervención quirúrgica a través de la cual se trata la Obesidad. Viene del latín “baros” que significa peso y “iatrikos” que significa medicina, aunque en los últimos años este concepto está cambiando, ya que se cree que el mayor impacto generado es a través del cambio en la regulación metabólica dentro del individuo, principalmente de las hormonas.
La cirugía bariátrica ha demostrado ser consistentemente mejor que el manejo médico en el control del peso y sus comorbilidades. El tratamiento médico de la obesidad es inefectivo a largo plazo. La Asociación Americana de Diabetes realizó un metaanálisis de estudios donde se realizaba un seguimiento superior a 1 año de casos de Obesidad que sólo recibían terapia médica (dieta, ejercicio y fármacos), mostrando que la reducción de peso a los 6 meses era de 5 a 8,5 kilos y a los 2 años de 3 a 6 kilos.
A grandes rasgos se puede clasificar la cirugía bariátrica en Malabsortivas y Restrictivas. Las primeras corresponden a aquellas que se basan en la reducción de la superficie de absorción de alimentos debido a la extracción de un segmento de intestino o modificación de éste. Las segundas se refieren a aquellas que inducen una reducción de ingesta de alimentos debido a la disminución del volumen del estómago. También existen las técnicas mixtas que involucran características malabsortivas y restrictivas. A continuación presentamos las técnicas más utilizadas hoy en día:
Sólo Malabsortivas | Sólo Restrictivas | Mixtas |
– | Gastrectomia en manga | Bypass gástrico en Y de Roux |
– | Banda Gástrica ajustable | Derivación biliopancreática con cruce duodenal |
Indicaciones y Contraindicaciones:
Las indicaciones clásicas derivan del National Institutes of Health (NIH) en 1991 donde se propuso Cirugía Bariátrica para pacientes con:
- IMC>40 Kg/m2
- IMC >35 Kg/m2 con comorbilidad asociada como:
- o HTA, DMII, dislipidemia, SAHOS, Hígado graso no alcohólico, pseudotumor cerebral, Reflujo gastroesofágico, asma, enfermedad de estasia venosa, incontinencia de orina severa, artritis severa, calidad de vida deteriorada
- Edad entre 16 y 65 años.
- Refractarios a tratamiento médico para Obesidad.
- Ausencia de trastorno psicológico importante como psicosis o depresión severa.
- Comprometido con la formación de hábitos y cambio de estilo de vida.
- Sin abuso de alcohol o drogas.
Algunas contraindicaciones incluyen:
- Embarazo.
- Lactancia.
- Déficit nutricional importante (Ej: Vit B12, Fe).
- Enfermedad cardiaca severa con alto riesgo anestésico
- Coagulopatía severa
- Desorden alimentario no controlado (Ej: bulimia)
Estudio Preoperatorio:
El estudio Preoperatorio debe incluir evaluación psicológica, nutricional y médica. La evaluación debe ser multidisciplinaria y debe incluir nutricionista, cirujano especializado en cirugía bariátrica, un psicólogo, un psiquiatra y una enfermera. De esta forma, se facilitan y fortalecen los cambios de estilo de vida que involucran la cirugía bariátrica.
El objetivo de la evaluación psiquiátrica es probar si el candidato a cirugía bariátrica se encuentra preparado para realizar los cambios de estilo de vida necesarios para lograr la reducción de peso. Se observan los hábitos alimentarios del paciente y se optimizan, se evalúa la capacidad cognitiva del candidato para comprobar si entiende el proceso quirúrgico que se le va a realizar y las implicaciones que puede llevar en el futuro, se investiga respecto a expectativas y motivaciones.
También permite identificar todas aquellas patologías psiquiátricas que podrían dificultar la integración de cambios del estilo de vida, tales como trastorno depresivo mayor, trastorno del espectro bipolar, esquizofrenia, abuso de sustancias, bulimia, dentro de otras.
Con la ayuda de un nutricionista, se realizan planes nutricionales ya sea antes o después del procedimiento quirúrgico. Se realiza educación al paciente, se le enseña a leer información nutricional de los alimentos, a elegir un adecuado tamaño de las porciones, encontrar alternativas saludables de alimentos, a preparar comida saludable, dentro de otras estrategias.
Además la evaluación nutricional permite encontrar aquellos candidatos con malnutrición y déficit de nutrientes. Dentro de las carencias más frecuentes se encuentra la prealbumina, albumina, ferritina y vitamina D.
La evaluación médica permite pesquisar todas aquellas enfermedades crónicas que no han sido diagnosticadas aún, por lo que el laboratorio básico debe incluir: hemograma, perfil bioquímico, hepático y lipídico, pruebas de coagulación, pruebas de función toroidea, ferritina y ECG. También cumple la función de estabilizar y tratar aquellas comorbilidades que pudiesen complicar la cirugía. Se evalúa el riesgo cardiovascular, de manera de estimar el riesgo quirúrgico. Se comprueba la posibilidad de SAHOS, si es necesario se realiza polisomnografia o se toman gases arteriales. En caso de RGE o antecedentes de H. pylori se recomienda realizar endoscopia digestiva alta para la evaluación de estos pacientes. En caso de sospecha de Hígado graso no alcohólico es factible tomar pruebas hepáticas. En caso de HTA o DMII de larga data se sugiere pedir función renal y electrolitos. También se recomienda tomar un test de hemoglobina glicosilada en todo paciente con DMII. Todos aquellos pacientes con historia de trombofilia o eventos trombóticos anteriores deben consultar con un hematólogo para planificar la tromboprofilaxis perioperatoria. Todas las mujeres en edad fértil deberían consultar con un obstetra para planificar métodos de anticoncepción de manera de no obtener un embarazo antes de 18 meses posterior a la cirugía bariátrica.
Técnicas actuales:
En este capítulo vamos a profundizar respecto de los tipos más frecuentes de cirugía bariátrica, antiguamente el bypass gástrico era la técnica más utilizada a nivel mundial, sin embargo la Manga gástrica siendo cada vez más utilizada, supero el año 2016 en número de procedimientos al bypass gástrico tanto a nivel mundial como en EEUU. Se deben considerar diversos factores antes de la elección de la técnica quirúrgica adecuada, ya sean factores del paciente (edad, IMC, comorbilidades) o factores del hospital (recursos, habilidad y experiencia del cirujano).
1.- Bypass gástrico en Y de roux:
Es una de las técnicas más utilizadas, aunque en los últimos años su utilización ha disminuido, siendo superada por la manga gástrica. Es una técnica mixta; restrictiva debido al mecanismo de saciedad precoz generada por la disminución de volumen del estómago y malabsortiva debido a la exclusión intestinal. También tiene un efecto hormonal, se ha observado que el Bypass gástrico genera una inhibición de la ghrelina, hormona estimuladora del apetito lo que explicaría la pérdida de apetito que se observa en estos pacientes. También se ha descrito un aumento de otras hormonas como el péptido similar al glucagón GLP1 y la colecistoquinina que favorecen la disminución del apetito.

Con respecto a la técnica, se separa la zona proximal del estómago con una grapadora lineal. Posteriormente se secciona el yeyuno a unos 15-50 cm distal al ligamento de treitz, de este modo se generan el asa alimentaria y el asa biliopancreática. Se une el asa alimentaria con la porción proximal del estómago (gastroyeyunoanastomosis) y se une la porción distal del asa biliopancreática a 75-150 cm distal a la gastroyeyunoanastomosis (así se genera la yeyuno-yeyunoanastomosis). El asa más distal será llamada entonces asa común. Para simplificar las cosas se realizan 2 anatomosis: gastro-yeyuno y yeyuno-yeyuno y tenemos 3 asas: alimentaria, biliopancreática y común.
La reducción esperada del exceso de peso es del 65 -70%, y una pérdida del 35% del IMC, a los 2 años post Bypass Gástrico.
2.- Manga Gástrica:
Corresponde a una gastrectomía parcial, con una resección de la curvatura mayor gástrica, generando un estómago tubular. Es la técnica más frecuentemente usada hoy en día, debido a la facilidad de la técnica quirúrgica. Es una técnica principalmente restrictiva, ya que la disminución del volumen gástrico genera saciedad precoz, pero también tiene factores hormonales, se ha observado una disminución de la ghrelina y disminución del apetito post quirúrgica.

La técnica quirúrgica es más sencilla que en el Bypass gástrico, ya que no requiere múltiples anastomosis. Consiste en la resección total del fondo gástrico con una grapadora desde el ángulo de his hasta 4 a 6 cm proximal al píloro. También se utiliza una sonda orogástrica para calibrar el volumen gástrico en 100cc.
La reducción esperada del exceso de peso es del 50-60% a los 2 años postquirúrgicos.
3.-Banda Gástrica ajustable laparoscópica:
Es un procedimiento que separa el estómago en 2 segmentos gracias a una válvula protésica estrecha ajustable que restringe la entrada de alimentos al segmento distal. Es una técnica cada vez menos utilizada debido a peores resultados y a menor pérdida del exceso de peso post quirúrgica. Es restrictivo ya que evita la entrada de alimentos al segmento distal del estómago generando saciedad precoz.
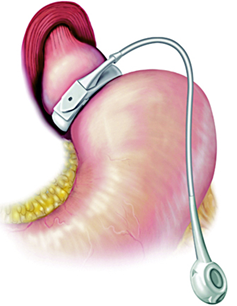
La técnica consiste en la instalación de la banda 1-2 cm bajo la unión gastroesofágica, separando el estómago en 2 compartimientos, con una bolsa gástrica proximal de 10-15cc. Se sutura la banda gástrica al fondo gástrico para evitar el desplazamiento de la banda. Posteriormente se extrae el reservorio a través de la pared abdominal.
La reducción esperada del exceso de peso es del 50% a los 2 años y una disminución del IMC del 25% a los 2 años postquirúrgico.
4.- Derivación Biliopancreática con cruce duodenal laparoscópico:
Es una técnica realizada en pocos centros, reservada para pacientes con IMC >50 Kg/m2 debido al riesgo importante de desnutrición a largo plazo. A grandes rasgos consiste en una gastrectomía más una resección intestinal. Es una técnica mixta, aunque principalmente malabsortiva, es restrictiva por la gastrectomía y malabsortiva por la exclusión intestinal.

Durante la cirugía se reseca el fondo gástrico similar a la manga gástrica, desde el ángulo de his hasta 4-6 cm proximal al píloro. Se realiza una resección del duodeno 4 cm distal al píloro y otra resección 250 cm proximal a la válvula ileocecal. La porción distal del intestino es anastomosado al duodeno y la porción proximal del intestino es anastomosado al íleon 100 cm proximal a la válvula ileocecal. Se genera de este modo un asa alimentaria, un asa biliopancreatica y un asa común distal.
La reducción esperada del exceso de peso es del 70-80% a los 2 años y una disminución del IMC esperada del 35% a los 2 años post cirugía.
Complicaciones
Se deben sospechar en todo paciente que en el post operatorio evolucione con taquicardia, hipotensión, fiebre o con síntomas como dolor torácico, abdominal o lumbar.
El 5% de las intervenciones se complica, siendo las más severas el TEP, la filtración de anastomosis y las complicaciones hemorrágicas. Otras complicaciones incluyen estenosis de anastomosis, hernias internas, deficiencias nutricionales, reflujo gastroesofágico, malabsorción, diarrea, desplazamiento de la banda gástrica, dentro de otros.
La tasa de mortalidad global de la cirugía bariátrica es baja: un 0,28% en el postoperatorio inmediato y un 0,35% en 2 años, siendo la de menor riesgo la manga gástrica.
Terapia endoscópica
El objetivo de estas terapias es tener una alternativa menos invasiva para aquellos pacientes que no son candidatos a cirugía bariátrica o aquellos que no deseen someterse a esta. Existen 2 tipos más utilizados:
- Endobarrier: Consiste en una barrera tubular que se instala por vía endoscópica en duodeno y yeyuno proximal. Tiene un efecto malabsortivo, debido a que impide el contacto de los alimentos con la mucosa intestinal. Se retira a los 12 meses.
- Balón intragástrico: Se instala por vía endoscópica una esfera de 500-700cc en el estómago. Tiene un efecto restrictivo, ya que disminuye el volumen gástrico soportado y genera una saciedad precoz. El balón se debe retirar a los 6 meses.
Conclusiones:
La obesidad es uno de los mayores problemas de salud a nivel mundial, se asocia a múltiples comorbilidades, empeorando la calidad de vida y disminuyendo la expectativa de vida. La cirugía bariátrica es una técnica quirúrgica que se ha hecho cada vez más frecuente en nuestros días debido a la efectividad que conlleva. Cómo toda técnica quirúrgica tiene sus riesgos y dependiendo del paciente vamos a privilegiar una técnica por sobre otra.
La cirugía bariátrica ha presentado cambios durante los últimos años, aumentando la utilización de la manga gástrica por sobre otras técnicas. Es fundamental que la población médica se encuentre informada respecto a estos cambios y derive adecuadamente a aquellos pacientes obesos a cirujano cuando lo requieran.
Bibliografía:
1.- Crovari F, Manzor M, Ediciones UC, “Manual de patología quirúrgica”, año 2016.
2.- Riquelme F., Presentación Cirugía Hospital del Salvador, “Cirugía Bariátrica”, link: http://www.cirugiahsalvador.cl/ed_continua/presentaciones/560-cirugia-bariatrica.html visto en julio 2017.
3.-Organización Mundial de la Salud, Organización Panamericana de la Salud, “Panorama de la Seguridad Alimentaria y Nutricional de América Latina 2016”, año 2016.
4.- Hubbard VS, Hall WH, Obes. surgery, “Gastrointestinal Surgery for Severe Obesity”, año 1991.
5.- Reyes M, Revista Chilena de Nutrición, “CARACTERÍSTICAS INFLAMATORIAS DE LA OBESIDAD”, año 2010
6.- Lim R, Uptodate, “Bariatric operations for management of obesity: Indications and preoperative preparation”, año 2017.
7.- Lim R, Uptodate, “Bariatric procedures for the management of severe obesity: Descriptions”, año 2017.

