PATOLOGÍA : “Examen medicina preventiva” Guía Clínica 2013
Objetivo y organización guía:
– El examen de Medicina Preventivo (EMP), es un plan periódico de monitoreo y evaluación de la salud a lo largo del ciclo vital con el propósito de reducir la morbimortalidad o sufrimiento, asociado a aquellas enfermedades o condiciones prevenibles o controlables, tanto para quien la padece como para su familia y la sociedad.
– El EMP propone un “paquete” de salud preventivo según edad y sexo, como parte de un plan de cuidado de la salud a lo largo del ciclo vital. Incluye aquellas condiciones potencialmente prevenibles o que para las cuales se dispone de tratamiento efectivo.
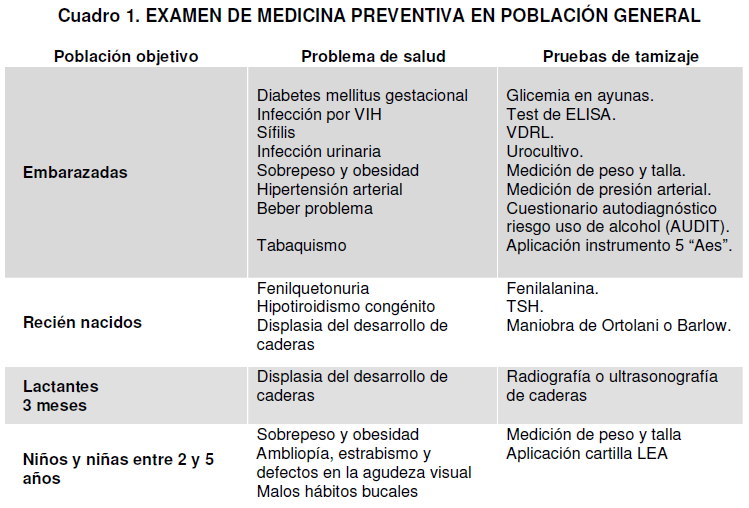
– La Guía está dividida en 7 capítulos, según grupos de población objetivo: embarazadas, recién nacidos, lactantes de 3 meses, niños y niñas de 2 a 5 años, personas de 15 años y más, mujeres y adultos mayores.
RECOMENDACIONES
Embarazadas:
– Diabetes gestacional:
o Se indica realizar una glicemia en ayunas a todas las embarazadas en el primer control prenatal para pesquisa de diabetes pre gestacional, y una prueba de tolerancia a la glucosa oral, entre las 24 y 28 semanas para pesquisa de diabetes gestacional.
– VIH/Sida:
o Ofrecer la prueba de Elisa para VIH a todas las embarazadas en el segundo control de embarazo. Este examen se debe realizar con consejería abreviada pre y post test y consentimiento de aprobación o rechazo por escrito. Si no acepta, se debe seguir ofreciendo el examen en controles posteriores.
o La serología VIH se realiza a nivel local, mediante los métodos convencionales de ELISA de diferentes marcas comerciales que han sido evaluados y recomendados por el ISP.
o A las mujeres que lleguen al pre- parto y que no se realizaron la Prueba de Elisa durante el embarazo, se les debe ofrecer la Prueba Rápida o Visual para la Detección del VIH en la maternidad, con consejería abreviada pre y post test y consentimiento o rechazo por escrito.
o La prueba de ELISA se orecerá a todas las embarazadas a partir del segundo control de embarazo y se repetirá entre las 32-34 semanas en las mujeres con factores de riesgo para adquirir VIH.
o Las muestras que obtienen un resultado reactivo, en el nivel local, deben ser reanalizadas en duplicado con la misma técnica; si persiste el resultado reactivo, la muestra debe ser enviada a confirmación al ISP.
o En caso de confirmación por el ISP del resultado positivo del examen de VIH, en nivel local, se debe proceder a la prueba de confirmación de identidad antes de la entrega del resultado a la embarazada.
o Una vez que se realice la prueba de identidad se entrega el resultado a la consultante, con consejería post-examen.
o En los casos confirmados por ISP como VIH+, se debe derivar a la embarazada a Centro de Atención de Personas Adultas que Viven con VIH/SIDA, para iniciar protocolo con antirretrovirales para prevención de transmisión vertical. Además se debe derivar a Servicio de Alto riesgo Obstétrico para continuar control de embarazo.
– Sífilis:
o Realizar los exámenes de tamizaje a todas las embarazadas.
o Realizar exámenes de VDRL o RPR en tres oportunidades durante el embarazo: Al primer control, a las 28 semanas y entre las 32 y 34 semanas.
o Tratar a toda persona con examen alterado.
– Infección urinaria:
o Solicitar examen de urocultivo en el primer control de embarazo (recomendado antes de las 12-14 semanas).
o Las pacientes con infección del tracto urinario deben ser tratadas con antibióticos de acuerdo con el antibiograma
– Sobrepeso y obesidad:
o La mujer se debe preparar antes de embarazarse: si tiene sobrepeso, debe bajar y, a la inversa, si le falta peso debe subir.
o En gestantes que comienzan la gestación con sobrepeso u obesidad y aquellos que tienen antecedentes de factores de riesgo de enfermedades crónicas del adulto, deberá realizarse una vigilancia más intensa del estado nutricional durante todo el embarazo (tabla 2)
– Hipertensión arterial:
o En cada control de embarazo debe realzarse toma de presión arterial como tamizaje de preclampsia
o La terapia antihipertensiva sólo debe usarse en embarazadas con Hipertensión Crónica severa.
o No se justifica el tratamiento de formas moderadas de HTA crónica, pues no modifica pronóstico perinatal.
– Consumo problema de alcohol:
o Si la mujer está embarazada o quiere quedar embarazada, la conducta más segura es no beber alcohol.
o Si está embarazada y ya ha consumido alcohol, es importante que deje de beber por el resto del embarazo.
o Detener el consumo puede reducir las probabilidades de que el feto sea afectado por el alcohol.
o A toda embarazada en quien se detecte beber en riesgo, se le realizará una consejería breve en el centro de salud que le corresponda y se le proveerá atención y seguimiento posterior.
o Toda embarazada, en quien se detecte consumo perjudicial o dependencia al alcohol, se referirá para una completa evaluación de su salud física y mental.
o Es preferible no beber alcohol durante el período de lactancia. Si la madre bebe no debe sobrepasar una unidad estándar por día, no más de 5 días a la semana y hacerlo al menos 1 hora antes amamantar.
– Tabaquismo:
o Identificar las embarazadas fumadoras o en riesgo de consumir tabaco para aconsejar el abandono o desincentivar el consumo y entregar ayuda para lograrlo. Hacer seguimiento en cada consulta.
o La consejería antitabáquica en las mujeres embarazadas, aumenta la tasa de abstinencia y reduce el riesgo de bajo peso al nacer de los recién nacidos.
Recién nacido
– Fenilquetonuria:
o Realizar tamizaje neonatal a todos los RN después de las 40 horas de vida.
o Todo valor mayor al punto de corte establecido para el tamizaje, debe ser sometido a confirmación diagnóstica.
– Hipotiroidismo congénito:
o Realizar tamizaje neonatal a todos los recién nacidos, después de las 40 horas de vida.
o Todo valor mayor al punto de corte establecido para el tamizaje, debe ser sometido a confirmación diagnóstica.
Lactante de 3 meses
– Displasia del desarrollo de caderas:
o El examen clínico de caderas es un signo inespecífico y cuando está alterado se asocia a las formas más severas de displasia. Las formas leves o moderadas pueden ser indetectables a través de este método.
o El tamizaje para Displasia del Desarrollo de Caderas, se debe realizar con una Radiografía de Caderas a los 3 meses de edad.
o Se recomienda realizar ecografía de caderas con métodos de Graf a las 4 a 8 semanas de edad, en RN de riesgo: antecedentes familiares de luxación congénita de caderas o displasia o antecedentes de presentación podálica.
o La ecografía de caderas en el primer mes de vida, no descarta absolutamente la posibilidad de displasia, por lo que, aunque resulte normal, debe realizarse radiografía al tercer mes de edad.
Niños y niñas entre 2 y 5 años
– Sobrepeso y obesidad:
o Realizar tamizaje para evaluación nutricional a todos los niños;
o Referir a los obesos, sobrepeso y eutróficos con factores de riesgo, a un programa integral que ofrezca consejería en alimentación y actividad física, intervenciones conductuales y actividad física, dirigida para promover el crecimiento y desarrollo óptimo según potencial genético
– Ambliopía, estrabismo y defectos en la agudeza visual:
o Incorporar el tamizaje de agudeza visual para detectar ambliopía en el examen de salud del niño en edad pre-escolar, 2º al 5º año de vida.
o Realizar tamizaje de agudeza visual para detectar ambliopía y estrabismo por una vez en todos los niños, antes de entrar al colegio, preferentemente entre los 3 y 4 años.
o No hay suficiente evidencia a favor o en contra de un tamizaje de rutina para disminución de la AV, entre escolares asintomáticos y adultos jóvenes.
– Detección de malos hábitos bucales:
o Los profesionales de la salud y personal de apoyo, que atienden niños(as), debieran proveer educación e información sobre la etiología y prevención de malos hábitos bucales, así como de la etiología y prevención de caries dentales.
o La lactancia materna de libre demanda nocturna, debiera evitarse después de la erupción del primer diente, pues combinada con otros carbohidratos es altamente cariogénica.
o En caso de persistir uso de mamadera nocturna para alimentación, indicar su suspensión y reemplazo por alimentación sólida si el niño ya tiene 3 años.
o Se sugiere aconsejar a los padres que su hijo(a) beba desde un vaso al momento de cumplir un año de edad, eliminando la mamadera a los 12-14 meses de vida.
o En caso de utilizar chupete de entretención, se recomienda disminuir su uso en forma progresiva para evitar el desarrollo de maloclusiones.
o Consultar por hábito de succión digital, frecuencia, duración, intensidad, situaciones que lo gatilla. Recomendar su eliminación, si está presente al momento de la consulta.
o Se espera que cualquier mal hábito de succión, se haya extinguido ya a los 5 años. En caso contrario, se indica su suspensión.
o El cepillado de dientes debe comenzar en cuanto erupcionen los dientes temporales.
o Reforzar hábito de cepillado diario, después de las comidas, supervisado por un adulto, agregando una cantidad equivalente al tamaño de una lenteja de pasta dental infantil (500ppm de flúor), cuando el niño o niña tenga 2 años o más. Especial énfasis en cepillado antes de acostarse.
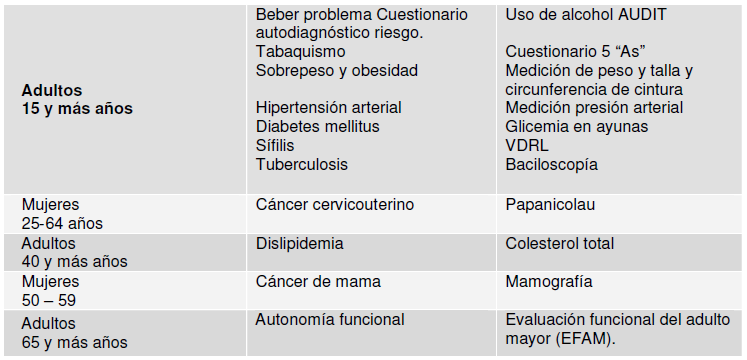
Personas de 15 años y más
– Enfermedades crónicas no transmisibles y sus factores de riesgo:
o Consumo problema de alcohol:
Pesquisar e intervenir precozmente el beber problema, previene problemas de salud y ahorra sufrimientos a la persona afectada, a sus familiares y a terceros.
A toda persona mayor de 15 años, en quién se detecte beber en riesgo, se le indicará una consejería.
A toda persona mayor de 15 años, en quién se detecte beber problema, se le indicará una evaluación de su salud física y mental, y si corresponde, se le ofrecerá tratamiento.
o Sobrepeso/obesidad:
Realizar tamizaje para obesidad a todos los adultos; referir a los obesos, IMC 30, a un programa que ofrezca consejería intensiva en alimentación y actividad física junto a intervenciones conductuales, dirigidas a promover una reducción de peso definitiva en estas personas.
No hay suficiente evidencia para recomendar o no el uso de consejería de baja o moderada intensidad, junto a intervenciones conductuales para promover una reducción de peso que se mantenga en el tiempo en personas obesas.
Para promover y mantener la salud todos los adultos sanos de 18-64 años, deben realizar actividad física aeróbica de intensidad moderada a vigorosa, durante al menos 30 minutos, 5 días a la semana o 20 minutos de actividad física aeróbica vigorosa, durante al menos 20 minutos 3 días a la semana.
Aquellas personas que desean mejorar aún más su condición física, reducir el riesgo de enfermedades crónicas y la incapacidad asociadas a ellas o evitar un aumento de peso no saludable, podrían beneficiarse si exceden las recomendaciones mínimas de actividad física
o Tabaquismo:
Se debe realizar tamizaje de tabaquismo o intervenciones para prevenir y tratar el uso y dependencia del tabaco, en niños y adolescentes.
Todas las personas que concurren a un centro de salud, deben ser identificadas en su condición de fumador o no fumador.
Incluir la condición de consumidor de tabaco entre los signos vitales o utilizar sistemas recordatorios, son esenciales para documentar el consumo de tabaco y fomentar la intervención.
Todas las personas fumadoras, deben ser aconsejadas para dejar de fumar e informadas de los riesgos a los que están expuestos y se les debe ofrecer apoyo, si declaran necesitarlo, para lograr dejar de fumar.
La consejería contra el consumo de cigarrillos, mejora los índices de cesación del hábito de fumar, en personas con más alto riesgo de enfermedades relacionadas con el consumo de tabaco.
La sustitución nicotínica es un componente eficaz de las estrategias de cesación en fumadores, de al menos 10 cigarrillos diarios.
Todo el personal clínico, incluido dentistas, debe aconsejar en forma clara y enfática a cada persona que fuma, que debe dejar de fumar. La consejería más relevante es la realizada por médico.
Existe una fuerte relación dosis respuesta, entre el tiempo de contacto persona – persona y el éxito logrado.
o Hipertensión arterial:
El tamizaje periódico para hipertensión, está recomendado para todas la personas mayores de 21 años.
También se recomienda la medición de la PA en niños y adolescentes, durante la consulta médica.
Adultos con PA normal, pueden tomarse la PA cada dos años si las últimas lecturas de PAD y PAS están bajo 85 y 140 mm Hg, respectivamente, y anualmente si la última PAD estaba entre 85-89 mm Hg y/o PAS entre 130-139 mm Hg.
Las personas confirmadas como hipertensas deben recibir consejería para mantener el peso corporal dentro de límites normales, aumentar el nivel de actividad física, reducir la ingesta de sal, aumentar el consumo de frutas y verduras, moderar la ingesta de alcohol y dejar de fumar.
La reducción de la PAS disminuye la mortalidad total y los eventos cardiovasculares fatales y no fatales en personas > 60 años, con niveles de PAS superiores a 160 mm Hg.
El Monitoreo Ambulatorio de Presión Arterial (MAPA) se correlaciona mejor con daño a nivel de órganos blanco que la toma de presión aislada en la consulta.
La medición aislada en la clínica frecuentemente provoca reacciones de alarma del paciente y la PA obtenida puede elevarse, fenómeno conocido como de “bata blanca”. Ocurre en aproximadamente 20% a 30% de las personas y los estudios sugieren que representa un riesgo cardiovascular intermedio entre normotensos.
La MAPA se recomienda en personas con “Resistencia” a medicamentos antihipertensivos.
o Diabetes Mellitus tipo 2:.
La evidencia es insuficiente para recomendar realizar o no tamizaje para diabetes tipo 2 en adultos asintomáticos.
Realizar tamizaje de diabetes en personas adultas de alto riesgo, asintomáticas en los servicios de salud.
Realizar detección de diabetes en toda persona mayor de 45 años y particularmente en aquellas con un IMC igual o mayor a 25 kg/m2.
Realizar tamizaje de diabetes en toda persona menor de 45 años, con sobrepeso y otro(s) factor(es) de riesgo para diabetes.
Si el examen de tamizaje es normal, repetir cada 3 años.
Realizar tamizaje en toda persona con hipertensión arterial o dislipidemia.
La glicemia en ayunas en plasma venoso es el examen de elección para hacer el diagnóstico de diabetes.
Para hacer una mejor estimación del riesgo de diabetes, se puede realizar una PTGO, en aquellas personas con una glicemia en ayunas alterada.
Tanto la glicemia en ayunas como la PTGO o ambos exámenes, son apropiadas para hacer tamizaje de diabetes.
No se recomienda utilizar la glicemia capilar como prueba de tamizaje de la diabetes tipo 2, se cuestiona la exactitud de los resultados asociados a este método.
Para confirmar el diagnóstico de diabetes, se debe repetir la glicemia en ayunas en un día distinto, especialmente en personas con niveles de glicemia en ayunas en rangos limítrofes o en quienes la sospecha diagnóstica de diabetes es muy alta.
Si el nivel de hiperglicemia no es suficientemente alto para cumplir con los criterios diagnósticos de diabetes, se clasifica como glicemia de ayunas alterada o intolerancia a la glucosa oral, si fue detectada a través de una glicemia en ayunas o PTGO a las 2 horas, respectivamente.
Se considera que una persona tiene glicemia en ayunas alterada con cifras entre 100 mg/dl a 125 mg/dl.
Se considera que una persona tiene una intolerancia a la glucosa oral con cifras entre 140 mg/dl a 199 mg/dl.
Las personas en alto riesgo de desarrollar una diabetes, deben tomar conciencia de los múltiples beneficios de una baja de peso modesta pero significativa y el realizar actividad física moderada en forma regular
Para reducir el riesgo de diabetes tipo 2 en personas pre-diabéticas, se debe implementar un programa estructurado para modificar el estilo de vida que logre una reducción significativa del peso corporal y la incorporación de actividad física de intensidad moderada en forma regular.
Las personas con intolerancia a la glucosa deben recibir consejería para bajar de peso y para incrementar el nivel de actividad física.
En las personas de alto riesgo de desarrollar una diabetes, otorgar prioridad al manejo y tratamiento apropiado de otros factores de riesgo cardiovasculares (ej. tabaco, hipertensión, dislipidemia).
En personas pre-diabéticas, el tratamiento farmacológico con metformina o acarbosa debe ser considerado para reducir el riesgo de diabetes tipo 2.
o Dislipidemias:
Realizar tamizaje de dislipidemia en hombres mayores de 35 años y mujeres de 45 y más años en un contexto clínico.
No existe evidencia a favor ni en contra, para recomendar el tamizaje de dislipidemia en adultos jóvenes varones de 20 a 35 años o mujeres de 20 a 45 años, sin otros factores de riesgo CV conocidos.
En hombres de 20-35 años y mujeres de 20 a 45 años, realizar tamizaje sólo si tienen otros factores de riesgo coronarios.
El tamizaje de dislipidemia incluye la medición del colesterol total y colesterol HDL.
Realizar tamizaje de dislipidemia con una periodicidad de 3-5 años dependiendo del nivel de riesgo CV de la persona.
La meta de colesterol LDL debe fijarse en función del riesgo cardiovascular de la persona, aquellas de mayor riesgo niveles de colesterol LDL bajo 100 mg/dL (Col total <150 mg/dL), y aquellas con niveles de riesgo menores, la meta es menos exigente.
– Enfermedades infecciosas
o Sífilis:
Detectar en forma precoz la sífilis en personas mayores de 15 años, con conductas sexuales de riesgo.
Realizar exámenes de VDRL o RPR para la pesquisa de casos, derivando los resultados reactivos al Centro de ETS para la confirmación diagnóstica.
Tratar a toda persona con examen alterado.
o Tuberculosis:
Realización de tamizaje de TBC pulmonar en sintomáticos respiratorio (presencia de tos y eliminación de expectoración por más de 15 días), mayores de 15 años, que consultan independientemente del motivo de consulta.
A las personas sintomáticas respiratorias, se les debe pedir dos muestras de expectoración, una de entrega inmediata y la otra de la primera expectoración de la mañana del día siguiente, obtenida por el propio consultante, al despertar.
Cáncer en la mujer
– Cáncer cervicouterino:
o Deben existir programas institucionalizados y permanentes para prevención y control del cáncer cervicouterino.
o Se debe realizar toma de muestra citológica del cuello del útero (Papanicolaou), a las mujeres entre 25 a 64 años, con una periodicidad de 3 años.
o Se debe unificar los criterios y conductas a seguir frente a cada uno de los diferentes tipos de diagnósticos citológicos.
o Toda mujer con un informe definido como “PAP (+)”, debe ser enviada a evaluación por un especialista.
– Cáncer de mama:
o La promoción de estilos de vida saludables, especialmente en lo relacionado con la educación en dieta baja en grasas, evitar el uso no controlado de estrógenos y el abuso de alcohol.
o Tamizaje anual o cada 2 años con mamografía, sola o con examen físico de mamas, en mujeres de 50 a 69 años.
o Tamizaje anual con mamografía en mujeres de 40 a 49 años.
o La toma de la mamografía y su informe debe ser realizado por profesionales especialistas y capacitados.
o El informe de la mamografía debe ser emitido bajo las recomendaciones internacionales usando la terminología BIRADS.
o Los Centros donde se realicen mamografías, deben contar con Programas de Control de Calidad.
Adulto mayor
– Autonomía funcional:
o Realizar evaluación anual de funcionalidad, a contar de los 60 años.
o Utilizar instrumento validado EFAM-Chile.
o De acuerdo a los puntos de corte, clasificar al adulto mayor como autovalente o con alteración funcional o frágil y referir cuando corresponda.