EXAMEN FÍSICO CARDIOVASCULAR. Argente 366-390.
- Inspección:
La inspección del precordio permite apreciar alteraciones de la configuración del tórax y latidos visibles. Entre ellas la cifoescoliosis puede llegar a insuficiencia cardíaca, y desplaza los puntos cardiacos del examen, que se acentúa dada las enfermedades pulmonares que desarrollan estos pacientes. El pectus excavatum puede ocasionar soplo sistólico y agrandamiento cardíaco, así como “luxamiento” del corazón a la izquierda. El pectus carinatum sólo deforma, pero dificulta el examen por desaparición de ruidos y matidez. El precordio puede abombarse en cardiopatías de larga data. En mujeres, la mastectomía radical por cáncer de mama también puede influenciar el examen cardiaco (percepción exagerada de latidos).
La inspección y palpación, también permite identificar, por ejemplo, el síndrome de Tietze, que consiste en la tumefacción dolorosa con flogosis (enrojecimiento y calor que caracteriza la inflamación) del segundo (y a veces tercer) cartílago costal izquierdo. Es más frecuente en el sexo femenino y rango etario de 40 a 60. Su base anatómica es la osteocondritis degenerativa. En hombres es más frecuente fibrositis o contractura de los pectorales, que se revela ante la compresión de estos músculos con los dedos en pinza.
|
– Signo de la tecla: Produce dolor que clarifica “sliding rib” o pellizcamiento por desplazamiento de la décima costilla sobre la novena. – Maniobra del enganche de Hartzer: Palpación del epigastrio con mano en forma de gancho durante la inspiración, desde la derecha del tórax del paciente. Permite percibir manifestaciones cardiacas en casos de enfisema extremo. |
También puede ocurrir que todo el peto esternocostal resulte doloroso a la palpación y respiración profunda, hecho denominado pecho doloroso de Prinzmetal, en mujeres perimenopáusicas.
Si hay agrandamiento del ventrículo izquierdo aislado, se observa ligera retracción de la zona paraesternal izquierda (ventrículo derecho). Si el agrandamiento es del ventrículo derecho, se retrae la zona apexiana.
Latidos precordiales
Los latidos precordiales pueden ser localizados o difusos y a la vez puede observarse una propulsión sincrónica con el pulso hacia fuera (latidos positivos) o lo inverso, una retracción sistólica (latidos negativos).
Normalmente, los latidos son visibles (corazón hipercinético) sólo si existe:
- Rápido vaciamiento ocasionado por catecolaminas.
- Buena elasticidad (jóvenes).
- Delgadez o infancia.
Fuera de estas circunstancias, es solo normal el choque apexiano o choque de la punta (en el 5to espacio intercostal izquierdo en general, en la línea medioclavicular, con el paciente decúbito dorsal), que deja de percibirse después del final de los 40. Al contrario, es anormal no percibirlo en individuos <20. El percibirlo luego de los 40 es indicio de hipertrofia ventricular (salvo en delgadez y mastectomía). En posición semidecúbito lateral izquierdo (posición de Pachón) nunca deja de percibirse y se desplaza 2 a 4 cm.
Tiene dos sensaciones táctiles, un latido y una vibración. Otros latidos palpables son localizados o difusos.
Vibraciones locales
Son la expresión palpatoria de los ruidos cardíacos. Las vibraciones del primer ruido (cierre de valvas AV) se palpan en el área apexiana. El cierre sigmoideo del segundo ruido puede llegar a palparse en el segundo espacio intercostal izquierdo junto al esternón.
Son anormales la percepción de los ruidos en otros sitios, traduciendo diversas cardiopatías.
Frémitos
Vibraciones de la pared torácica de mayor cantidad de ciclos por segundo. Representan la expresión palpatoria de los soplos intensos o acústicamente graves. Pueden, al igual que los soplos, ser sistólicos, diastólicos, sistodiastólicos y continuos.
Los frémitos de la base, originados por estenosis aórtica, estenosis pulmonar o ductus persistente conviene sean palpados en apnea espiratoria o con el paciente inclinado hacia delante; en cambio, los frémitos de la punta, como el de insuficiencia mitral, que es sistólico o el de la estenosis mitral, diastólico, se hacen más evidentes en la posición de Pachón. La posición de Azulay (paciente sentado con brazos elevados) es apta para los frémitos aórticos.
- Percusión
La zona de matidez normal del corazón y grandes vasos tiene forma rectangular que se extiende desde la línea paraesternal izquierda hasta casi la hemiclavicular ipsilateral. El choque apexiano queda fuera y cuando queda dentro se denomina signo de Gendrin, útil para reconocer un gran derrame pericárdico.
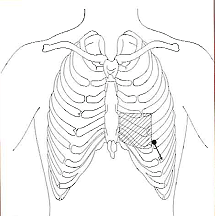
- Auscultación
7 áreas: Se sugiere auscultar sucesivamente los diferentes focos de auscultación clásicos.
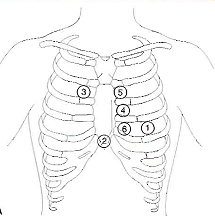
1.- Foco mitral o apexiano: Auscultación del aparato mitral por el mayor contacto del VI con la pared costal.
2.- Foco tricúspideo: Proyección por el VD y esternón.
3.- Foco aórtico: Proyección de los ruidos valvulares aórticos a la porción suprasigmoidea.
4.- Foco aórtico accesorio o de Erb: Proyección de los ruidos valvares aórticos, en especial los dependientes de la regurgitación valvular.
5.- Foco pulmonar: Se perciben los ruidos de la válvula pulmonar.
6.- Foco mesocárdico: Fenómenos auscultatorios dependientes de la alteración del septum y tractos de salida ventricular.
7.- Foco de la aorta descendente: Proyección sobre la pared posterior del hemitórax izquierdo, desde la 3ra a la 12va vértebra dorsal (auscultación de la coartación aórtica).
También debe auscultarse el cuello (carótidas), fosas supraclaviculares (subclavia), el abdomen (aorta, renales, iliacas primitivas), fosas lumbares (renales) y radiales y femorales (aneurismas y fístulas arteriovenosas).
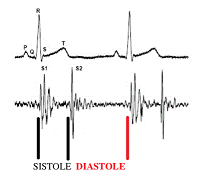
Ruidos normales
– 1er ruido: Causado por el cierre de las valvas AV. En el foco mitral es más intenso que en el tricúspide y que el segundo ruido en ambos focos. También es más grave. La duración total del primer ruido oscila entre 0,08 a 0,16 seg.
Tiene un componente mitral (M1) y otro tricuspídeo (T1), que el oído percibe como uno solo (en personas delgadas pueden oírse separados). M1 precede a T1 por 0,01 a 0,03’’ (si es mayor sugiere bloqueo de la rama derecha). En estos casos, el T1 alcanza mayor intensidad y se retrasa, adquiriendo tonalidad especial (ruido de vela de barco)
Variaciones de su intensidad:
| Aumentado | Su intensidad aumenta característicamente en la estenosis mitral o tricuspídea sin calcificación valvar. También aumenta en taquicardia, estados hiperquinéticos, HTA y síndrome de Wolf-Parkinson-White. |
| Disminuido | Cuando el PR se alarga, como en la enfermedad reumática activa; si el cierre de la mitral es incompleto o si la mitral está rígida o calcificada. |
– 2do ruido: Corresponde al cierre de las válvulas sigmoideas. Más breve y agudo (entre 0,06 a 0,12 seg). Es más intenso que el primer ruido en la base.
Consta de un componente aórtico (A2) y otro pulmonar (P2), los que se sobreponen en posición tranquila pero se desdoblan en inspiración (hasta 0,02-0,04 seg). A2 se oye en todo el precordio, y P2 solo en el foco pulmonar y vecindades, y siempre es de menor intensidad que A2 (si es inversa esta relación es sugerente de hipertensión pulmonar). De hecho, solo A2 se oye en el ápex, en el segundo espacio intercostal derecho y en las carótidas.
El desdoblamiento de los ruidos debe buscarse siempre en los sitios que se oye normalmente P2. El desdoblamiento se hace más amplio (mayor a 0,03’’) en casos de bloqueo de rama derecha o de extrasístoles. También en la comunicación interauricular y drenaje venoso anómalo.
El desdoblamiento se hace paradójico (en espiración y atenuado en inspiración) en condiciones de retraso del ventrículo izquierdo, donde se produce un cierre patológicamente retrasado de A2, que se produce después de P2 (el retraso que produce la inspiración hace que P2 se junte con A2). Obedece a causas eléctricas o mecánicas.
Variaciones de su intensidad:
| Aumentado |
A2: Hipertensión arterial sistémica, coartación de la aorta y ateroma aórtico. En aortitis sifilítica adquiere además tonalidad más aguda (clangor) y en la tetralogía de Fallot es único (sin P2). |
| Disminuido |
A2: en la estenosis o insuficiencia aórtica severa, taponamiento cardiaco, shock, enfisema pulmonar y obesidad. |
– 3er ruido: Es un ruido de llene ventricular que se produce al final del llenado rápido y la puesta de tensión del aparato valvular mitral. De baja frecuencia, más largo que el 1er y 2do ruido. Aparece alrededor de 0,15’’ después de A2 y coincide con la onda Y del pulso venoso. De preferencia en las vecindades del ápex y puede ser visible y palpable. Es fisiológico en niños y jóvenes y tiende a disminuir en posición erecta, aumenta en decúbito lateral izquierdo, en espiración y ejercicio. Sobre los 30 años es casi siempre patológico.
Variaciones de su intensidad:
| Aumentado | En insuficiencia mitral, aórtica, conducto arterioso permanente, miocarditis y miocardiopatías dilatadas y en ocasiones cardiopatía isquémica hipertensiva. En insuficiencia tricuspídea, comunicación interauricular y retorno venoso anómalo (en el foco tricuspídeo) |
– 4to ruido: Es un ruido de puesta de tensión del aparato valvular auriculoventricular. No suele oírse en personas normales en reposo. Aparece a escasa distancia del 1er ruido. La mayor intensidad aparece en el foco tricuspídeo.
Variaciones de su intensidad:
| Aumentado | Cuando existe marcada disminución de la distensibilidad ventricular izquierda. En estenosis aórtica, pulmonar, hipertensión arterial sistémica, cardiopatía pulmonar. |
*En general la atenuación de los ruidos cardiacos obedece a causas extracardiacas (enfisema pulmonar, neumotórax o pleuresías izquierdas, obesidad, grandes mamas). Excluidas estas debe considerarse derrame pericárdico o pericarditis constrictiva.
Ruidos anormales
Clics (sistólicos)
Un clic aórtico es una vibración chasqueante, breve y de alta frecuencia. Es el reforzamiento del componente eyectivo.
Entre sus causas más comunes está la estenosis aórtica valvular intensa y no calcificada, hipertensión grave y ateromatosis senil de la aorta suprasigmoidea.
El clic pulmonar se ausculta en el foco pulmonar y aumenta y se retrasa durante la inspiración.
En estenosis pulmonar valvular, hipertensión pulmonar, comunicación interauricular y dilatación idiopática de la arteria pulmonar.
El clic mesosistólico es un ruido breve agudo y poco intenso. Puede continuar con un soplo sistólico in crescendo, como ocurre en el clic telesistólico.
Revelan prolapso mitral.
Chasquidos (diastólicos)
El chasquido de apertura mitral es una vibración chasqueante, breve, de alta frecuencia, después del componente aórtico del segundo ruido.
Diferencia la estenosis mitral orgánica. Cuanto menor es la distancia al segundo ruido, más grave la estenosis.
El chasquido de apertura tricuspídeo es una vibración chasqueante, breve, de alta frecuencia, después del componente tricuspídeo. Aumenta de intensidad y acerca más al segundo ruido en inspiración.
Diferencia la estenosis tricuspídea orgánica.
Ritmo de galope
Ritmo con tres ruidos, el tercero es neto. Obedece a una notable exageración de los componentes que generan el 3er y 4to ruido.
– Galope ventricular o protodiastólico: Obedece a exageración del 3er ruido patológico. Llega a ser palpable y visible (tremor cordis). Característico de insuficiencia cardiaca descompensada.
– Galope auricular o presistólico: Obedece a exageración del 4er ruido patológico. Expresa falta de distensibilidad o rigidez ventricular frente al llenado. Entonces, tiene como condición que la aurícula se contraiga (no puede haber en fibrilación auricular). Es característico de hipertrofia ventricular izquierda e isquemia miocárdica.
El ritmo de galope puede ser izquierdo o derecho. En el derecho predomina el de tipo presistólico.
– Galope de suma: Se potencian el 3er y 4to ruido.
Otros ruidos agregados
– Sístoles en eco: Auscultación del 4to ruido en las pausas diastólicas de los bloqueos AV completos.
– Golpe pericárdico: Vuelta a la posición de equilibrio del pericardio engrosado.
– Ruidos anormales por válvulas protésicas, así como los marcapasos implantados.
Soplos cardíacos
Si cambia la anatomía de las válvulas cardíacas, el calibre de los grandes vasos, la velocidad de la sangre o la velocidad de la corriente, se producen turbulencias al flujo sanguíneo que originan vibraciones que pueden hacerse audibles.
Se agrupan en sistólicos, diastólicos y continuos. Pueden ser de solo una parte: inicial (proto), media (meso), o final (tele).
Sistólicos: Dos grupos:
a) Soplos mesosistólicos (del medio de la sístole) o de eyección a la aorta o arteria pulmonar: Se caracterizan por:
(1) Iniciarse poco después del primer ruido (al finalizar la contracción isométrica).
(2) Presentar refuerzo mesosistólico (aspecto romboidal o “en diamante” en el fonocardiograma).
(3) Terminar claramente antes del segundo ruido (a menos que la estenosis sea muy grave)
En estenosis de las sigmoideas (aórtica o pulmonar), dilatación de la raíz de la aorta o arteria pulmonar y aumento del volumen o velocidad del flujo a través de las sigmoideas.
El pico máximo es más tardío cuanto más grave es la estenosis. Suele iniciarse con un clic que sugiere ausencia de calcificación. Irradia a carótidas y a veces borde esternal y ápex (irradiación en forma de banda presidencial).
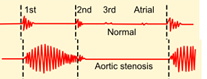
b) Soplos pansistólicos (toda la sístole) o de regurgitación de un ventrículo a la aurícula correspondiente o el otro ventrículo: Ocupa todo el sístole. Engloba y borra el primer ruido, incluso el segundo y tiene intensidad uniforme (isodinámico o en cigarrillo).

En regurgitación mitral y de la tricúspide como en la comunicación ventricular (condiciones en que la sangre se vacía desde una cavidad de alta presión a otra de baja presión, gradiente que persiste durante el sístole).
El soplo se propaga de acuerdo con la dirección del chorro regurgitante. La regurgitación mitral irradia a la axila, no la tricuspídea.
En la comunicación interventricular aparece un soplo intenso y en banda, acompañada casi siempre por frémito.
El soplo por regurgitación de la tricúspide es de menor intensidad (por menor gradiente de presiones a derecha). Aumenta al final de una inspiración profunda (signo de Rivero -Carvallo)
Diastólicos: Dos grupos: Pueden distinguirse:
a) Soplo diastólico de regurgitación: Originados por reflujo de sangre desde la aorta o la pulmonar al ventrículo correspondiente, comenzando inmediatamente después del cierre de la válvula que los origina. Por la lesión de las sigmoideas o por dilatación de los vasos consecutiva a hipertensión.
– Se inicia después del cierre de las sigmoideas (protodiastólico- fase inicial de la diástole).
– Tiene intensidad decreciente (carácter aspirativo), por el gran gradiente tensional que existe al comienzo de la sístole entre la aorta o pulmonar y el ventrículo, gradiente que decae rápidamente.
– En los casos graves ocupa toda la diástole.
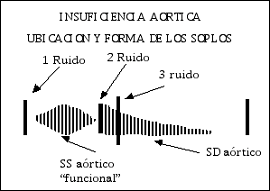
En insuficiencia aórtica y pulmonar, esta última en el foco pulmonar, de menor intensidad y duración y, como todo fenómeno derecho se incrementa en inspiración. Es frecuente la forma funcional sugerente de hipertensión.
b) Soplo diastólico de llene ventricular pasivo: Comienzo bien separado del segundo ruido (mesodiastólico). Tonalidad grave y en decrescendo. A menudo los precede un ruido chasqueante (chasquido de apertura de cada una de las válvulas).
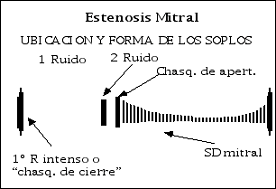
Su duración se hace más prologada mientras más severa la estenosis mitral o tricuspídea (menos frecuente, acentúa en inspiración). También en casos de flujo aumentado a través de las válvulas (estenosis mitral relativa, se diferencia por su menor agudeza y mayor distancia al segundo ruido) o en valvulitis mitral. También aparece en la comunicación interventricular y conducto arterioso persistente.
c) Soplo diastólico de sístole auricular o llene ventricular activo: Comienza en el telediástole (presistólico), de tonalidad grave y que suena como in crescendo al oído.
Es característico de la estenosis mitral en ritmo sinusal.
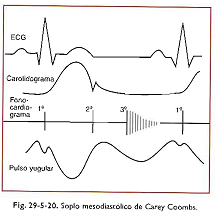
Carey Coobs describió un soplo en la carditis reumática por estenosis mitral relativa al gran flujo, reforzado por la contracción auricular anticipada.
En general:
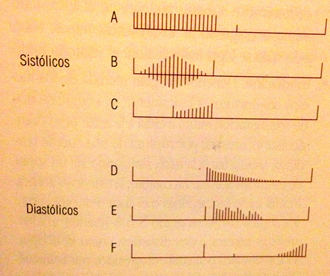
A.- Soplo pansistólico o de regurgitación de un ventrículo a la aurícula o el otro ventrículo: insuficiencia mitral, tricuspídea, comunicación interventricular.
B.- Soplo mesosistólico o de eyección a la aorta o a la arteria pulmonar: estenosis aórtica, estenosis pulmonar.
C.- Soplo telesistólico: Prolapso de la mitral, disfunción papilar.
D.- Soplo protodiastólico o de regurgitación de la aorta o pulmonar al ventrículo correspondiente: insuficiencia aórtica o pulmonar.
E.- Soplo mesodiastólico: estenosis mitral, estenosis tricuspídea, rodada de flujo.
F.- Soplo presistólico: estenosis mitral, estenosis tricuspídea, soplo de Austin Flint (se asocia con insuficiencia aórtica grave).
Otros soplos
• Soplos musicales: Aquellos en los que se asocian sobretonos de frecuencias múltiples del ruido fundamental, formando armónicos. Las tres causas más comunes son estenosis aórtica calcificada, insuficiencia mitral y soplo pleuropericárdico muy intenso. Excepcionalmente, los tendones aberrantes.
• Soplos continuos: Obedecen a comunicaciones anormales entre arterias y venas. Traducen flujo continuo de sangre desde una cavidad de mayor presión a una de menor presión como en el ductus persistente y otras fístulas arteriovenosas. Recuerda el ruido de una máquina de vapor (“soplo en maquinaria”). Se acentúa al final de la sístole, montándose sobre el segundo ruido.
• Soplos no clasificados: Mixomas cardiacos.
• Soplos inocentes: Soplos con falta de trascendencia clínica en paciente joven y asintomático. De eyección breves con refuerzo precoz, que se oyen de preferencia en el foco pulmonar y casi siempre atenúan en posición de pie. Puede dar la impresión de soplo protodiastólico decreciente. P2 es normal lo que permite descartar otros soplos con los que puede confundirse. Nunca son pansistólicos, diastólicos ni se acompañan de frémito.

Características estetoacústicas de los soplos:
| Sitio de máxima intensidad | Si bien ayuda a precisar el origen puede inducir a error cuando estos no se corresponden (SS de eyección aórticos en el ápex). |
| Irradiación | Depende de los medios conductores. Y un soplo puede irradiar a sitios distintos según sus causas. |
| Tonalidad | Determinada por la frecuencia de las vibraciones. Mientras mayor sea la frecuencia (150 a 400 cps) más agudos y viceversa (menos de 80 cps son graves). |
| Intensidad |
Podrían agruparse en leves, medianos e intensos. Otra forma de clasificarse distingue seis grados de intensidad: (En general se utiliza para los soplos sistólicos, los diastólicos suelen clasificarse de 1 a 4). Los grados 4, 5 y 6 se acompañan de frémito. |
| Duración | De ella proviene la denominación holo o pansistólicos y de mesosistólicos o mesodiastólicos. Refleja en general el gradiente de presiones que le da origen. |
| Carácter | Se habla de “rodada o retumbo” para caracterizar el SD de la estenosis mitral; soplo aspirativo en la insuficiencia aórtica; soplante en la insuficiencia mitral; “en maquinaria” en el ductus persistente; áspero o rudo, musical, piaulement, graznido, etc. |
Entonces, en un esquema conceptual:
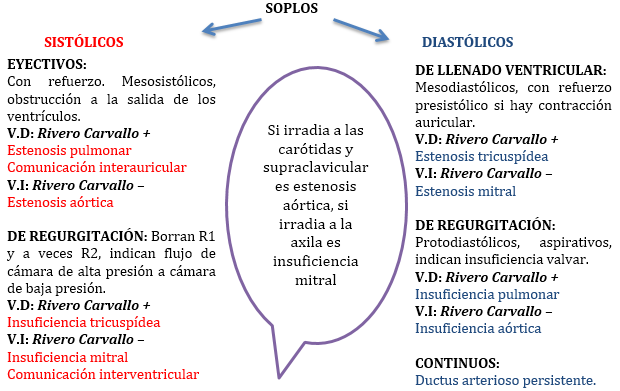
Roces o frotes pericárdicos
Son ruidos ásperos, rasposos de carácter seco, ritmados por el corazón pero como cabalgando sobre los ruidos fundamentales (carácter de superficialidad). A veces hay que buscarlos en apnea y ejerciendo presión con el estetoscopio. Son inconstantes. Se presentan en las inflamaciones pericárdicas, infarto cardiaco transmural reciente, después de operaciones y en insuficiencia renal avanzada.
Los cambios posturales y la respiración modifican los frotes pericárdicos (inspiración profunda los refuerza).
Zumbido venoso
Es un ruido continuo, grave, más intenso en diástole, que aumenta en posición erecta. Su foco máximo está en las fosas supraclaviculares; pero también puede oirse en los focos de la base, por lo que es útil comprimir las yugulares para no confundirlo con ductus persistente o soplos sigmoideos. Refleja turbulencias yugulares por flujo aumentado.
Rebote protodiastólico
Es un ruido brusco, seco y breve que aparece en la diástole (como 3er ruido precoz) en casos de pericarditis constrictiva. Se interpreta como el brusco llene de un ventrículo impedido de distenderse por un pericardio rígido.

