Garantías
Garantía de acceso:
Todo Beneficiario Prematuro, de menos de 1.500 gramos o menor de 32 semanas de gestación al nacer:
- Tendrán acceso a screening con fondo de ojo.
- Con sospecha, tendrá acceso a confirmación diagnóstica.
- Con confirmación diagnóstica, tendrá acceso a tratamiento y seguimiento según indicación médica.
Garantía de oportunidad:
- Sospecha:
- Primer Screening con fondo de ojo por oftalmólogo dentro de las 6 semanas desde el nacimiento.
- Control con oftalmólogo (fondo de ojo) hasta alcanzar la madurez retinal.
- Diagnóstico:
- Confirmación diagnóstica dentro de 48 horas desde la sospecha.
- Tratamiento:
- Dentro de 24 horas desde confirmación diagnóstica.
- Seguimiento:
- Inicio dentro de 30 días desde la indicación médica.
INTRODUCCIÓN
Definición del problema
La Retinopatía del prematuro (ROP) es una enfermedad proliferativa de los vasos sanguíneos de la retina, de origen multifactorial, producida por la existencia de una retina inmadura y solo parcialmente vascularizada al producirse el nacimiento prematuro.
Esta patología se suele presentar en dos fases: I o aguda y II de proliferación tardía o crónica. Cuando se produce un nacimiento prematuro, el proceso de vasculogénesis, puede alterarse, dado que cambia el ambiente intrauterino de relativa hipoxia y niveles fisiológicos del factor de crecimiento de endotelio vascular (VEGF), a un ambiente de relativa hiperoxia y bajos en VEGF. La formación de los vasos de la retina se detiene produciéndose una zona demarcada entre retina vascular y avascular (Fase I: 22-30 semanas de gestación). Como el ojo sigue creciendo sin un crecimiento de los vasos de la retina, se produce hipoxia y aumento de los niveles de VEFG lo cual estimula la angiogénesis (vascularización anormal) entre la retina vascular y avascular (Fase II: 31-45 semanas) (2). En etapas posteriores, estos vasos de neoformación pueden traccionar y desprender la retina y conducir a la ceguera.
La retinopatía del prematuro en sus etapas iniciales puede también regresar en forma espontánea y la retina completar su vascularización en forma normal.
Los factores de riesgo asociados a ROP son la prematurez (a menor edad gestacional, mayor riesgo de presentarla) y la condición de gravedad las primeras semanas de vida.
Objetivo guía:
- Promover la detección y tratamiento precoz de la Retinopatía del prematuro en los menores de 1500g. y/o menores de 32 semanas.
- Disminuir la incidencia de discapacidad visual secundaria a ROP IVB y V.
- Orientar y promover el seguimiento de los prematuros portadores de ROP, especialmente los que han requerido cirugía con el fin de detectar alteraciones tardías.
RECOMENDACIONES
Prevención Primaria
- Prevención del parto prematuro ya que a mayor prematuridad, mayor incidencia y gravedad de la ROP
- Evitar saturación mayor a 95% en el prematuro de riesgo para evitar hiperoxia que se relaciona con esta patología
Screening
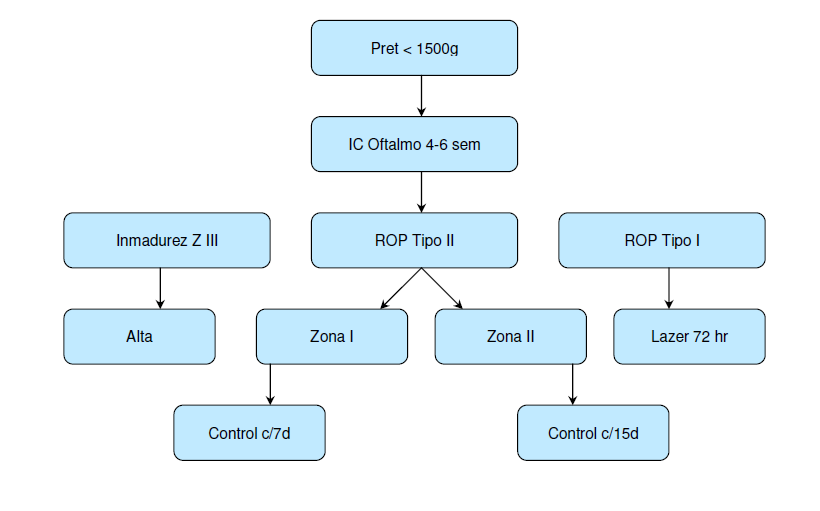
- Realizar examen de fondo de ojo (screening) por oftalmólogo entrenado a todos los recién nacidos menores de 32 semanas y/o de 1500 g.
- Niños de mayor edad gestacional y peso en que su condición clínica o patología concomitante lo haga de alto riesgo de desarrollar ROP.
- El primer examen debe realizarse a las 4 semanas post nacimiento y no antes de las 31 semanas de edad postconcepcional
- Repetir examen hasta la vascularización de la retina
Sospecha diagnostica:
Hallazgos de sospecha al fondo de ojo: (clasificación retinopatía del prematuro anexo 1)
- Enfermedad plus:
- Se observan en el polo posterior de la retina vasos venosos dilatados y arteriales tortuosos, en al menos 2 cuadrantes. Establece la necesidad de tratamiento.
- Enfermedad preplus:
- Se observan anormalidades del polo posterior que son insuficientes para el diagnóstico de enfermedad plus, pero que demuestran más dilatación venosa y más tortuosidad arterial de lo normal.
- Enfermedad umbral:
- Se produce cuando la enfermedad plus se encuentra en 5 horas continuas u 8 horas acumuladas en etapa 3, en zona I o II. La ROP se encuentra en un punto de evolución en la que existe una probabilidad estadística de un 50% hacia la evolución a la ceguera.
- ROP preumbral: Se clasifica en
- ROP tipo 1:
- ROP Zona I Cualquier etapa de ROP con enfermedad plus
- ROP Zona I etapa 3 sin plus
- ROP Zona II etapa 2 ó 3 con enfermedad plus
- ROP tipo 2:
- ROP en Zona I etapa 1 y 2 sin enfermedad plus
- ROP en Zona II etapa 3 sin enfermedad plus
- ROP tipo 1:
Tratamiento
- Frente a sospecha diagnóstica de ROP que requiere tratamiento el RN debe ser trasladado al centro de referencia nacional, donde oftalmólogos expertos realizaran confirmación diagnóstica y eventual tratamiento.
- Se hará tratamiento con láser como primera elección al 100% de los niños que lo requieran
- Toda ROP tipo 1 debe ser tratada antes de las 72 horas de hecho el diagnóstico.
- Las ROP tipo 2 se recomienda observación continua y frecuente
- Post tratamiento el recién nacido debe recibir gotas oftálmicas de antibióticos y corticoides como antiinflamatorio. Y debe controlarse dentro de las 48 horas a 7 días después del procedimiento
- El porcentaje de niños que requiere retratamiento con laser es mínimo y necesidad de éste debe ser evaluada entre los 7 y 15 días siguientes
- La cirugía vitreoretinal debe realizarse en todos aquellos pacientes, en que habiéndose realizado láser, no se obtuvo el resultado deseado, es decir, no hubo regresión de la enfermedad o esta evolucionó a un desprendimiento retinal etapa 4A, 4B ó 5 y en aquellos casos que sin intervenciones previas avanzan hacia el desprendimiento de retina.
- Los mejores resultados se obtienen cuando el tratamiento se realiza en etapa 4ª
Imagen n° 1: Flujograma
Seguimiento y Rehabilitación
- Las complicaciones asociadas a ROP son: Estrabismo, ambliopía, defectos de refracción (especialmente miopía), anisometropía, catarata, glaucoma y desprendimiento de retina.
- Recomendaciones de seguimiento oftalmológico del pretérmino.
- 1500g. y/o < 32 semanas.
- RN sin ROP o ROP II: Control anual hasta los 4 años
- RN con ROP tipo 2: Cada 3 meses hasta el año, luego cada 6 meses hasta los 4 años y anualmente hasta los 18 años
- En pacientes postquirúrgicos: primer control entre los 2 y 7 días post operación, segundo control a los 14 días y luego continuar como ROP tipo 2
- Es importante mantener control oftalmológico cada 2 años después del alta del seguimiento del prematuro extremo, es decir, después de los 7 años.
Anexo: Clasificacion de retinopatía del prematuro
- Etapas clínicas:
- Etapa 1: Se puede observar una línea de demarcación entre el área de la retina vascularizada y la zona avascular de ésta.
- Etapa 2: aparece un lomo o “ridge” que se extiende por fuera del plano de la retina.
- Etapa 3: proliferación fibrovascular a partir del ridge
- Etapa 4: desprendimiento de retina subtotal. Esta etapa se subdivide en:
- A: Sin compromiso foveal: de muy mal pronóstico si no se trata precozmente con cirugía vitreo-retinal, evolucionando a etapa 4B y 5, representa una verdadera ventana terapéutica
- B: con compromiso foveal: generalmente llegará al desprendimiento total. Su pronóstico visual es peor que en los casos 4 A y también requiere cirugía vitreo-retinal en forma urgente.
- Etapa 5: desprendimiento total de retina. Tiene muy mal pronóstico visual, su manejo quirúrgico ofrece un mejor pronóstico que la historia natural de la enfermedad, logrando en los casos exitosos visión de deambulación o de luz y sombra.
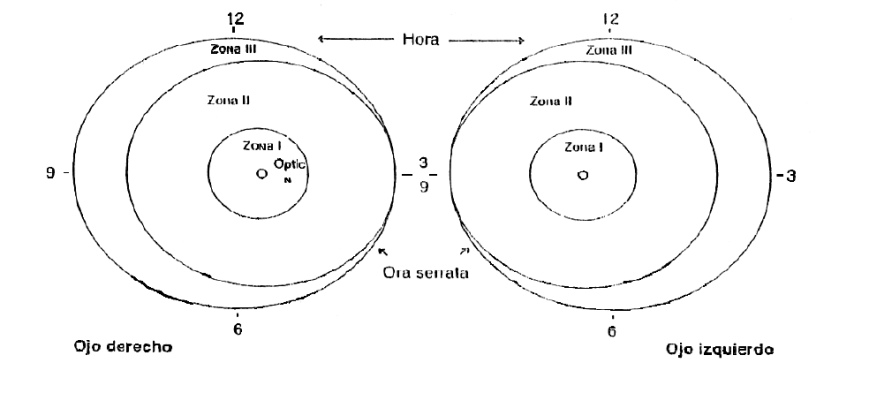
- Zonas comprometidas: El ojo se divide en tres zonas:
- Zona I: Zona más posterior que se extiende desde el nervio óptico hasta dos veces la distancia papila- mácula, o 30° en todas direcciones a partir del nervio óptico. Es la zona menos comprometida, pero de mayor gravedad de la ROP.
- Zona II: Zona media que se extiende desde el límite externo de la zona I hasta la ora serrata del lado nasal y aproximadamente hasta el ecuador del lado temporal.
- Zona III: Esta es la zona externa que se extiende desde el borde externo de la zona II, en forma de semicírculo hacia la ora serrata.
- Extensión de la Enfermedad:
- Se refiere al área de la retina comprometida, para lo cual se divide el ojo en forma horaria por sectores.
Imagen n°2: Zonas de la retina
CÓDIGO SCM :9.08.1.005
RETINOPATÍA DEL PREMATURO
GARANTÍAS GES:
a. Garantía de acceso:
Todo Beneficiario Prematuro, de menos de 1.500 gramos o menor de 32 semanas de gestación al nacer:
· Tendrán acceso a screening con fondo de ojo.
· Con sospecha, tendrá acceso a confirmación diagnóstica.
· Con confirmación diagnóstica, tendrá acceso a tratamiento y seguimiento según indicación médica.
b. Garantía de oportunidad:
Sospecha:
· Primer Screening con fondo de ojo por oftalmólogo dentro de las 6 semanas desde el nacimiento.
· Control con oftalmólogo (fondo de ojo) hasta alcanzar la madurez retinal.
Diagnóstico:
· Confirmación diagnóstica dentro de 48 horas desde la sospecha.
Tratamiento:
· Dentro de 24 horas desde confirmación diagnóstica.
Seguimiento:
· Inicio dentro de 30 días desde la indicación médica.
1. INTRODUCCIÓN
Definición del problema y epidemiología
La Retinopatía del prematuro (ROP) es una enfermedad proliferativa de los vasos sanguíneos de la retina, de origen multifactorial, producida por la existencia de una retina inmadura y solo parcialmente vascularizada al producirse el nacimiento prematuro.
Esta patología se suele presentar en dos fases: I o aguda y II de proliferación tardía o crónica. Cuando se produce un nacimiento prematuro, el proceso de vasculogénesis, puede alterarse, dado que cambia el ambiente intrauterino de relativa hipoxia y niveles fisiológicos del factor de crecimiento de endotelio vascular (VEGF), a un ambiente de relativa hiperoxia y bajos en VEGF. La formación de los vasos de la retina se detiene produciéndose una zona demarcada entre retina vascular y avascular (Fase I: 22-30 semanas de gestación). Como el ojo sigue creciendo sin un crecimiento de los vasos de la retina, se produce hipoxia y aumento de los niveles de VEFG lo cual estimula la angiogénesis (vascularización anormal) entre la retina vascular y avascular (Fase II: 31-45 semanas) (2). En etapas posteriores, estos vasos de neoformación pueden traccionar y desprender la retina y conducir a la ceguera.
La retinopatía del prematuro en sus etapas iniciales puede también regresar en forma espontánea y la retina completar su vascularización en forma normal.
Los factores de riesgo asociados a ROP son la prematurez (a menor edad gestacional, mayor riesgo de presentarla) y la condición de gravedad las primeras semanas de vida.
b. Objetivo guía:
– Promover la detección y tratamiento precoz de la Retinopatía del prematuro en los menores de 1500g. y/o menores de 32 semanas.
– Disminuir la incidencia de discapacidad visual secundaria a ROP IVB y V.
– Orientar y promover el seguimiento de los prematuros portadores de ROP, especialmente los que han requerido cirugía con el fin de detectar alteraciones tardías.
RECOMENDACIONES
Prevención Primaria
– Prevención del parto prematuro ya que a mayor prematuridad, mayor incidencia y gravedad de la ROP
– Evitar saturación mayor a 95% en el prematuro de riesgo para evitar hiperoxia que se relaciona con esta patología
Screening
– Realizar examen de fondo de ojo (screening) por oftalmólogo entrenado a todos los recién nacidos menores de 32 semanas y/o de 1500 g.
– Niños de mayor edad gestacional y peso en que su condición clínica o patología concomitante lo haga de alto riesgo de desarrollar ROP.
– El primer examen debe realizarse a las 4 semanas post nacimiento y no antes de las 31 semanas de edad postconcepcional
– Repetir examen hasta la vascularización de la retina
Sospecha diagnostica:
Hallazgos de sospecha al fondo de ojo: (clasificación retinopatía del prematuro anexo 1)
– Enfermedad plus: Se observan en el polo posterior de la retina vasos venosos dilatados y arteriales tortuosos, en al menos 2 cuadrantes. Establece la necesidad de tratamiento.
– Enfermedad preplus: Se observan anormalidades del polo posterior que son insuficientes para el diagnóstico de enfermedad plus, pero que demuestran más dilatación venosa y más tortuosidad arterial de lo normal.
– Enfermedad umbral: Se produce cuando la enfermedad plus se encuentra en 5 horas continuas u 8 horas acumuladas en etapa 3, en zona I o II. La ROP se encuentra en un punto de evolución en la que existe una probabilidad estadística de un 50% hacia la evolución a la ceguera.
– ROP preumbral: Se clasifica en
o ROP tipo 1:
§ ROP Zona I Cualquier etapa de ROP con enfermedad plus
§ ROP Zona I etapa 3 sin plus
§ ROP Zona II etapa 2 ó 3 con enfermedad plus
o ROP tipo 2:
§ ROP en Zona I etapa 1 y 2 sin enfermedad plus
§ ROP en Zona II etapa 3 sin enfermedad plus
Tratamiento
– Frente a sospecha diagnóstica de ROP que requiere tratamiento el RN debe ser trasladado al centro de referencia nacional, donde oftalmólogos expertos realizaran confirmación diagnóstica y eventual tratamiento.
– Se hará tratamiento con láser como primera elección al 100% de los niños que lo requieran
– Toda ROP tipo 1 debe ser tratada antes de las 72 horas de hecho el diagnóstico.
– Las ROP tipo 2 se recomienda observación continua y frecuente
– Post tratamiento el recién nacido debe recibir gotas oftálmicas de antibióticos y corticoides como antiinflamatorio. Y debe controlarse dentro de las 48 horas a 7 días después del procedimiento
– El porcentaje de niños que requiere retratamiento con laser es mínimo y necesidad de éste debe ser evaluada entre los 7 y 15 días siguientes
– La cirugía vitreoretinal debe realizarse en todos aquellos pacientes, en que habiéndose realizado láser, no se obtuvo el resultado deseado, es decir, no hubo regresión de la enfermedad o esta evolucionó a un desprendimiento retinal etapa 4A, 4B ó 5 y en aquellos casos que sin intervenciones previas avanzan hacia el desprendimiento de retina.
– Los mejores resultados se obtienen cuando el tratamiento se realiza en etapa 4ª
<IMAGEN 001>
Seguimiento y Rehabilitación
– Las complicaciones asociadas a ROP son: Estrabismo, ambliopía, defectos de refracción (especialmente miopía), anisometropía, catarata, glaucoma y desprendimiento de retina.
– Recomendaciones de seguimiento oftalmológico del pretérmino.
o 1500g. y/o < 32 semanas.
o RN sin ROP o ROP II: Control anual hasta los 4 años
o RN con ROP tipo 2: Cada 3 meses hasta el año, luego cada 6 meses hasta los 4 años y anualmente hasta los 18 años
– En pacientes postquirúrgicos: primer control entre los 2 y 7 días post operación, segundo control a los 14 días y luego continuar como ROP tipo 2
– Es importante mantener control oftalmológico cada 2 años después del alta del seguimiento del prematuro extremo, es decir, después de los 7 años.
ANEXOS
CLASIFICACIÓN RETINOPATÍA DEL PREMATURO
1.-Etapas clínicas:
– Etapa 1: Se puede observar una línea de demarcación entre el área de la retina vascularizada y la zona avascular de ésta.
– Etapa 2: aparece un lomo o “ridge” que se extiende por fuera del plano de la retina.
– Etapa 3: proliferación fibrovascular a partir del ridge
– Etapa 4: desprendimiento de retina subtotal. Esta etapa se subdivide en:
o A: Sin compromiso foveal: de muy mal pronóstico si no se trata precozmente con cirugía vitreo-retinal, evolucionando a etapa 4B y 5, representa una verdadera ventana terapéutica
o B: con compromiso foveal: generalmente llegará al desprendimiento total. Su pronóstico visual es peor que en los casos 4 A y también requiere cirugía vitreo-retinal en forma urgente.
– Etapa 5: desprendimiento total de retina. Tiene muy mal pronóstico visual, su manejo quirúrgico ofrece un mejor pronóstico que la historia natural de la enfermedad, logrando en los casos exitosos visión de deambulación o de luz y sombra.
2.-Zonas comprometidas:El ojo se divide en tres zonas:
– Zona I: Zona más posterior que se extiende desde el nervio óptico hasta dos veces la distancia papila- mácula, o 30° en todas direcciones a partir del nervio óptico. Es la zona menos comprometida, pero de mayor gravedad de la ROP.
– Zona II: Zona media que se extiende desde el límite externo de la zona I hasta la ora serrata del lado nasal y aproximadamente hasta el ecuador del lado temporal.
– Zona III: Esta es la zona externa que se extiende desde el borde externo de la zona II, en forma de semicírculo hacia la ora serrata.
3.- Extensión de la Enfermedad:
– Se refiere al área de la retina comprometida, para lo cual se divide el ojo en forma horaria por sectores.
<IMAGEN 002>

