Nivel de manejo del médico general Diagnóstico específico Tratamiento completo Seguimiento completo
Aspectos esenciales
En el adulto mayor la causa más frecuente de osteoporosis es la primaria
-
Ante fracturas por baja energía en radio distal, vértebras, cadera, se debe sospechar fracturas osteoporóticas
-
Fármacos de uso habitual como omeprazol, alteran la absorción de calcio
-
Principales factores de riesgo no modificables son el sexo y la edad.
-
La densitometría ósea es la base del diagnóstico.
-
Los hábitos de vida saludable, la suplementación de Calcio y Vit D y los bifosfonatos son la base del tratamiento.
Caso clínico tipo
Mujer de 70 años, con antecedentes de artritis reumatoide, sufre caída a nivel desde el borde de su cama, es llevada al servicio de urgencia por familiares. Se le toma radiografía de antebrazo que muestra densidad ósea disminuida y fractura de radio distal.
Definición
Pérdida de masa ósea, con alteración de la microarquitectura, conectividad ósea trabecular y adelgazamiento del hueso cortical, que determina un aumento del riesgo de fractura.
Se clasifican
-
Osteoporosis primaria
-
tipo I (post-menopáusica, por reducción en los niveles de estrógenos en el período perimenopáusico se asocia a un incremento de la actividad osteoclástica, pero con alto recambio óseo
-
tipo II (senil, en ambos sexos, debido a la disminución en la síntesis ósea, probablemente debido a la disminución de la producción de Vitamina D, con bajo recambio óseo)
-
-
Osteoporosis secundaria en adulto mayor
-
Baja ingesta de calcio, déficit de vitamina D y vitamina C (escorbuto), dieta rica en fósforo (quesos, chocolates), consumo elevado de proteínas, tabaco, OH, exceso de cafeína (que produce hipercalciuria)
-
Inmovilización, sedentarismo
-
Tratamientos farmacológicos (corticoides, inhibidores de la bomba de protones, heparina, antiestrógenos)
-
Patologías que afectan el metabolismo óseo (mieloma, osteomalacia, hiperparatiroidismo, metástasis óseas, enfermedad de Paget)
-
Epidemiología
El peak de masa ósea se logra a fines de los 20 o a comienzo de los 30 años de edad. El peak es más alto en hombres que en mujeres. Luego va disminuyendo lentamente. La incidencia de osteoporosis aumenta con la edad (50-59 años 15% tiene osteoporosis, sobre los 80 años, un 70%). y la causa más frecuente de osteoporosis es la primaria
Diagnóstico
La sospecha puede surgir en pacientes que presentan factores de riesgo ya sea de osteoporosis primaria o secundaria. Hacen sospechar osteoporosis, las fracturas de radio distal (fractura de Colles), vértebras (que van produciendo pérdida de estatura o cifosis dorsal), cadera y húmero proximal (aunque son más raras estas últimas). Las fracturas de vértebras pueden dar dolor en la línea media, pero hasta un 66% de las fracturas son asintomáticas y comprometen región dorsal y lumbar. La presencia de una fractura de vértebra cervical debe hacer sospechar una causa secundaria
Si bien en una radiografía se puede observar una pérdida de la densidad mineral (adoptando una forma cóncava), esta se observa cuando ya ha ocurrido una pérdida mayor 30% de la masa ósea por lo tanto realiza un diagnóstico tardío.
El diagnóstico es por la cuantificación de la masa ósea, lo ideal es la densitometría ósea. En esta, el diagnóstico está dado por la ubicación del punto dentro de la figura que va adjunta al exámen, ya que considera el T-score (la diferencia de la densidad ósea entre el paciente y personas jóvenes del mismo sexo) y el Z-score (diferencia de la densidad ósea entre el paciente y personas de la misma edad y del mismo sexo)
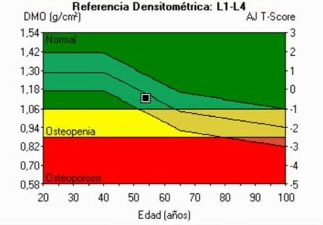
El laboratorio va orientado a distinguir causas secundarias de osteoporosis. Son útiles niveles séricos de calcio, fósforo y fosfatasas alcalinas además de los exámenes generales. La calciuria de 24 horas es útil para determinar si es por aporte bajo (calciuria baja) o por aumento de resorción (calciuria alta)
Tratamiento
Lo más importante es prevenir la osteoporosis con una dieta nutritiva, rica en calcio y vitamina D, hacer ejercicio. El objetivo principal del tratamiento es la prevención de las fracturas. Se basa en medidas no farmacológicas y farmacológicas
Tratamiento no farmacológicas:
-
Aporte de calcio y vitamina D
-
Evitar OH, tabaco
-
Evitar la inmovilización
-
Ambiente seguro para prevenir caídas
Tratamiento farmacológico
-
Suplementar calcio y vitamina D
-
Dosis diaria recomendada 1000 UI calcio y 800 UI vitamina D
-
Mala absorción en hipoclorhidria (no dar con inhibidores de la bomba de protones)
-
Produce RAM gastrointestinal (flatulencia)
-
Aumenta el riesgo de litiasis
-
Para mejorar su absorción es mejor dar la dosis diaria en 2 tomas
-
Seguimiento
Completo

