DEFINICIÓN
Convulsión asociada a enfermedad febril, en ausencia de infección del SNC, desequilibrio hidroelectrolítico o causa intracraneal definida. Esta definición excluye convulsiones febriles en aquellos niños que han tenido previamente una convulsión afebril (1).
EPIDEMIOLOGÍA
Las convulsiones febriles son el problema más común dentro de la consulta neuropediátrica, y un importante motivo en los servicios de urgencia. Afecta entre un 4-5% de los niños, se acepta que ocurre desde los 6 meses a los 5 años de edad, con un peak entre los 18 y 22 meses, siendo la mayoría de las veces de curso benigno.
Su incidencia anual estimada es de 460 casos por cada 100.000 niños que consultan al servicio de urgencia, siendo levemente más frecuente en hombres que en mujeres (1,5:1).
ETIOLOGÍA
Existen tres factores que interactúan en la producción de crisis convulsivas febriles:
- Falta de maduración neuronal.
- Fiebre: En el gráfico 1 se muestran en porcentajes los cuadros clínicos registrados con crisis febriles.
- Predisposición genética: Se ha demostrado que las crisis convulsivas febriles tienden a tener agregación familiar existiendo mayor frecuencia en padres y hermanos, debido a un patrón de herencia autosómica dominante con penetrancia reducida. Se ha visto además que existe un 56% de concordancia en gemelos monocigotos y sólo un 14% en los dicigóticos. Cabe destacar que se han identificado diferentes loci asociados con este cuadro clínico.
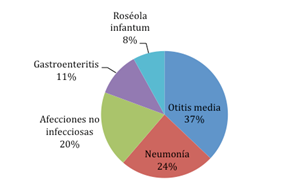
Gráfico 1. Cuadros clínicos asociados a crisis febril.
CLASIFICACIÓN
Las crisis febriles se clasifican principalmente en simples o complejas, según las características mostradas en la tabla 1. Siendo entre el 70% y 75% de las convulsiones febriles provocadas por crisis simples (2). A grandes rasgos, la crisis febril simple es aquella convulsión generalizada, de corta duración, que se produce en un menor sin historia previa de crisis y que no presenta otro episodio en las 24 horas posteriores al evento. Por otro lado, la crisis febril compleja posee una duración superior a 15 minutos, son de carácter focal (afectan sólo a un hemicuerpo) y pueden repetirse en el mismo proceso febril dentro de las primeras 24 horas (3). Son estas últimas las que tienen mayor riesgo de complicación.
|
Tabla 1. Clasificación de crisis febriles. |
|
| Crisis febril simple | Crisis febril compleja |
| <15 minutos | >15 minutos |
| Generalizada | Focal |
| Sin recidiva en las primeras 24 horas | Recidiva dentro de las primeras 24 horas |
| Sin historia previa | Existencia de daño neurológico previo, anormalidad del SNC y/o historia de crisis afebriles. |
CLÍNICA
Comienzan a menudo con un grito o llanto al cual le sigue la pérdida de conocimiento, el cual suele ser breve y se asocia a convulsiones que pueden ser de cualquier tipo, generalmente tónico clónico generalizado y con menos frecuencia (4%) focales. La mayoría ocurre 4 a 6 horas iniciada la fiebre la cual el 75% de las veces está por sobre los 39° rectal. El examen físico en el servicio de urgencia suele ser normal. Es habitual el relato de la desviación de la mirada y la cianosis perioral. Esta crisis provoca en la familia gran angustia y temor.
DIAGNÓSTICO DIFERENCIAL
Toda asociación entre fiebre y convulsión obliga a pensar en un proceso infeccioso o inflamatorio intracraneal dentro de los cuales destacan: meningoencefalitis, trombosis venosa cerebral, abscesos cerebrales, arteritis, síndrome de Reye. Además existen procesos que pueden simular una crisis convulsiva en el contexto de un paciente febril (4) (Tabla 2).
|
Tabla 2. Diagnóstico diferencial de crisis febriles. |
|
| Circunstancia | Proceso |
|
Proceso infeccioso y/o inflamatorio intracraneal
|
Meningoencefalitis Trombosis venosa cerebral Síndrome de Reye Arteritis Abscesos cerebrales Intoxicaciones medicamentosas |
|
Coincidente con la fiebre |
Espasmos del sollozo Delirio febril Síncope febril Parasomnias asociadas a fiebre Escalofríos |
MANEJO GENERAL
Al ingresar al centro asistencial, actuar según condición clínica, aplicando las siguientes medidas generales de manera rápida y ordenada.
- Establecer ABC
- Monitorización cardiorrespiratoria
- Posición decúbito lateral (sin forzar)
- Oxigeno por mascarilla con reservorio
- Iniciar fármacos antipiréticos si se constata cuadro febril.
- Evitar los procedimientos dolorosos o que estimulen al niño que convulsiona
Una vez determinada la estabilidad del paciente o controlada la convulsión, es imprescindible interrogar al acompañante o familiar, para determinar las características de la crisis: tipo de convulsión, duración, sintomatología acompañante previo a episodio convulsivo, antecedentes mórbidos personales y familiares, antecedentes de convulsiones febriles previas, nivel de temperatura y tiempo de evolución con que se presenta crisis.
El examen físico exhaustivo y segmentario en búsqueda de foco que explique la fiebre, debe realizarse una vez pasado el episodio convulsivo.
MANEJO ESPECÍFICO
Se puede establecer 3 posibilidades clínicas de ingreso al servicio de urgencia de un paciente que convulsiona, que son diferentes y requerirán manejo especifico (Figura 2).
A. El niño ingresa al servicio de urgencia en periodo post ictal:
- Observar paciente por si presenta recidiva de crisis convulsiva. Evaluación clínica y de laboratorio según corresponda intentando determinar foco infeccioso. En caso de no presentar recidiva ni factores de riesgo se procede a educar a la familia y dar de alta con tratamiento específico o antipirético y control médico.
- Tranquilizar a la familia.
B. El niño comienza a convulsionar en triage o en box de atención:
Tomar tiempo desde inicio crisis convulsiva, si no cede en forma espontánea, asumir status inminente e iniciar fármacos anticonvulsivantes de primera línea por la vía más disponible IM, EV o IN (intranasal).
- Lorazepam 0, 1-0,2 mg/kg EV / IM
- Midazolam 0, 2 mg/kg EV / IN
C. El niño ingresa al servicio de urgencia convulsionando asumir estado convulsivo.
Asumir duración de crisis de más de 10 min y administrar los fármacos anticonvulsivantes mencionados en el punto anterior.
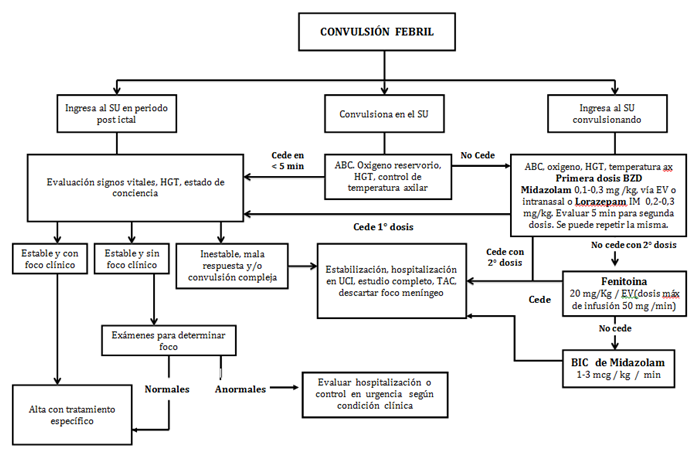
Figura 2. Manejo de convulsión febril en Servicio de Urgencia
PRONÓSTICO
Los niños que han presentado este cuadro clínico poseen una mayor probabilidad de desarrollar epilepsia en un futuro dependiendo de los factores de riesgo que presente. Estos factores de riesgo se clasifican en dos grandes grupos:
a) Mayores: crisis de duración mayor a 15 minutos, convulsión focal, anormalidad neurológica previa a CF.
b) Menores: historia de epilepsia en padre o hermanos, EEG con focos espiculares o paroxismos punta onda, más de 1 crisis en 24 horas, repetición de CF simples, CF en menores de 1 año.
Si presenta 1 factor de riesgo mayor o 2 o más factores de riesgo menores derivar a neurología para eventual estudio y tratamiento profiláctico para la convulsión.
CONCLUSIONES
Por lo general, las convulsiones febriles presentan un curso benigno y los niños que las han padecido no demuestran diferencias significativas en desarrollo intelectual, crecimiento del perímetro cefálico ni en su comportamiento en comparación a otros niños que no poseen antecedentes de esta enfermedad (5). El manejo de la crisis convulsiva en el servicio de urgencia debe ser racional, ordenado y escalonado, con fármacos anticonvulsivantes conocidos y dominados por todos los médicos de manera de aumentar la seguridad al paciente. El estudio con exámenes debe reservarse para aquel paciente en el que se sospecha un cuadro clínico especifico o que se quiere descartar un foco infeccioso relevante.
REFERENCIAS
- Patterson J, Carapetian S, Hageman J, Kelley K. Febrile Seizures. Pediatr Ann. 2013; 42: 249-254. doi: 10.3928/00904481-20131122-09 [link].
- Sugai K. Current management of febrile seizures in Japan: An overview. Brain Dev. 2010;32(1):64–70. [PubMed].
- SSVQ. Protocolo de derivación convulsión febril. Referencia y Contrarreferencia. 2011 – 2013.
- García S, Rubio M, F. Ruza. Actuación en urgencias ante una crisis convulsiva en niños. Emergencias 2005; 17: 90 – 97.
- Verity CM, Butler NR, convulsiones febriles Golging J. en una cohorte nacional de seguimiento desde el nacimiento. I: prevalencia y recurrencia en los primeros años de vida. BMJ. 1985; 290:1307-15. [ Links ]
- Bureau M.,Genton P., Dravet C. Delgado-Escueta A., Tassinari C., Thomas P. y P. Wolff. Epileptic Syndromes in Infancy, Childhood and Adolescence. 5ta Ed. John Libbey Eurotext, 2012.

