17. Monitorización intraparto
temas a tratar +++
- Definición, procedimiento e interpretación clínica del registro basal no estresante
- Definición, procedimiento, clasificación, indicaciones y contraindicaciones del test de tolerancia a las contracciones
- Definición, clasificación, significado fisiopatológico del monitoreo fetal intraparto
- Definición y manejo inicial del estado fetal no tranquilizador
Condiciones técnicas del monitoreo fetal electrónico
El transductor se coloca sobre el abdomen materno, en el sitio más adecuado para registrar la función fetal. ( Foco de auscultación máxima)

Se debe aplicar una capa de gel sobre el abdomen para crear una fase de continuidad, dado que el aire conduce en forma deficiente las ondas ultrasónicas.
La mayoría de los monitores permite fijar la velocidad del trazado a 1 o 3 cm./min. Se suele utilizar a 1 cm. /min. Ya que permite una mejor evaluación del monitoreo y ahorrar papel. Si se registra a 1 cm./min. Cada uno de los rectángulos pequeños representará en el sentido horizontal un tiempo de 30 segundos y en el sentido vertical una variación de la FCF de 10 latidos por minuto.
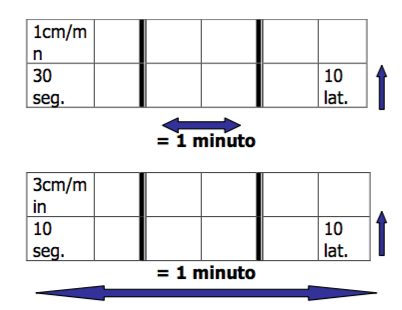
MONITOREO FETAL INTRAPARTO (MEFI)
Se refiere a la monitorización electrónica fetal intraparto, que corresponde a un monitoreo electrónico y un registro continuo de la frecuencia cardíaca fetal (línea superior) y contractilidad uterina (línea inferior) manteniendo un registro gráfico en un papel termosensible.
El propósito es entregar una guía que permita clasificar la frecuencia cardiaca fetal intraparto, acorde al riesgo de acidemia fetal y riesgo de evolucionar a un trazado más comprometedor, basado en la estandarización de 5 niveles.
conceptos básicos
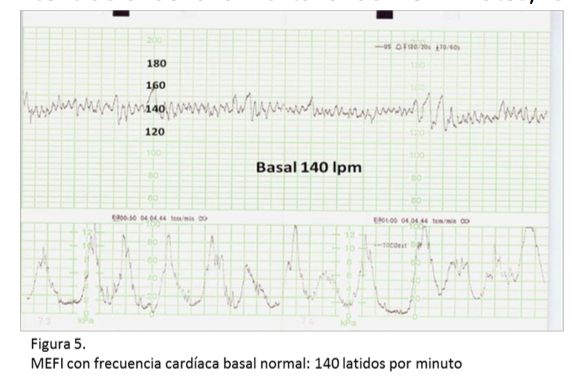
línea basal
|
Si la bradicardia es <60 latidos por minuto, el feto puede estar con depresión miocárdica hipóxi- ca, o si la bradicardia es debido a una actividad vagal, es probable que el feto no pueda mantener un débito cardiaco, o un flujo placentario adecuado, y progresará a una hipoxia y acidosis. Se debe plantear la extracción fetal urgente, acorde a las condiciones locales.
|
Promedio que redondea las fluctuaciones de la frecuencia cardiaca fetal (FCF) observada en un segmento de al menos 10 minutos; debe mantenerse por 2 minutos en 10 minutos, y si es indeterminada, debe observarse el período anterior de 10 minutos.
Se excluyen: cambios periódicos o episódicos, períodos de variabilidad marcada, segmentos de la línea basal, que difiere en más de 25 latidos por minuto (lpm).
|
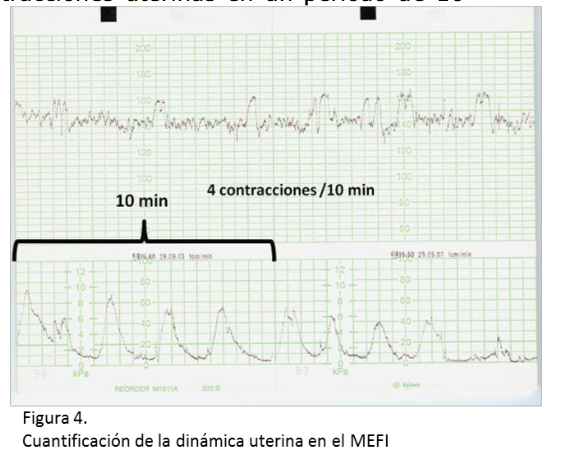
Las contracciones uterinas se contabilizan en 10 minutos: Normal: menor o igual a 5 contracciones en 10 minutos. Taquisistolía: más de 5 contracciones en 10 minutos |
Clasificación:
| Taquicardia | Línea basal mayor a 160 lpm | |
| Normal | Línea basal entre 110-160 lpm | |
| Bradicardia | Línea basal menor a 110 lpm | |
| leve | Entre 80 y 110 lpm | |
| moderada | Entre 70 y 80 lpm | |
| severa | Menor a 70 lpm | |
variabilidad de la línea basal
Fluctuación de la línea basal de la frecuencia cardíaca fetal que es irregular en amplitud y frecuencia, determinada por el intervalo de tiempo entre cada latido.
Clasificación
| Variabilidad | Amplitud | |
| Ausente | Amplitud indetectable | En presencia de desaceleraciones, se asocian en un 23% con pH menor a 7.15 o Apgar menor a 7 a los 5 minutos. |
| Mínima | Amplitud igual o menor a 5 lpm | |
| Moderada (normal) | Amplitud entre 6-25 lpm | Aún con desaceleraciones, se asocia en 98% a ausencia de pH menor a 7.15 o Apgar menor a 7 a los 5 minutos. |
| Marcada | Amplitud mayor a 25 lpm | |
| Trazado sinusoidal | Trazado con ondulaciones suaves, conformado por 3 a 5 ciclos por minuto, que persiste por un período igual o mayor de 20 minutos. |
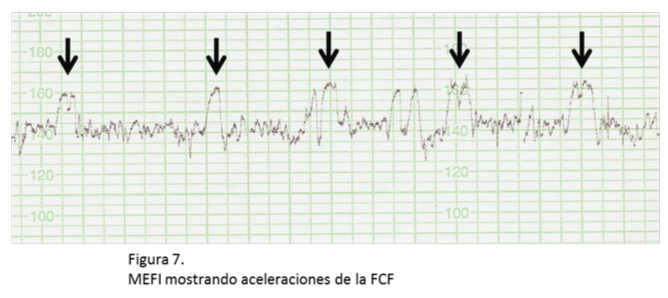
aceleración
Corresponde a un aumento y retorno de la frecuencia cardíaca fetal de duración igual o mayor a 15 segundos y una amplitud igual o mayor a 15 latidos.
En gestaciones menores de 32 semanas se debe considerar 10 segundos y 10 latidos.
Se habla de aceleración prolongada si dura entre 2 a 10 minutos.
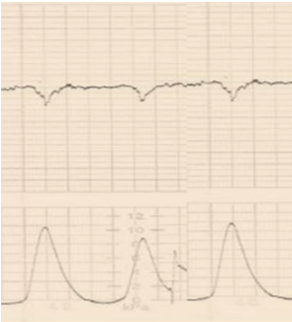
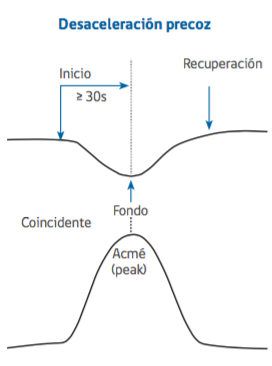
desaceleración precoz
Corresponde a una disminución y retorno gradual y simétrico de la frecuencia cardíaca fetal asociado a una contracción uterina, en que el fondo de la desaceleración coincide con el peak de la contracción.
La disminución de la frecuencia cardiaca fetal se calcula desde el inicio hasta el fondo de la desaceleración.
En la mayoría de los casos el inicio, el fondo y el fin de la desaceleración es coincidente con el inicio, el peak y el fin de la contracción respectivamente.
Todas las desaceleraciones se deben observar en al menos el 50% o más de las contracciones, en un período de 20 minutos.
No se establece gravedad en relación a la profundidad de la desaceleración precoz.
desaceleración tardía
Corresponde a una disminución y retorno gradual y simétrico de la frecuencia cardíaca fetal asociado a una contracción uterina, en que el fondo de la desaceleración ocurre desfasado del peak de la contracción.
La disminución de la frecuencia cardiaca fetal se calcula desde el inicio hasta el fondo de la desaceleración.
En la mayoría de los casos el inicio, el fondo y el fin de la desaceleración ocurre después del inicio, el peak y el fin de la contracción respectivamente.
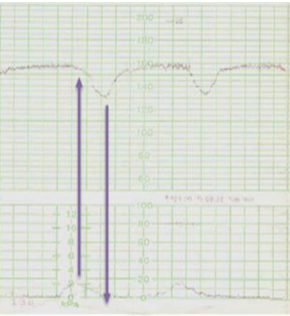
En este caso si se establece una clasificación en cuanto a profundidad:
| Tipo | Disminución desde la línea de base |
| Desaceleración tardía leve | Menor o igual a 15 lpm |
| Desaceleración tardía moderada | En un rango de 16-45 lpm |
| Desaceleración tardía severa |
Mayor a 45 lpm |
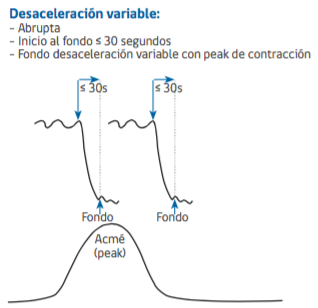
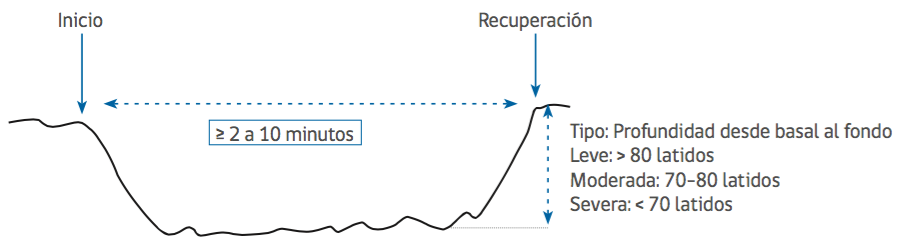
desaceleración variable
Corresponde a una disminución abrupta de la frecuencia cardíaca fetal. (con un desfase menor a 30 segundos, desde el inicio hasta el fondo de la desaceleración). La disminución de la frecuencia cardíaca debe ser mayor o igual a 15 latidos y durar 15 o más segundos. El fondo de la desaceleración puede ocurrir coincidente o desfasado de la contracción.
Clasificación de acuerdo a que el fondo de la desaceleración debe permanecer por bajo esos límites, por un período de 10 segundos o más:
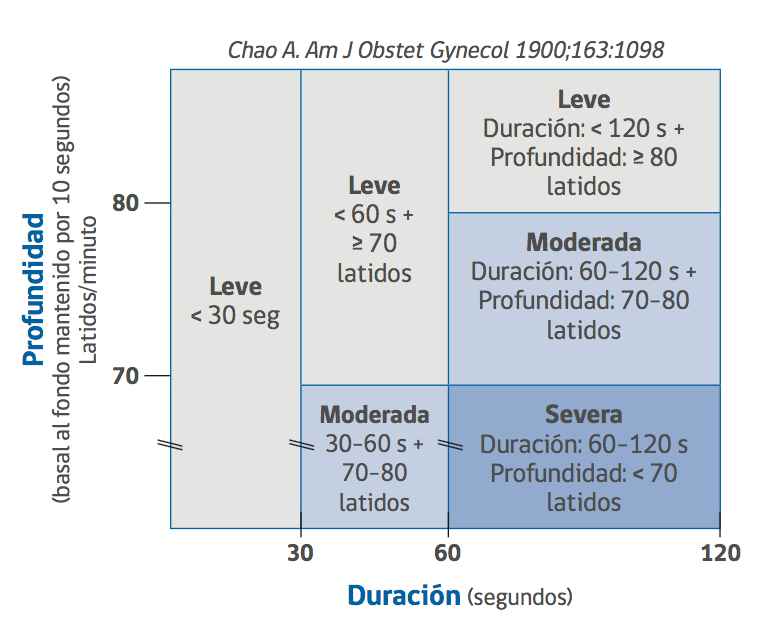
desaceleración prologanda
Corresponde a una disminución de la frecuencia cardíaca fetal bajo la basal de 15 o más latidos, de más de 2 y menos de 10 minutos de duración.
Puede ser :
– Prolongada leve : profundidad de más de 80 latidos
– Prolongada moderada: profundidad entre 70-80 latidos
– Prolongada severa: profundidad de menos de 70 latidos.
Clasificación monitoreo fetal intraparto según consenso americano
| Categoría | Significado fisiopatológico | Medidas | |
|
I NORMAL |
Presenta cuatro parámetros en rango normal (contracciones uterinas, FCF basal, variabilidad, aceleraciones) en que puede o no haber presencia de desaceleraciones periódicas precoces. | Predicción fuerte de ácido base fetal | No requiere medidas de acción específicas |
|
II INDETERMINADO |
Todos los demás | No predicen un estado ácido base fetal alterado, pero tampoco pueden ser catalogados como tipo I. | Evaluación, monitoreo continuo y reevaluación. |
|
III ANORMAL |
Variabilidad disminuída (mínima o ausente) más uno de los siguientes: – Desaceleraciones tardías – Desaceleraciones variables – Bradicardia O Patrón sinusoidal |
Trazado anormal. Se asocia a un estado ácido base fetal alterado. | Requiere evaluación inmediata y eventual necesidad de reanimación fetal intraparto. |
Estado fetal no tranquilizador
Se refiere a todo MEFI alterado (categoría II o III) , en presencia o ausencia de meconio espeso.
Es un diagnóstico, que se refiere a que no se puede certificar el bienestar fetal y que se deben tomar acciones en forma inmediata, como la reanimación fetal intrauterina.
Manejo MEFI SOSPECHOSO (CATEGORÍA II)
Ante un patrón del MEFI sospechoso (Categoría II) se debe evaluar a la gestante para descartar y corregir: Hipotensión postural o post anestesia epidural; hiperestimulación secundaria a episodios de taquisistolía; compresión de cordón.
Ante algunos de estos hallazgos, se deberá́ tomar alguna o varias de estas medidas:
– Cambio de posición (decúbito lateral izquierdo) para descompresión de vena cava, mejorando el retorno venoso.
– Hidratación IV para corrección de hipotensión.
– Oxígeno por mascarilla
– Suspensión de conducción oxitócica.
– Amnioinfusión (infusión de solución salina dentro de la cavidad amniótica) en caso de desaceleraciones variables recurrentes (excepto si es en contexto de MEFI categoría III).
– Tocolisis de urgencia (bolo de fenoterol 5 a 25mg o nitroglicerina 100ug) en caso de taquisistolía.
– De persistir monitoreo alterado, en un plazo no mayor a una hora, se deberá́ definir la vía del parto según paridad, dilatación cervical y descenso de la presentación.
manejo mefi patológico (categoría III)
Ante un patrón del MEFI patológico (Categoría III), se deben tomar medidas destinadas a recuperar la condición fetal, mientras se prepara la interrupción del embarazo en un plazo no mayor a 20-30 minutos. Las medidas a tomar son las siguientes:
- Oxigeno por mascarilla.
- Cambios de posición (decúbito lateral izquierdo).
- Hidratación IV para corrección de hipotensión.
- Suspensión de conducciónóc
- Tocolisis de urgencia (bolo de fenoterol 5 a 25mg o nitroglicerina 100ug).
registro basal no estresante (RBNE)
Se utiliza como evaluación básica de la unidad feto placentaria semanal, a partir de la semana 32 y/o ante una prueba de movimientos fetales alterada (menos de 6 movimientos fetales).
Se efectúa con un monitor que detecta los LCF y las contracciones uterinas, además de un marcador que le permite a la gestante marcar cuando siente un movimiento fetal.
El RBNE se basa en el conocimiento de que los fetos sanos tienen una respuesta cardio aceleratoria en respuesta al movimiento; precisamente el RBNE busca si el feto presenta aceleración de sus LCF cada vez que se mueve.
El RBNE tiene buena sensibilidad para detectar hipoxia fetal, pero mala especificidad. Es decir, la gran mayoría de las veces en que el RBNE esté alterado, el feto estará́ sano, el sueño fetal es la principal causa de un RBNE si aceleraciones de LCF. Por este motivo si el RBNE está alterado, se indicará una prueba más específica (doppler o PBF).
Técnica:
– Embarazada en decúbito lateral izquierdo.
– Instalación de monitor cardiofetal.
– Monitorización por 20 minutos.
Interpretación
| INTERPRETACIÓN | DEFINICIÓN | SUGIERE | CONDUCTA |
| RBNE REACTIVO | Observación de 20 minutos con presencia de 2 episodios de aceleraciones en respuesta a movimientos fetales. (pueden no haber movimientos fetales) | Bienestar fetal | Repetir en 7 días |
| RBNE NO REACTIVO | En 40 minutos de observación no se presentan 2 episodios de aceleraciones en respuesta a movimientos fetales | Sugiere compromiso del bienestar fetal | Efectuar prueba más específica como Doppler o PBF. |
test de tolerancia a las contracciones (TTC)
Corresponde a una prueba diagnóstica de evaluación de bienestar fetal antenatal, la gestante no se encuentra en trabajo de parto, sino que se inducen contracciones. También es conocido como Registro Estresante.
Se estudia la respuesta de los LCF a las contracciones uterinas inducidas por una infusión continua de oxitocina.
Sólo debe efectuarse en embarazos cercanos al término, es decir, mayores a 36 semanas, sin presencia de placenta previa o historia de metrorragia.
Durante las contracciones uterinas, al comprimirse los lagos venosos de la placenta, los fetos con compromiso de su oxigenación desarrollarán hipoxemia transitoria, en respuesta a la cual, presentarán disminución transitoria de la frecuencia cardíaca (desaceleraciones).
Es una buena prueba, con muy buena sensibilidad y especificidad para detectar hipoxia fetal. Sin embargo es riesgosa, pues produce contracciones uterinas que pueden llevar a un parto prematuro.
Técnica:
– Embarazada en decúbito lateral izquierdo
– Instalación de monitor cardiofetal
– Infusión endovenosa de oxitocina por bomba de infusión continua.
– Se deben lograr 3 contracciones en 10 minutos , de buena intensidad y de 40-60 segundos de duración.
| Interpretación | Definición | Conducta |
| Negativo | No existen desaceleraciones tardías | Sugiere bienestar fetal, el embarazo puede continuar. |
| Positivo | En más del 50% de las contracciones uterinas existen desaceleraciones tardías | Sugiere hipoxia fetal, se procede a interrupción de embarazo |
| Sospechoso | Existen desaceleraciones tardías pero en menos del 50% de las contracciones uterinas | Efectuar otra prueba como Doppler o PBF. |
| Insatisfactorio | No se lograron 3 contracciones uterinas en 10 minutos |

