Puntos a Evaluar
- Diagnóstico diferencial de la ictericia durante el embarazo:
- CIE, hígado graso agudo, HELLP, hepatitis viral
- Colestasia intrahepática del Embarazo:
- Definición
- Epidemiología
- Fisiopatología
- Cuadro clínico
- Diagnóstico clínico y de laboratorio
- Estimación de riesgo perinatal
- Criterios de derivación
- Conducta.
- Hígado graso Agudo:
- Definición
- Diagnóstico clínico y de laboratorio
- + HELLP
- Nivel ++
Diagnóstico diferencial
El daño hepático agudo (DHA) es la forma más frecuente de daño a la edad fértil y en la mujer embarazada puede o no estar directamente con el embarazo y si lo está, puede o no estar relacionado a preeclampsia (PE). De esta forma, las posibles formas de daño hepático son:
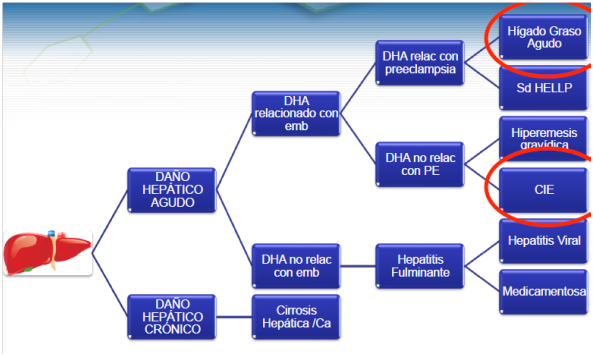
|
Patologías hepáticas
A continuación, se profundizará sobre la colestasia intrahepática del embarazo (CIE) y el hígado graso agudo (HGA), dado que las otras formas son contenido de otras especialidades o han sido discutidas en otros capítulos.
colestasia intrahepática del embarazo (cie)
Patología colestásica reversible y acotada al embarazo, después de las 20 semanas. Con alza de los ácidos biliares pprimarios, los ácidos cólico y quenodeoxicólico, particularmente hacia el tercer trimestre (aumento de 10 a 100 veces),
Clínica
Se manifiesta como prurito intenso de distribución generalizada, pero de predominio palo-plantar y nocturno con o sin ictericia (en general leve, <3 mg/dl) que tienden a progresar junto con el embarazo. Puede acompañarse de elevación de transaminasas.
La histopatología muestra colestasia intrahepatica leve, con acumulación de pigmentos biliares en hepatocitos y dilatación vía biliar.
Su resolución es espontánea después del parto, pero tiende a recurrir en embarazos siguientes (riesgo de 50-60%).
Su incidencia es alta en países de Escandinavia y en Chile, especialmente en población con ascendencia mapuche, pero ha sufrido una importante disminución, desde 15% en 1985 hasta 1-2% actualmente.
fisiopatología
No se conoce la causa de la CIE, pero se sospecha que participan factores endocrinos, genéticos y ambientales. Probablemente es el resultado de la elevación fisiológica de los estrógenos durante el embarazo, en una mujer susceptible.
- Estrógenos: aparece y aumenta cuando los valores de estrógenos van en claro aumento, además de ser 5 veces más frecuente en embarazos con más estrógeno (ej múltiples). Las pacientes pueden presentar síntomas similares con el uso de ACO. Estas hormonas actuarían disminuyendo la depuración hepática
- Genética: marcada variación étnica y geográfica, y es más frecuente en mujeres con parientes con antecedentes de CIE.
- Ambiente: se ha sugerido la participación de un factor ambiental aún no identificado, principalmente porque no se repite siempre en embarazos posteriores.
- Se han postulado: aceite de canola, pesticidas, dieta baja en selenio
Diagnóstico

Recientemente se ha encontrado elevación de Glutatión-S-transferasa alfa, enzima hepática que aumenta en el DHA y que se eleva precozmente en la CIE lo que podría tener utilidad en el diagnóstico a futuro.
Es un cuadro clínico de exclusión descartando otras causas de prurito y/o ictericia, siendo las más importantes:
ü Hepatitis viral
ü Colelitiasis – coledocolitiasis
ü Cirrosis biliar
ü Enfermedades parasitarias (fasciolosis)
ü Enfermedades dermatológicas
ü Trastornos metabólicos (enfermedad renal crónica, diabetes mellitus, patología tiroidea)
Se distinguen además presentaciones atípicas:
– Inicio en la primera mitad de la gestación
– Persistir más de 8 semanas post parto
– Cursar con compromiso estado general severo persistente
– Cursar con ictericia severa
– Cursar con dolor abdominal o vómitos persistentes
– Asociación a hipertensión o trombocitopenia
Pronóstico
Es de bajo riesgo para la madre, salvo por la recurrencia en nuevos embarazos. Sí se ha encontrado asociación a futuro con hipotiroidismo, cáncer de mama y enfermedad hepatobiliar.
Sí se ha reportado riesgo fetal (12-13 por cada 1.000 nacidos vivos), el que no tiene una causa claramente establecida, aunque se propone que los ácidos biliares generarían una contracción tónica en el miometrio disminuyendo flujo sanguíneo y aumentando riesgo de parto prematuro.
También se ha observado disfunción energética en el eritrocito fetal, disfunción placentaria y arritmias en el feto secundarias a la elevación de ácidos biliares (2). No existe una evaluación fidedigna de este riesgo en cada embarazo, incluso el feto puede estar vivo y de un día a otro morir (aunque se realizan exámenes de bienestar fetal más que nada por tranquilidad materna y del obstetra).
Manejo
- Control semanal desde el diagnóstico con evaluación fetal. El control puede ser a nivel primario en casos moderados, y a nivel secundario si es severa o tiene presentación atípica. En cada control debe evaluarse percepción de movimientos fetales, aparición de coluria o ictericia, evolución del prurito y aparición de enfermedades asociadas
- Controlar pruebas hepáticas y bilirrubina de forma semanal
- Inicialmente pueden usarse antihistamínicos (anti H1) para disminuir, parcialmente, el prurito
- Considerar ácido ursodeoxicólico 10-15 mg/kg/día en 2-3 dosis diaria. Éste podría disminuir el riesgo sobre el feto además del prurito, no así clorfenamina y otros fármacos con efecto contra el prurito. El mecanismo de acción del ácido ursodeoxicólico es aumentar la secreción biliar por modificaciones postranscripcionales, actuar como anti apoptótico y recudir niveles de 17-β glucurónico, derivado de estrógenos fuertemente colestásico
- Interrumpir embarazo desde las 38 semanas según condiciones cervicales y desde las 36 semanas si hay ictericia (bilirrubina > 1,8 mg/dl) o antes si hay meconio en el líquido amniótico. Vía del parto según indicaciones obstétricas habituales. Debe recordarse que el parto es el único tratamiento efectivo contra la CIE.
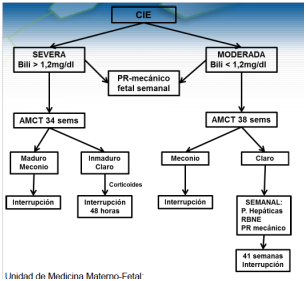
A continuación se presenta el protocolo de manejo del HCUCH:
*La CIE de inicio precoz también es considerada severa en este protocolo.
*El PR-mecánico consiste en una ecocardiografía fetal en que se observa el segmento PR que de estar alargado es signo de mal pronóstico
hígado graso agudo (HGA)
Entidad infrecuente (1 en 7-20.000) que es potencialmente fatal, pero que de sobrevivir es potencialmente reversible y no recurre en nuevos embarazos.
Se caracteriza por la invasión grasa microvesicular en las zonas 2 y 3 durante el tercer trimestre del embarazo, causando insuficiencia hepática aguda y falla mulstisistémica. Debe ser sospechado en una embarazada de término con vómitos recurrentes, más aún en primigestas y embarazos gemelares.
Diagnóstico
Se basa en los siguientes criterios:

(Kingham JGC. Liver Disease in Pregnancy. Clin Med 2006; 6: 34 – 40.)
La mayoria de las pacientes son nulíparas, con embarazo gemelar o feto masculino, también se asocia a SHE.
Las pacientes debutan con CEG, náuseas y vómitos profusos, polidipsia y dolor en epigastrio u hipocondrio derecho., rápidamente aparece ictericia y luego complicaciones como encefalopatía, deshidratación, etc… llevando a la muerte en 2 a 3 semanas.
El diagnóstico diferencial es complejo y amplio, pero lo más importante es la diferenciación con el síndrome de HELLP (ver tabla siguiente) y con las hepatitis agudas.
Tanto en el HGA como en el síndrome de HELLP, se requiere de una interrupción inmediata del embarazo (previa estabilización hemodinámica y sin esperar confirmación del diagnóstico), no así en las hepatitis agudas en que se requiere tratamiento de soporte.
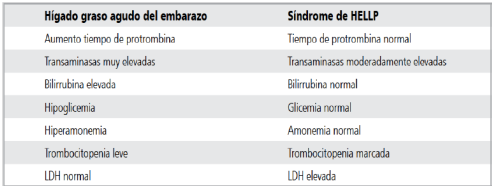
Rev Med Chile 2014: 143: 627-636
Síndrome hellp
Es una complicación grave de un SHE, afectando de un 4 a 20% de las pacientes con preeclampsia y eclampsia. Corresponde a un compromiso predominantemente hepático y hematológico y debe su nombre al acrónimo en inglés:
- Hemolysis: Esquistocitos, Hiperbilirrubinemia (> 1,2)
- Elevated Liver enzimes GOT: >72 UI/L, LDH > 600UI/L
- Low Platelet count < 100.000/mm3
Aunque su fisiopatología permanece desconocida, se cree que puede deberse primariamente a daño endotelial, con consumo de plaquetas y CID, con disfunción hepática por microtrombos
Uno de los principales desafíos lo supone su falta de síntomas, siendo lo más común el dolor epigástrico o en hipocondrio derecho, pudiendo también presentar CEG, náuseas, vómitos, y cefalea (similar a “flu-like”). Con menos frecuencia se puede observar ictericia, convulsiones, hemorragias y mialgias. Estos síntomas suelen aparecer entre las semanas 27 y 36, aunque pudiera incluso manifestarse en los primeros días del puerperio.
El manejo implica hospitalización en UCI y la interrupción inmediata del embarazo (no necesariamente cesárea, solo si es lo más expedito). Los corticoides, en dosis mayores a las utilizadas para maduración fetal pueden disminuir el daño hepático y la trombocitopenia pudiera necesitar transfusión de plaquetas.
Hasta un 19% de las pacientes presentarán un HELLP en embarazos futuros.
Hepatitis Viral
Según guías HCUCH 2008, correspondería a la primera causa de ictericia durante el embarazo, por infección hepática por los virus hepatitis A. B. C o E. el pronóstico evolución cuadro clínico y complicaciones son similares al de una mujer no embarazada.
Se caracteriza por fiebre, CEG, náuseas y vómitos, y posteriormente ictericia y coluria asociadas a un aumento de las transaminasas. El diagnóstico etiológico se realiza por serología y/o detección de antígenos de cada virus.
Destacan
- Virus Hepatitis B: potencial TORCH y/o infección perinatal
- Virus Hepatitis E: a pesar de ser muy parecido a virus hepatitis A, en la embarazada puede generar hepatitis fulminante hasta en un 30% de las ocasiones
El manejo consiste en observación y medidas generales, evitar procedimientos invasivos y siempre descartar las otras causas más graves de ictericia.
Fuentes
- Clase Dr. Guiñez, 2015
- Guía Perinatal, MINSAL, 2015
- Manual PUC, 2014
- Manual Obstetricia HCUCH, 2008
Guillermo Lorca Ch.

