Quemaduras
Definición
Las quemaduras son lesiones producidas en los tejidos vivos, debido a la acción de diversos agentes físicos (llamas, líquidos u objetos calientes, radiación, corriente eléctrica, frío), químicos (cáusticos) y biológicos, que provocan alteraciones que van desde un simple eritema transitorio hasta la destrucción total de las estructuras.
Epidemiología
De acuerdo a la Organización Mundial de la Salud (OMS) en el año 2004 cerca de 11 millones de personas presentaron quemaduras serias que requirieron atención médica.
La sobrevida en quemaduras extensas ha mejorado progresivamente, gracias a los avances en la comprensión de la fisiopatología de la quemadura y el tratamiento más agresivo de ésta. Para ello se requiere de un tratamiento pre hospitalario efectivo, transporte, reanimación, sostén de funciones vitales y reparación de la cubierta cutánea.
En Chile, la tasa de mortalidad específica por quemaduras muestra una tendencia significativa al descenso. En el periodo 1954-1999, se observó una importante disminución de la tasa de mortalidad específica por quemaduras en los niños; sin embargo, la mortalidad por quemaduras en los adultos mayores aumentó), siendo mayor el riesgo de morir en el grupo mayor de 65 años.
En el año 2007 el Ministerio de Salud (MINSAL) registró 6435 egresos hospitalarios por quemaduras y el Instituto Nacional de Estadísticas informó de 569 muertes por esta causa. La tasa de mortalidad específica por quemadura en Chile fue 4,5 por 100.000 habitantes para ese año. En el último estudio de carga de enfermedad de 2006 se estimó que las quemaduras producían la pérdida de 7.891 años de vida ajustados por discapacidad.
En niños chilenos los daños derivados de las quemaduras representan la tercera causa de hospitalización y muerte por trauma, además de provocar un enorme sufrimiento al niño afectado y a su familia, cuantiosos gastos en rehabilitación y en la mayoría de ellos, daños emocionales, sociales, de crecimiento, desarrollo y estéticos que los acompañan toda la vida. Las principales causas de muerte, a su ingreso a los servicios de salud, son el shock hipovolémico y el compromiso agudo respiratorio originado por inhalación de humo (productos incompletos de combustión a menudo asociados a exposición de monóxido de carbono).
Etiología
Como se mencionó previamente las quemaduras constan de lesiones originadas por agentes físicos, químicos y/o agentes vivos entre los que se encuentran:
a) Agentes físicos:
- Térmico:Estas corresponden aproximadamente al 55% de todas las quemaduras y se incluyen en este grupo las secundarias a Escaldaduras (agua caliente), ígneas (fuego), congeladura.
- Escaldadura:Se conoce a las lesiones que son sobre la piel y especialmente por agua caliente, ya que a los 65ºC se produce lesiones de la piel en menos de 2seg.
- Radiaciones:Sol, radiación terapéutica, energía nuclear.
- Eléctrico:Bajo voltaje (no produce mucha quemadura) alto voltaje (alta mortalidad)
Más o menos de 1000V: pueden ser indirectas por el arco “voltaico” o por contacto, en donde se se conduce la electricidad por un sitio de entrada y uno de salida, produciendo daño solo en estos sitios o agregándose el sitio de trayecto.
Estos pacientes no es poco frecuente que hagan arritmias por el paso de la electricidad. Si son de alto voltaje, mayor a 2000ºC, se produce una intensa rabdomiolisis, que debe hacernos sospechar de inmediato una IRA
b) Agentes químicos:Ácidos, álcalis, derivados del petróleo, oxidantes, reductores, corrosivos, desecantes, etc.
c) Agentes biológicos:secreciones de reptiles, Toxina de medusas, insectos, peces, batráceos, etc
|
Etiologías más frecuentes |
|
1. Fuego 56 % 2. Líquidos calientes 24 % 3. Sólidos calientes 10 % 4. Electricidad 4.5 % 5. Químicos 1.6 % 6. Otros 2 % |
Esta tabla representa las causas mas frecuentes en adultos, sin embargo en niños los agentes causales más frecuentes son el contacto con objetos sólidos y líquidos calientes en similar proporción.
Fisiopatología
La piel es el órgano más grande del cuerpo correspondiendo al 16% del peso corporal, con una superficie de 1,5 a 2 m². Este está conformado por epidermis (0,07 a 0,12 mm de espesor), dermis (1 a 2mm de espesor), hipodermis (tejido adiposo subcutáneo) y anexos (folículos pilosos, uñas y glándulas sebáceas) y sus principales funciones son:
- Protección y separación del medio externo
- Retención de fluidos
- Termorregulación corporal
- Contacto sensorial con el medio ambiente
- Metabolismo (Síntesis de vitamina D, lípidos, etc).
Es por esto que al alterarse la piel (noxa) debemos considerar que pueden comprometerse todas sus funciones, pudiendo dejar secuelas funcionales y estéticas.
En el caso de las quemaduras se genera un proceso inflamatorio proporcional a la extensión de esta (desde una inflamación local a un síndrome de respuesta inflamatoria sistémica) y muerte celular secundario a la cascada de coagulación que lleva a formación de coágulos, obstrucción de vasos e isquemia (también puede ser por acción directa del agentes, es decir “quemó las células”, produciendo un daño irreversible).
Esto produce cambios locales y sistémicos mencionados a continuación:
I.- Eventos locales:
Cuando ocurre una quemadura se producen 3 zonas (Zonas de Jackson):
- Zona de coagulación: zona de daño directo. Hay destrucción celular total por coagulación de las proteínas, no recuperable
- Zona de estasis: es la zona vecina a la anterior, donde existe déficit de perfusión. Las células quedan viables, pero si el manejo no es adecuado se van a sumar al daño irrecuperable. Debe ponerse énfasis en una buena reanimación para salvar esta zona antes de las 48 horas.
- Zona de hiperemia: es la zona más externa a la quemadura donde existe vasodilatación sin muerte celular. Esta zona rara vez se pierde a menos que exista shock o sepsis que pueda provocar hipoperfusión mantenida.
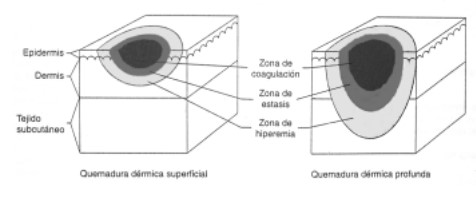
En estas regiones se puede observar diversas alteraciones como:
- Vasodilatación: produce eritema, prurito y aspecto seco. Si la superficie es extensa puede provocar trastornos hemodinámicos importantes.
- Aumento permeabilidad: liberación de sustancias vasoactivas, dilatación capilar y alteración del endotelio, edema, espacio intercelular, plasmaféresis, flictenas. El tejido necrótico no exuda, no tiene flictenas.
- Enlentecimiento de la microcirculación
- Hipoxia tisular
- Desintegración enzimática
- Coagulación intravascular: activación de la cascada de coagulación y activación plaquetaria. La quemadura será distinta dependiendo de si la coagulación ocurre en:
– Plexo superficial (epidermis): estimulación masiva del factor XII, activación de vías de coagulación, agregación plaquetaria, escara parcial, no compromete elementos de regeneración. Se produce una quemadura superficial (tipo I o A).
– Compromiso intermedio: compromete la dermis
– Plexo profundo (toda la extensión de la piel): compromete elementos de regeneración, escara total, lesión irreversible, regenera por cicatrización. Quemadura profunda (tipo III o B).
II.- Eventos sistémicos:
Cuando la quemadura es grande, se produce SIRS (esto se ve cuando hay >30%) y a nivel sistémico lo siguiente:
- Cardiovascular: aumento de permeabilidad vascular, que llevará a una importante pérdida de líquidos y proteínas desde el intravascular hacia el compartimiento intersticial, vasoconstricción periférica y del territorio esplácnico, disminución de la contractilidad miocárdica y finalmente shock.
- Respiratorio: broncoconstricción, polipnea y en casos severos, síndrome de distress respiratorio del adulto.
- Metabolismo: incremento del metabolismo basal hasta 3 veces, lo que obliga a un agresivo manejo nutricional.
- Inmunidad: disminución no específica tanto de la inmunidad celular como humoral, lo que lleva a una susceptibilidad a las infecciones.
Fases: el quemado grave pasa por diversas etapas, que hay que considerar para su manejo.
- Fase de retención: 0 – 48 hrs. Edema por retención de líquido. Tratamiento: mantener volumen circulante para no caer en shock, aportando todo lo necesario. Esto permite que sobreviva.
- Fase de eliminación: 4 – 5 días. Proceso inflamatorio empieza a ¯, ahora se produce un exceso de líquido en el intravascular, corazón puede fallar por un exceso de la postcarga y aumento en el trabajo. Este exceso se elimina por la orina o con diuréticos o diálisis. En esta etapa el paciente está en un estado hipercatabólico por lo que el aporte calórico es esencial y debe hacerse de la forma más fisiológica posible. Comenzar con los cuidados estéticos y funcionales de la quemadura. Hasta acá el paciente podría haber muerto por una caída del volumen circulante o por una infección.
- Fase Intermedia: grado A 10 días; grado B 20 días. El manejo depende de la evolución del paciente. Si no está estabilizado, tratar las complicaciones generalmente sépticas, y si está en buen estado continuar con el tratamiento de la quemadura
- Fase de cicatrización y recubrimiento (2 años maduración de cicatriz, injerto)
Diagnóstico
En primer lugar debemos indagar sobre el antecedente de exposición del paciente a los diversos agentes causales de quemaduras (Físicos, químicos, biológicos). Asociado a esto debemos objetivar las diversas manifestaciones clínicas que nos van a orientar a que la exposición efectivamente concluyo en un daño y por lo tanto puede categorizarse como quemadura, entre las que se encuentran principalmente:
- Dolor: Presente en quemaduras que comprometen epidermis y dermis superficial, ya que los receptores nociceptivos se encuentran conservados. Quemaduras mas profundas no se asocian a dolor.
- Eritema: Secundario a hiperemia por compromiso de epidermis y plexo dérmico superficial.
- Edema: Debido a salida de plasma al intersticio secundario a alteración de permeabilidad por compromiso de epidermis y plexo dérmico superficial.
- Flictenas: Debido a salida de plasma al intersticio con separación de las capas epidérmicas secundario a alteración de permeabilidad por compromiso de epidermis y plexo dérmico superficial. Se produce en lesiones intermedias-superficiales.
- Palidez: Se produce por trombosis parcial del plexo dérmico superficial, compromiso epidérmico, dérmico y destrucción parcial de fanéreos. Se produce en lesiones intermedias-profundas.
- Momificación: Se produce por trombosis del plexo dérmico profundo, isquemia y necrosis, con compromiso epidérmico y dérmico. Se produce en quemaduras profundas.
Una vez establecido el diagnóstico se deben considerar múltiples factores para poder establecer la gravedad y medidas terapéuticas posteriores.
- La extensión de las quemaduras
- La profundidad de las quemaduras
- La localización de las quemaduras
- La edad y sexo del paciente
- Peso y estado nutricional del paciente
- Las comorbilidades del paciente
- El estado de conciencia del paciente
- El agente causal, mecanismo y tiempo de acción
- El escenario en que ocurre la quemadura
- Las lesiones concomitantes
- El tiempo de evolución de la quemadura
a) Extensión
La evaluación de la extensión de las quemaduras puede ser difícil. La presencia de eritema en las primeras horas puede generar una sobreestimación de la extensión de las quemaduras. Existen distintos métodos de evaluación, entre los que destacan los siguientes:
- Superficie de la palma: la superficie de la palma de la mano, incluyendo los dedos, equivale aproximadamente al 1% de la superficie corporal total. Este método resulta útil en quemaduras pequeñas (menor al 15% de la superficie corporal) o muy extensas, cuando se evalúa la superficie no quemada del cuerpo (quemaduras mayores al 85% de la superficie corporal). Sin embargo, para quemaduras medianas, este método resulta impreciso.
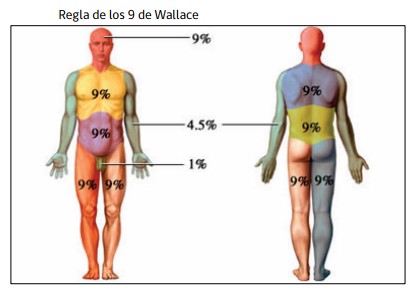
- Regla de los 9 de Wallace: el cuerpo se divide en áreas equivalentes al 9%. Se utiliza para estimar la extensión de quemaduras medianas y grandes en adultos. No es preciso en niños.
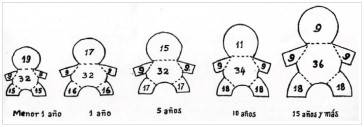
- Plantilla Lund & Browder: este método es el más preciso, si es usado correctamente. Compensa las variaciones de la forma del cuerpo en las distintas edades, por lo que puede ser usada con mayor precisión en los niños. Tener presente que en casos de obesidad mórbida estas proporciones se ven alteradas.
Es posible utilizar rápidamente la regla de los 9 pero se puede sobreestimar o subestimar el cálculo para requerimiento de líquidos; es más exacto el diagrama de Lund & Browder ya que compensa las diferencias en el tamaño de los segmentos corporales, propias de la edad
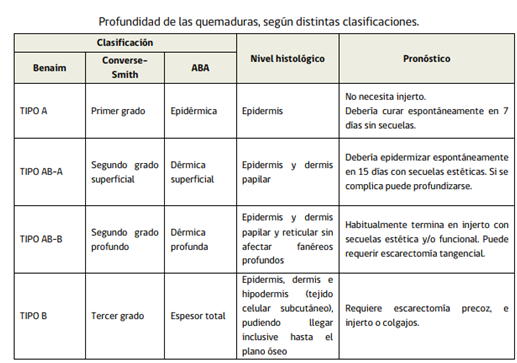
b) Profundidad
La evaluación de la profundidad de la quemadura puede ser compleja. Existen distintas clasificaciones, siendo las más utilizadas la clasificación de Benaim, Converse-Smith y ABA (American Burns Association). Las quemaduras son dinámicas y la profundidad de una quemadura puede progresar. La hipotermia transitoria, al producir vasoconstricción, puede generar mayor profundidad que la real, por lo que la reevaluación es fundamental.
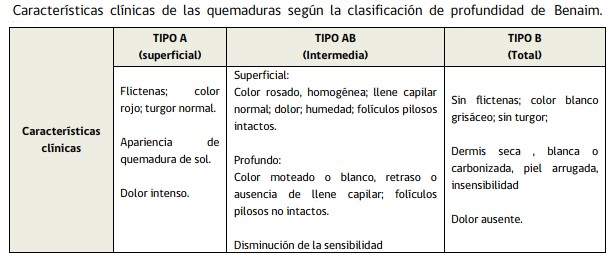
Se ha instalado la necesidad de utilizar métodos más objetivos para determinar la profundidad de las quemaduras, por lo que se siguen desarrollando tecnologías para ser utilizadas en este campo. Algunas de ellas son: isótopos radioactivos, tinción no fluorescente, tinción fluorescente, termografía, fotometría, película de cristal líquido, resonancia magnética, imágenes nucleares, ecografía, ecografía doppler color, láser doppler.
c) Localización
Las siguientes zonas se consideran áreas especiales en caso de quemaduras, por su connotación estética y/o funcional:
- Cara
- Cuello
- Manos y pies
- Pliegues articulares (axila, codo, zona inguinal, hueco poplíteo)
- Genitales y periné
- Mamas
- Axila
d) Edad y sexo
El pronóstico del paciente quemado es menos favorable en los extremos de edad:
- Pacientes menores de 2 años.
- Pacientes mayores de 65 años.
Las capacidades de autodefensa y autorregulación, así como las estructuras anatómicas y funcionales se deterioran con los años. Por lo mismo, las quemaduras son más graves en la tercera edad.
Las mujeres poseen un grosor de la piel es menor que los hombres por tanto las lesiones usualmente comprometen mas estratos cutáneos
e) Gravedad
Los pacientes quemados pueden ser evaluados a través del índice de gravedad. Este índice propuesto inicialmente por el Dr. Mario Garcés propone una fórmula para predecir el pronóstico y mortalidad de un paciente quemado. Considera la edad, extensión y profundidad de las quemaduras.
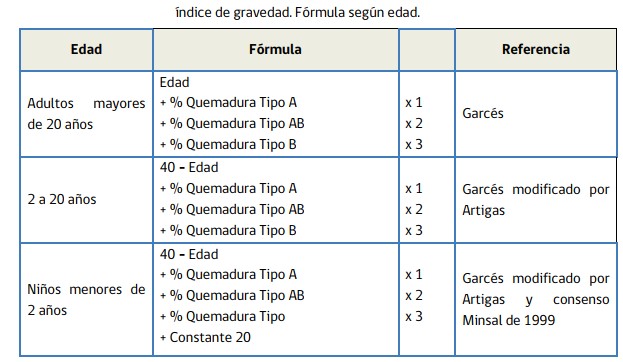
De acuerdo al puntaje obtenido, las quemaduras se clasifican en categorías definidas según pronóstico:
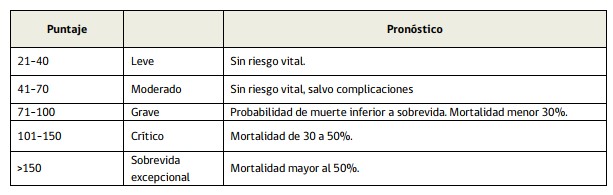
En las categorías grave y superior deben incluirse además todos los pacientes con:
- Edad mayor a 65 años y 10% o más de quemadura AB o B.
- Quemadura respiratoria.
- Quemadura de alta tensión.
- Politraumatismo
- Quemados con patologías graves asociadas.
- Quemaduras profundas complejas de cabeza, manos, pies o región perineal.
f) Comorbilidades
Presencia de patología psiquiátrica, diabetes, hipertensión, obesidad mórbida, enfermedad renal crónica, entre otras.
g) Compromiso de conciencia
Puede ocurrir en pacientes con epilepsia, consumo de alcohol y/o drogas, deterioro senil.
h) El agente causal, mecanismo y tiempo de acción
- Agente causal:es diferente quemarse con líquido caliente que con fuego; mientras el agua caliente puede alcanzar los 100°C, la llama puede superar los 400°Cl. Por esta razón, la escaldadura produce predominantemente lesiones de espesor parcial y el fuego causa lesiones de espesor total. La electricidad de alto voltaje es grave independiente de su extensión.
- Mecanismo de acción:varía según el agente y las circunstancias. Por ejemplo, lesión instantánea en una explosión; inflamación de ropas; contacto con superficies calientes; presencia de acelerante; agresión y autoagresión. El calor generado por el fuego es diferente dependiendo de la sustancia en combustión. Si hay presencia de acelerantes como parafina o gasolina, como en el caso de las lesiones auto inferidas, la temperatura puede elevarse por sobre los 1000°C.
- Tiempo de acción:puede variar entre milésimas de segundo (arco voltaico, rayo) a minutos u horas (quemadura con compromiso de conciencia).
i) Escenario
Espacio abierto o espacio cerrado, con presencia de materiales de combustión.
j) Lesiones concomitantes
Entre estas considerar por caída de altura o lesiones de alto impacto energético.
k) Tiempo de evolución
La semiología cambia en la medida que el paciente se inflama o desinflama (eritema inicial, flictenas tardías).
Criterios de hospitalización:
- Lactantes (menores de 2 años) con +8% de superficie corporal quemada s/importar la profundidad
- Preescolares y escolares: +10% SCQ
- Adultos +20% SCQ pero tiene que ser intermedia o profunda
- Índice gravedad > 40
- Quemaduras AB o B en manguito en torax, cuello o extremidades; ya que una quemadura circular puede producir síndrome compartamental
- Quemaduras AB o B en zonas especiales.
- Quemaduras de las articulaciones, ya que requieren mayor cuidado e higiene
- Quemadura en vía aérea
- Quemadura eléctrica en lengua, labios y manos por el riesgo de hemorragia al caerse la escara (10-12 días).
- Quemadura de vía digestiva por ingesta de cáusticos
- Quemadura infectada
- Presencia de lesiones concomitantes que agraven el pronóstico general.
- Enfermedad de base asociada
- Razones sociales o estratégicas
Tratamiento
Muchos de los procedimientos descritos a continuación se realizan de forma simultánea sin embargo para fines didácticos se describirán de forma independiente.
I.- Primero si estamos frente a un cuadro en desarrollo lo primero que debemos hacer es eliminar la causa del daño, es decir si está sufriendo una quemadura por fuego, es necesario extinguir el fuego, si está en contacto con químicos estos deben ser retirados, etc.
Se deben retirar objetos y ropa, irrigar copiosamente con agua (si es por fuego mayor al 30% de superficie no hacerlo por riesgo de hipotermia).
II.- En segundo lugar se debe proceder a la realización de un manejo inicial aplicando protocolo ABC del trauma):
- A: Vía aérea con control de columna cervical
- B: Ventilación
- C :Circulación
- D :Déficit neurológico
- E: Exposición con cuidado temperatura ambiental
- F Resucitación de fluidos
III.- Una vez realizado lo anterior podemos llevar a cabo un tratamiento local que varía según el tipo de lesión, como se presenta a continuación:
a.- Tipo A y AB-A:
- Analgesia
- Aseo prolijo (agua, suero fisiológico)
- Eliminación de tejidos avitales
- Curación:
– Abierta: ES MEJOR. Muy difícil en niños, ambulatorio. Sábanas esteriles, alza ropa, T° óptima, cobertura tópica, balneoterapia (duchas tibias bajo anestesia, permite mejor curación). Requiere condiciones de hospitalización especiales.
– Cerrada: tópico, láminas de poliuretano (usado hasta unos años, pero esta se pega mucho a la piel, por lo que en la actualidad no se usan), apósitos con distinta permeabilidad, curación una o dos veces por semana, vendaje suave, tubular, extremidades levantadas.
b.- Tipo B y AB-B:
- Escarectomía: retirar toda la piel quemada y luego hacer un injerto. Se puede hacer mediante:
- Cirugía (en 48 hrs); se retira en pabellón todo el tejido muerto hasta tener bordes de tejido sano.
- Debridación química (en lesiones pequeñas, suelta lentamente escaras gracias a hidrogeles cada 2-3 días, es ambulatorio).
- Escarectomía tangencial: se eliminan capas de dermis en dermatomas hasta que sangra. Si sangra antes de que aparezca grasa, significa que hay dermis vital, luego se pone injerto muy delgado con solo epidermis para que no se note cambio de color.
- Cobertura precoz (poner injerto de parte sana para prevenir infección) antes de 48 hrs.
- Escarotomías y fasciotomia: en lesiones tipo “manguito” en extremidades o tórax; consiste en realizar incisiones en el tejido quemado para impedir el compromiso de la perfusión distal o de la ventilación.
- Cambio precoz de injertos y/o diseño de colgajos: quemaduras grandes se puede usar transitoriamente piel cerdo (por 15 días) luego hay que realizar un injerto antólogo. Pueden ser autoinjerto o de cerdo.
- Prevención de secuelas: KNT, manejo del dolor, poner los injertos lo antes posible
- Sistema VAC: previene progresión, ya que con la presión negativa mejora la perfusión en todas las zonas.
IV.- A continuación se mencionan las consideraciones mas importantes según temporalidad y evolución del cuadro:
- Manejo Primeros 7 días:
Como sabemos al producirse una quemadura se liberan medidores vasoactivos que provocan un aumento de la permeabilidad capilar y extravasación de líquido al espacio intersticial, lo que dependiendo de la cuantía del área afectada puede generar una migración masiva del líquido extracelular situado en los vasos sanguíneos llegando a causar incluso un shock hipovolémico. Es por esta razón que se debe realizar una reposición de volumen constante considerando diversos parámetros para ajustar según necesidad.
Uno de los parámetros a considerar para determinar si se debe aumentar o disminuir la cantidad de volumen administrado es la medición periódica de diuresis, la cual debe mantenerse en torno a 1 ml/kg/hora en niños menores de 2 años y 0,5 ml/kg/hora en niños mayores de 2 años y adultos (no olvidar parámetros como frecuencia cardiaca, presión, compromiso de conciencia, etc)
a) Reposición de volumen en 24 horas se calcula por la fórmula:
- En adultos Fórmula de Parkland:
|
(3-4ml x kg x superficie corporal quemada) |
- En paciente pediátricos Fórmula de Parkland + Fórmula de Holiday:
|
(3-4ml x kg x superficie corporal quemada) |
+ 100 ml/kg primeros 10 kg |
|
+ 50 ml/kg siguientes 10 kg |
|
|
+ 20 ml/kg entre 20-30 kg |
Ejemplo de Fórmula de Parkland + Fórmula de Holiday: Si tenemos un paciente pediátrico de 23 kg con una superficie corporal quemada de 20% se debe corregir de la siguiente manera:
|
(3-4ml x 23 x 20) |
+ 100 x 10 |
|
+ 50 x 10 |
|
|
+ 20 x 3 |
|
|
Total: 3400 cc |
En este caso se debería reponer 3400 cc en 24 horas
Primeras 8 hrs dar el 50% y en las siguientes 16 horas el otro 50% (el tiempo se cuenta desde el momento que el paciente tuvo la lesión, no desde el momento que llega). El 2º día dar la mitad del aporte anterior o regular según monitoreo hemodinámico/balance hídrico.
Se recomienda que la reposición de volumen sea con Ringer lactato en adultos y suero fisiológico en paciente pediátricos.
b) Escarectomía en B; curaciones en A y AB.
c) Nutrición intensiva: Siempre priorizar la vía enteral antes que la parenteral, iniciando alimentación dentro de las primeras 6 horas a través de sondas postpilóricas. Si no es posible instalar una sonda nasoyeyunal se debe instalar una sonda nasogástrica, sin embargo se deben tener en cuena medidas para prevenir la aspiración como mantener al paciente semisentado a 30 a 45 grados, utilizar bomba de infusión continua, observar signos de intolerancia a la alimentación y medir el residuo gástrico cada 4 horas.
Para cálculo de aporte calórico considerar Fórmula de Curreri:
|
25 Kcal x Peso + (40 x % superficie corporal quemada) |
d) Prevenir hipotermia mediante mantención de temperatura ambiente en 26° aproximadamente.
e) Antibióticos solo si se detecta infección, no de forma profiláctica.
f) Profilaxis tetánica en todas las quemaduras, porque siempre se consideran sucias.
g) Antiácidos por el riesgo de úlcera gástrica.
h) Kinesioterapia: para minimizar secuelas funcionales.
i) Psicólogo y psiquiatra
- Manejo en la 2ª semana
a) Prevenir al máximo las secuelas.
b) Reemplazo de injertos perdidos o que hayan quedado mal. Cambio de colgajos x ejemplo. Lo ideal es que los injertos sean autólogos.
c) Kinesioterapia
d) Psicólogo y psiquiatra.
Complicaciones
1.- Locales:
- Coagulación vascular
- Maceración
- Infección
2.- Sistémicas:
- Falla cardiaca: La disfunción ventricular izquierda temprana es producto de la reanimación hídrica mas que por un factor específico depresor del miocardio. La disfunción del músculo papilar después de la quemadura es revertida con una reanimación hídrica adecuada.
- Falla respiratoria: Los pacientes quemados tienen predisposición a desarrollar complicaciones pulmonares en los casos de lesión inhalatoria o debido a septicemia. Entre estas se encuentran atelectasias, edema pulmonar no cardiogénico, edema cardiogénico, derrame pulmonar, distres respiratorio e infecciones.
- Falla renal: Son causadas por una reducción del gasto cardíaco y el volumen de sangre junto con un aumento de la secreción de mediadores de estrés. La reanimación inmediata con líquidos al ingreso en el servicio de urgencias es el enfoque fundamental para prevenirla, sin embargo nunca debe olvidarse la correspondiente corrección electrolítica, el estado del volumen (agotamiento o sobrecarga) y la acidosis metabólica.
- Falla hepática: Se produce disfunción hepática en aproximadamente el 60 % de los pacientes que sufren quemaduras extensas. Esto se genera debido a una disminución del flujo esplácnico durante la reanimación pero que se resuelve al aumentar el flujo sanguíneo hepático en la fase hiperdinámica. Estas anormalidades químicas son clínicamente silentes en la mayoría de los casos.
- Alteraciones hematológicas: Las complicaciones más comúnes de este sistema es la coagulación intravascular diseminada, la cual debe ser tratada mediante infusión de plasma fresco congelado y crioprecipitado con el fin de mantener los niveles plasmáticos de factores de coagulación.
- Secuelas psicológicas
SECUELAS
- Cicatriz hipertrófica o queloides: En estos casos se puede manejar con trajes elásticos compresivos que cubran la superficie quemada (a los 20-30 días), considerando que las as costuras deben quedar hacia fuera porque pueden producir mayor daño. Se deben usar por 6- 24 meses. Otra opción corresponde a la corrección quirúrgica especialmente en niños ya que ellos crecen y las cicatrices no.
- Hiperpigmentación (para prevenirlo se usa hidroquinona de noche)
- Retracción (tejido de puede sacar y poner injerto, expandir y avanzar o hacer dermoabrasión)
- Formación heterotópica de hueso: Corresponde a la formación de hueso laminar en una localización anormal (por ejemplo, las articulaciones) después de un estado inflamatorio prolongado. Se presume que es el resultado de la presencia de células osteoprogenitoras inducidas por el evento incitador proinflamatorio, pero el mecanismo preciso de la osificación heterotópica sigue siendo desconocido. Se asocia a morbilidad significativa al disminuir el rango de movimiento, causar neuropatía, debilidad, dolor y rigidez. El tratamiento incluye fisioterapia intensiva continua y antiinflamatorios no esteroidales, pero la medida más eficaz es la prevención mediante movilización precoz.
Tipos especiales de quemaduras
- Quemadura por electricidad: Esta lesión se caracteriza por seguir el recorrido de la misma corriente, tiene un punto de entrada y uno de salida comunicado por un trayecto. Por tanto, el daño puede ser poco evidente al principio, y evolucionar en necrosis del trayecto de la quemadura. La electricidad se va por los lugares de menor resistencia (vasos y nervios) produciendo necrosis de las extremidades. La lesión de nervios es irrecuperable ya que se regeneran a 1 cm por mes y en ese plazo músculos de extremidad ya están perdidos. En general quemaduras de alto voltaje matan por asistolia, por lo que hay que realizar monitoreo con ECG por 48hrs. Sumado a esto se debe realizar seguimiento con mediciones seriadas de creatinfosfokinasa (CPK), corregir las alteraciones hidroelectrolíticas, manejar mioglobinuria (diuresis forzada, alcalinización de la orina) y realizar profilaxis antitetánica.
- Quemaduras químicas: Gravedad depende del agente, volumen, concentración y duración contacto. El agente puede producir toxicidad sistémica. El agente etiológico puede ser oxidante, corrosivo, desnaturalizante, deshidratante. Hay que retirar rápidamente el agente, y realizar irrigación abundante con agua o suero, no neutralización química porque lesión se puede profundizar.
- Quemaduras por frío: Se tratan con recalentamiento acelerado, elevación extremidades, antiinflamatorio, antitetánica, desbridamiento de tejido necrótico. Puede haber hipotermia, cuando la temperatura. es menor de 35°, tratamiento es recalentamiento bajo monitoreo ECG.
- Lesiones por inhalación: Se sospecha en quemaduras de espacios cerrados, en accidentes, en quemaduras fasciales. Algunos signos sugerentes de quemadura de vía respiratoria son:
- Esputo carbonáceo y partículas de carbón en la laringe
- Quemaduras faciales
- Vibrisas y vello facial quemados
- Agitación, taquipnea
- Signos de dificultad respiratoria
- Ronquera
- Tos persistente
- Estridor, sibilancias, roncus
- Eritema o edema de orofaringe o nasofaringe.
El gold standard es una nasofibroscopia, para evaluar el daño. Esto es para evitar una intubación que no la pueda necesitar y evitar lesiones asociadas.
En estos casos se recomienda realizar una serie de cuidados mencionados a continuación:
- Administración inmediata en la escena del accidente de O2 al 100%, ya sea por mascarilla fácil o bien por tubo endotraqueal en aquellos pacientes en que este indicada la intubación.
- En caso de que se diagnostique el daño por inhalación se debe iniciar tratamiento de inhalaciones alternadas de N-acetil-L-cisteína 3 cc c/4 horas alternadas con nebulizaciones de Heparina 5000 o 10000 U en 3cc de SSN por 7 días.
- Realizar estudios de coagulación al iniciar el tratamiento y diariamente.
- Fisioterapia pulmonar cada 4 horas pos inhalación.
- Ejercicios de respiración profunda y tos cada 2 horas
- Succión naso traqueal y oro faríngea cuando sea necesario
- Cultivo de esputo cada 48 horas.
- Evaluación por neumología para broncos copia PRN.
- Deambulación temprana o movilización del paciente.
- El paciente puede requerir ventilación mecánica.
Bibliografía
- Ministerio de Salud. (2016). Guías Clínicas AUGE Gran Quemado. Santiago de Chile: Minsal
- Gerd G Gauglitz, MMS, MDFelicia N Williams, MD. (2017). Complications and long-term outcomes of a severe burn. septiembre 09, 2017, de Up to date Sitio web: https://www.uptodate.com/conten ts/complications-and-long-term-outcomes-of-a-severe-burn?source=s earch _result& search=complicac iones%20quemauras&selectedTitle=1~150#H37434932
- Phillip L Rice, Jr, MDDennis P Orgill, MD, PhD. (2017). Classification of burn injury. septiembre 09, 2017, de Up to date Sitio web: https://www.uptodate.com/contents/classification-of-burn-injury?source=search_result&search=quemauras&selectedTitle=2~150
- Gerd G Gauglitz, MMS, MDFelicia N Williams, MD. (2017). Overview of the management of the severely burned patient. septiembre 09, 2017, de Up to date Sitio web: https://www.uptodate.com/contents/overview-of-the-management-of-the-severely-burned-patient?sou rce=s earch_result&search=quemauras&selectedTitle=3~150
- Tam N Pham, MD. (2017). Overview of burn injury in older patients. septiembre 09, 2017, de Up to date Sitio web: https://www.uptodate.com/contents/overview-of-burn-injury-in-older-patients?so urce=search _result&search=quemauras&selectedTitle=4~150

