
Las lesiones elementales son elementos morfológicos esenciales que forman la base de los distintos cuadros dermatológicos.
La clasificación se basa en los atributos de la lesión.
Primarias: Aparecen sobre piel previamente sana o mucosa normal
Secundarias: Derivan de las primarias (corresponden a su evolución) aparecen en piel no sana, por lo que se presume que el proceso lleva más tiempo
Concepto general: Mientras más precozmente consulte el paciente en dermatología, más fácil saber su diagnóstico, porque es más evidente la lesión primaria. En las lesiones secundarias confluyen muchas posibilidades de lesiones primarias y el diagnóstico es menos evidente.
LESIONES ELEMENTALES PRIMARIAS
CLASIFICACIÓN:
1.- Modificación del color de la piel
2.- Lesiones elementales sólidas
3.- Lesiones elementales de contenido líquido
4.- Soluciones de continuidad del tegumento
- MODIFICACIONES DE COLOR
a) Según tamaño:
Mácula: Solo cambio de color, lesión plana, no palpable, mide menos que 1 centímetro.
Mancha o parche: Lesión que es mayor a 1 centímetro.
b) Según origen del cambio de coloración:
Máculas Pigmentarias: Son modificaciones del color de la piel por pigemntos endógenos (melanina, hemosiderina) o exógenos (metales). Se clasifican en:
– Hipercromías
– Hipocromías
– Acromias
Máculas Vasculares: Ocurren por trastornos de los vasos cutáneos pequeños, causadas por congestión vascular o vasodilatación. Se clasifican en:
– Eritema o exantema
– Púrpura
– Otras
- LESIONES ELEMENTALES SÓLIDAS
Determinan modificación del relieve, consistencia o espesor de piel y mucosas.
Pápulas: Es una elevación por encima de la superficie cutánea, circunscrita, pequeña, palpable y superficial. Menor a 1 cm. Presenta un aumento de espesor de los estratos epidérmicos, dérmicos, o ambos.
Placa: lesión palpable de más de 1 cm.
Ambas, pápulas y placas, son autorresolutivas.
Habón o pseudopápula:
Edema de la dermis superficial, provocado por degranulación de mastocitos, liberando histamina y otras sustancias proinflamatorias. Se asocian a gran prurito.
Nódulos:
Neoformaciones inflamatorias de la dermis o hipodermis en general más profundas que las placas o pápulas, por lo que pueden tener o no cambios epidérmicos suprayacentes. Son de consistencia más firme o indurada.
Comedón:
Tapón de material córneo del infundíbulo piloso
Quistes:
Cavidad de contenido líquido o semisólido, renitente, esférico.
Tumores:
Neoformaciones circunscritas pero permanentes. Pueden ser de origen benigno o maligno.
Vegetaciones:
Excrecencias dermoepidérmicas de mucosa o piel queratinizada.
- LESIONES DE CONTENIDO LÍQUIDO
Son lesiones elevadas de contenido líquido
Según Contenido:
-Seroso
-Serohemorrágica
-Hemorrágica
-Pus (pústula)
Se clasifican, según tamaño
Vesículas (menos de 1 cm)
Ampollas (más de 1 cm)
Bula: (más de 2 cm)
Aunque para algunos autores las vesículas y las ampollas son sinónimo.
Pústula: Lesión elevada superficial de contenido amarillento, generalmente rico en proteínas y neutrófilos. Se localizan intra y sub epidérmicas.
- SOLUCIONES DE CONTINUIDAD
Fisura: solución de continuidad en forma de surco, delgada pero profunda
Erosión: lesión por pérdida total o parcial de la epidermis, es superficial.
Úlcera: pérdida de epidermis y dermis formando un cráter, cóncava, exudativa y de tamaño variable.
Excoriación: pérdida parcial de piel, secundaria al roce de la piel
MÁCULAS HIPERPIGMENTARIAS
Cambio en la cantidad o distribución del pigmento cutáneo (DISCROMÍAS)
Pueden ser hipercromias, hipocromías o acromías.
- Hipercromía
Aumento en general localizado de la pigmentación cutánea. Pueden ser circunscritas o difusas.
– Melasma:
Muy frecuente: Debido a la raza o por factores hormonales (embarazo, consumo de ACO). Están distribuidas en los lugares donde les llega sol, habitualmente la cara.
Se llama cloasma cuando aparece en la mujer embarazada, pero es lo mismo.
– Hiperpigmentación postinflamatoria:
Cualquier proceso inflamatorio de la piel puede resolverse con una hiperpigmentación, depende de las características de la piel si queda más o menos pigmentada. En general los fototipos altos (pieles mas oscuras) se manchan más. Por eso es importante diagnosticar antes de llegar a esta etapa, porque todas las inflamaciones pueden dejar una secuela pigmentaria. También puede producirse hipopigmentación postinflamatoria, sin embargo nuestra población suele hiperpigmentarse. Ambas se resuelven con el tiempo.
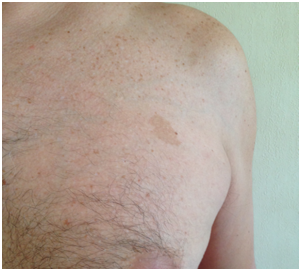 Figura 1: Mancha café con leche (mácula) (Fuente: Dra. Catalán)
Figura 1: Mancha café con leche (mácula) (Fuente: Dra. Catalán)
- Hipocromía
Disminución localizada de la pigmentación cutánea
– Pitiariasis Alba:
Importante diferenciar del vitíligo.
Patología muy frecuente, sobretodo en la infancia. Se manifiesta como una mácula hipopigmentada de aspecto xerótico. La piel lesional no se broncea, por lo que se diagnostican más en verano cuando la piel circundante está hiperpigmentada.
En niños es normal. En adultos es menos frecuente, ya que la lubricación a partir del sebo evita la xerosis.
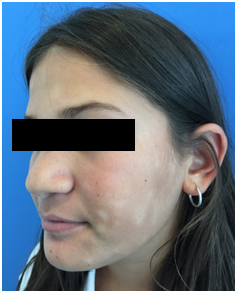 Figura 2: Pitiriasis Alba (Fuente: Dra. Catalán)
Figura 2: Pitiriasis Alba (Fuente: Dra. Catalán)
– Hipopigmentación postinflamatoria:
Secuela hipopigmentada de alguna inflamación cutánea.
– Pitiriasis Versicolor: máculas hipopigmentadas y levemente descamativas habitualmente dispuestas en tronco, secundarias a la proliferación del Pitirosporum ovale, el cual produce ácido azelaico que es un depigmentante.
- Acromía
– Vitiligo:
Los melanocitos son eliminados por autoanticuerpos. Puede estar relacionado con otras Enfermedades Autoinmunes: Tiroiditis de Hashimoto, Diabetes tipo I.
Importante para el pronóstico de la lesión es el tiempo de evolución: mayor de un año, mal pronóstico. Después de 2 años la posibilidad de repigmentación es menos del 10%. La localización en manos, pies y genitales es de mal pronóstico. En cara, mejor pronóstico.
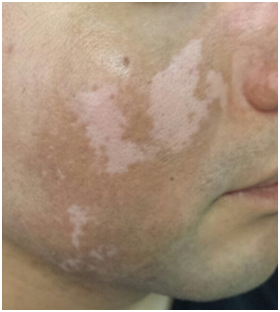 Figura 3: Vitiligo (Fuente: Dra. Catalán)
Figura 3: Vitiligo (Fuente: Dra. Catalán)
LESIONES VASCULARES
Causadas por congestión vascular o vasodilatación
Se clasifican en:
Eritema o exantema
Púrpura
Otras manchas vasculares
ERITEMA
Enrojecimiento de la piel o mucosa producto de la vasodilatación del plexo cutáneo mucoso, asociada a procesos inflamatorios de la dermis. Característicamente desaparece a la vitropresión (presión con un porta objetos o en su defecto con un dedo; al comprimir se contrarresta la vasodilatación y ello explica que se vea el color normal de la piel.
A su vez, existen 2 tipos de eritemas:
– Activos: Arteriolar.
– Pasivos: Estasis venoso.
¿Cómo diferenciar si es arterial o venoso?
- Vitropresión:
Si es arterial (eritema activo), al ejercer presión se blanquea. Si es venoso, el eritema no va a cesar. - Color:
Eritemas arteriales son más rojos, venosos son más violáceos, (esto es más difícil de ver)
ERITEMAS ACTIVOS
Clasificación según extensión:
– Localizados:
a) Rosácea, eritema por vasodilatación que afecta principalmente al rostro.
b) Rash Heliotropo, característico de la dermatomiositis, se producen áreas eritematosas en relación a los ojos.
c) Eritema malar, mariposa lúpica
d) Quemadura solar
– Generalizados
Tipos:
Morbiliforme (la palabra viene de mármol)
Maculopápulas eritematosas intensas que dejan piel sana entre las lesiones. Con el tiempo tienden a confluir.
Es el más frecuente de los eritemas diseminados.
Predomina en el tronco y de ahí se empieza a diseminar.
Causa más frecuente: Reacción adversa a fármacos o infecciones virales (ejemplo clásico el Sarampión)
Escarlatiniforme
Erupción eritematosa difusa micropapulosa confluente y de tacto rugoso (papel de lija), progresa de cefálico a caudal se inicia en parte superior del tórax y de ahí progresa hacia el cuello y extremidades, sin afectar palmas y plantas.
La escarlatina propiamente tal (se ve en relación a infecciones estreptocócicas) presenta lengua de frambuesa, exacerbación en los pliegues y el compromiso en cara respeta el triángulo nasolabial.
Roseólas (roseliforme)
Menos frecuente
Son maculopapulas más rosadas y ovaladas de predominio del tronco, tenues
Ejemplo: Sífilis, fiebre tifoidea, exantema súbito.
Eritrodermia
Es aquel eritema o exantema con más del 75% de piel comprometida. Hay pérdida de regulación de la temperatura, pérdida de agua, electrolitos, y proteínas. Existen múltiples causas, siendo las más importantes la psoriasis y las reacciones adversas a fármacos.
Cuando un exantema afecta las mucosas, se llaman enantemas. Clásicos de los exantemas virales.
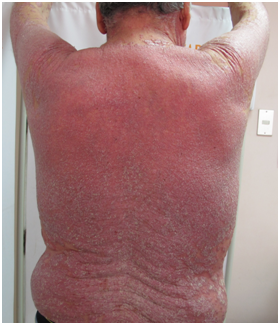 Figura 4: Eritrodermia (Fuente: Dra. Catalán)
Figura 4: Eritrodermia (Fuente: Dra. Catalán)
PÚRPURA
Ruptura de vasos sanguíneos que forman manchas hemorrágicas espontáneas. La lesión evoluciona en el tiempo según los cambios que sufre la hemoglobina por su metabolización: inicialmente Hb: roja violácea, luego amarillo verdosa y finalmente café claro hasta llegar a piel normal o levemente pigmentada.
Hay 2 tipos de púrpura:
Petequias
Hemorragia Puntiforme que no desaparece a la vitropresión. Puede o no ser palpable.
Ejemplos:
Vasculitis leucocitoclástica
PTI
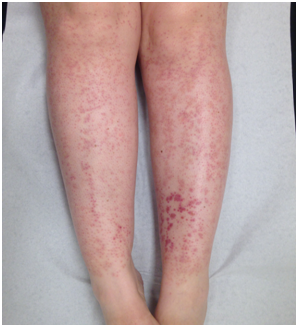 Figura 5: Púrpura (Fuente: Dra. Catalán)
Figura 5: Púrpura (Fuente: Dra. Catalán)
Equimosis
Hemorragias en placa, corresponde a sangre bajo la piel.
Siempre es postraumático.
Ejemplo: Equimosis subungueal
Bien frecuente en personas que trabajan martillando, futbolistas o corredores. Importante DD con melanoma, porque se ven negras. Tiende a resolverse espontáneamente.
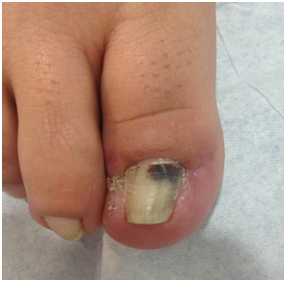 Figura 6: Equimosis subungueal (Fuente: Dra. Catalán)
Figura 6: Equimosis subungueal (Fuente: Dra. Catalán)
OTRAS MANCHAS VASCULARES
A. Telangectasias faciales:
Arteriolas que se ven por translucencia. Son venas de la dermis. Son relativamente frecuentes, desaparecen a la presión pero al dejar de hacerlo se vuelven a llenar. La gran mayoría son irreversibles (aunque se pueden tratar con láser).
Las telangectasias se pueden deber a rosácea, fotodaño, corticoestropeo (daño por el uso de corticoides tópicos).
B. Nevus estelares (arácneus):
Punto central con múltiples telangectasias alrededor, en forma de araña.
Al presionarlo desaparece y al soltar primero se llena parte central y luego la periferia. Son frecuentes en mujeres en edad puberal por cambios hormonales, embarazo y también frecuentes en pacientes con DHC
Puede ser congénito o adquirido.
No tiene tratamiento médico, solo quirúrgico (láser y electrocoagulación).
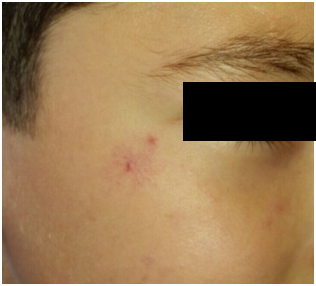 Figura 7: Nevo arácneo (Fuente: Dra. Catalán)
Figura 7: Nevo arácneo (Fuente: Dra. Catalán)
C. Mancha Roja vinosa
Son congénitas. En general respetan o terminan en la línea media. Corresponde a una malformación vascular llamada Mancha en “vino de oporto” o nevus flameus. También se pueden tratar con láser.
Si son extensas en cara o lesiones localizadas en línea media debe realizarse estudio neurológico.
D. Angiomas:
Existen los de la infancia y los adquiridos.
Los Hemangiomas de la infancia se manifiestan durante los primeros 6 meses de vida, pueden empezar como máculas o placas y luego crecen (hemangiomas son evolutivos). Primeros meses crece, 9-12 meses se estabilizan, y luego empiezan a involucionar hasta que desaparecen.
Los adquiridos son muy diversos pero los más frecuentes son los puntos rubíes, puntiformes de color rojo brillante, presentes en la piel de las personas mayores o muy blanca y fotodañada
E. Puntos rubíes
Vasodilataciones puntiformes.
Dilataciones permanentes de vasos sanguíneos. Frecuente de personas de piel blanca (tipo I y II Fitzpatrick) Frecuentes en personas mayores. Se pueden fulgurar sin problema.
Es completamente normal, aunque algunas patologías las presentan.
F.Granuloma telangiectásico o granuloma piógeno:
Lesión proliferativa vascular de crecimiento rápido y superficie friable. Se produce habitualmente por un trauma mínimo que forma vasos de neoformación en forma exagerada. Se pueden extirpar con anestesia local de forma ambulatoria, pero es importante realizar siempre BIOPSIA por diagnóstico diferencial con melanoma maligno amelanótico. Si no se extirpa completo, vuelve a salir.
- LESIONES ELEMENTALES SÓLIDAS
Determinan modificación del relieve, consistencia o espesor de piel y mucosas.
1. Pápulas:
Es una elevación por encima de la superficie cutánea, circunscrita, pequeña, palpable y superficial. Menor a 1 cm. Presenta un aumento del espesor de los estratos epidérmicos, dérmicos, o ambos.
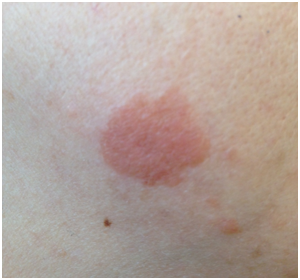 Figura 8: Pápula (Fuente: Dra. Catalán)
Figura 8: Pápula (Fuente: Dra. Catalán)
Ejemplos:
a. Verrugas planas.
Pápula color piel o levemente eritematosas que habitualmente presentan fenómeno de pseudo-Koebner (El fenómeno de Koebner es una dermatosis que se desencadena en un lugar en el que se ha sufrido un traumatismo, en este caso como se produce por autoinoculación hablamos de pseudo Koebner)
b. Xantomas.
Pápula o placas amarillentas, de borde bien definido, pueden únicas o múltiple, corresponde a depósitos de colesterol. Se llama xantelasma cuando aparece en el ángulo interno del ojo, en párpado superior.
Si un paciente tiene xantomas y xantelasmas, se debe investigar:
Si tiene dislipidemias. Al tratar la dislipidemias, sobretodo xantelasmas deberían disminuir un poco.
Si no tiene dislipidemia investigar gamapatía monoclonal, aunque es infrecuente.
Sin embargo pueden no tener alteración alguna.
c. Acné.
Lesiones inflamatorias papulares eritematosas que aparecen asociadas a otras lesiones primarias como pústulas y comedones (la lesión que define el acné es el comedón)
- Placas:
Elevaciones ligeramente sobre la superficie de la piel de más de 1 cm.
Ambas, pápulas y placas, son autoresolutivas.
Ejemplos:
Psoriasis: placas eritematoescamosas, con piel perilesional normal. Límite muy neto entre piel comprometida y piel sana.
Tiña: Placa eritematosa de bordes descamativos y activos con tendencia a la curación central. Corresponde a la infección por dermatofitos.
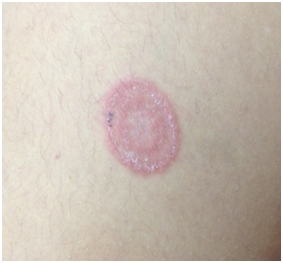 Figura 9: Tiña (Fuente: Dra. Catalán)
Figura 9: Tiña (Fuente: Dra. Catalán)
Pitiriasis Rosada de Gibert: erupción cutánea que se caracteriza por la aparición de un placa heráldica, eritematodescamativa, habitualmente en tórax, con la consiguiente aparición varios días después de placas más pequeñas, de similares características en todo el tronco. Se presume de origen viral y se caracteriza por ser autorresolutiva pero prolongarse de 6 a 12 semanas.
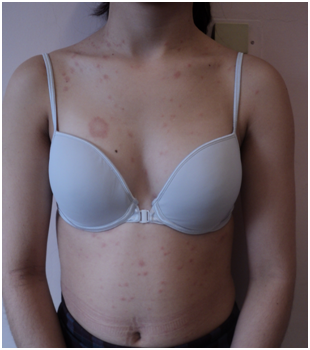 Figura 10: pitiriasis rosada de Gibert (Fuente: Dra. Catalán)
Figura 10: pitiriasis rosada de Gibert (Fuente: Dra. Catalán)
- Habón o pseudopápula:
Edema de la dermis superficial, provocado por degranulación de mastocitos, liberando histamina y otras sustancias proinflamatorias. Se asocian a gran prurito. Duran menos de 24 horas, pero pueden aparecer otras cercanas (son evanescentes).
Pueden producirse en relación a alergias, pero también por químicos o por la simple palpación (dermografismo). Siempre pica. Los habones pueden aparecer por frío.
Es importante al describir: tamaño, ubicación y disposición.
(ej: Placas con centro sano, anulares)
Dermografismo: Aparición de habones locales en la piel sometida a roce. Es clásico de urticaria aguda.
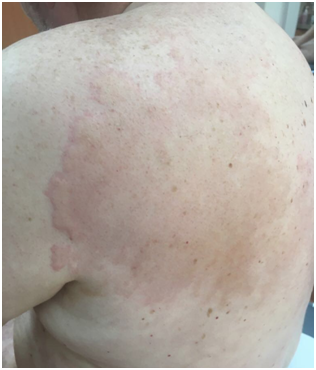 Figura 11 : Habones (Fuente: Dra. Catalán)
Figura 11 : Habones (Fuente: Dra. Catalán)
- Nódulos:
Neoformaciones inflamatorias de la dermis o hipodermis, en general más profundas que las placas o pápulas, por lo que pueden tener o no cambios epidérmicos suprayacentes. Con de consistencia más firme o indurada.
Ejemplos:
-Eritema nodoso: Eritema muy tenue, más bien violáceo, en extremidades inferiores especialmente. Extremadamente sensible. Duele incluso el roce de las sábanas. Si es rojo es reciente, si es más café es más antiguo. Lo más común es una infección estreptocócica, pero también sífilis, gonococo, incluso embarazo, medicamentos, existen múltiples causas.
-Nódulo escabiótico:
Aparecen en los genitales por Sarna, por eso como regla, si a un paciente tiene prurito generalizado hay que revisar los genitales.
En piel normal son subcutáneos o hipodermis (en genitales o párpados se ven solo porque la piel es muy delgada).
5.Comedón: tapón de material córneo del infundíbulo piloso. Lesión elemental característica del Acné.
6.Quistes:
Cavidad de contenido líquido o semisólido, renitente, esférico. Ejemplo quiste epidérmico, mal llamado sebáceo, ya que su contenido es queratina.
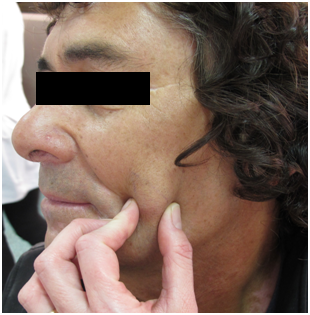 Figura 12: quiste epidérmico (Fuente: Dra. Catalán)
Figura 12: quiste epidérmico (Fuente: Dra. Catalán)
- Vegetaciones: Excrecencias dermoepidérmicas de mucosa o piel queratinizada.
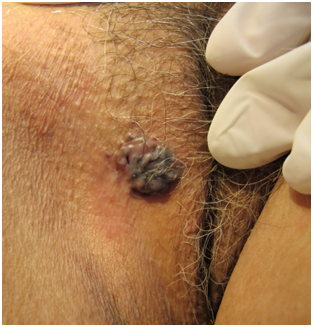 Figura 13: Vegetación (Fuente: Dra. Catalán)
Figura 13: Vegetación (Fuente: Dra. Catalán)
Ejemplos:
Condiloma acuminado en mucosa.
Verrugas periungueales
Verruga plantar: diagnóstico diferencial con queratomas de apoyo (callos). Se diferencia porque las verrugas presentan interrupción en los dermatoglifos (huellas digitales). También las verrugas tienen puntos café, que son vasos sanguíneos trombosados, porque necesitan mucha sangre, si los raspo sale un poco de sangre. Los callos son estrato córneo muerto y están en puntos de apoyo, pueden doler un poco. Verrugas duelen a la presión perpendicularmente o por los lados (a diferencia del callo).
- Tumores
Neoformaciones circunscritas pero permanentes. Para dermatología no es sinónimo de cáncer. Pueden ser de origen benigno o maligno.
– Queratosis Seborreicas: proliferación benigna de los queratinocitos, es el tumor cutáneo más frecuente. Pueden ser desde café claro hasta negro, de superficie rugosa y de aspecto cerebroídeo. Tamaño variable. Se presentan a partir de la tercera década de vida y son más frecuentes con la edad. Tienen predisposición familiar.
– Acrocordones: Papilomas o fibromas blandos. Se dan por Resistencia a la Insulina, por roce o constitucionales (pero si además hay acantosis, indican síndrome metabólico).
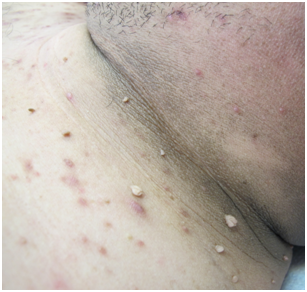 Figura 14: Acrocordon (Fuente: Dra. Catalán)
Figura 14: Acrocordon (Fuente: Dra. Catalán)
– Carcinoma basocelular
Corresponde a la neoplasia maligna de células basales. Se observa más frecuente en zona nasal y frente. Crecimiento super lento, el problema es que invade por vecindad. Existen varios tipos, pero serán revisados en el capítulo destinado a esto. Tienen telangiectasias en su superficie. Se ven en pacientes mayores con piel fotodañada. Muchos son planos superficiales. También puede presentarse como una depresión o como una lesión crónica que sangra y cicatriza parcialmente. Son de buen pronóstico.
Corresponde al 80% de los cánceres de piel, en Australia 1 de cada 6 personas tendrá alguno en su vida. Es el cáncer más frecuente, es de invasión local y no da metástasis.
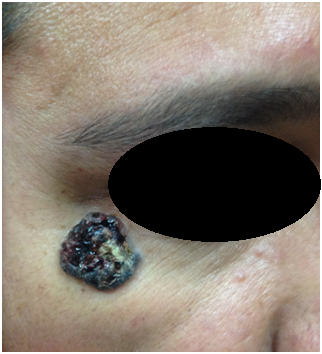 Figura 15: Carcinoma Basocelular Pigmentado
Figura 15: Carcinoma Basocelular Pigmentado
– Carcinoma espinocelular
Corresponde a la neoplasia de células escamosas. También se asocia a exposición solar. Puede comenzar como queratosis actínica (lesión in situ) o enfermedad de Bowen (placa eritematoescamosa correspondiente a una lesión in situ). Su ubicación más frecuente es en cara, labio o cuero cabelludo. Pueden manifestarse también como cuernos cutáneos (protrusiones queratinizadas, bajo la cual descansa el carcinoma). Puede dar metástasis. También se asocia a exposición de arsénico. Requieren siempre biopsia. El pronóstico depende del grado de diferenciación y de la localización.
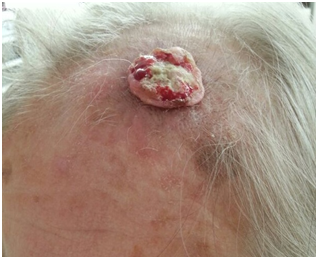 Figura 16: Carcinoma Espinocelular (Fuente: Dra. Catalán)
Figura 16: Carcinoma Espinocelular (Fuente: Dra. Catalán)
– Queratoacantoma:
Es una lesión tumoral crateriforme. Corresponde a una forma de Carcinoma espinocelular in situ. Tiene un tapón central de queratina. Un 20% se transforma en carcinoma espinocelular invasor.
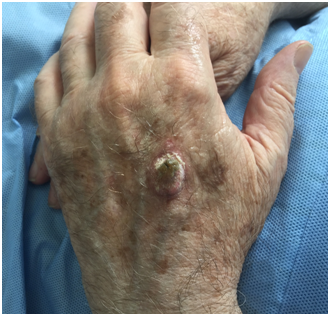 Figura 17: queratoacantoma (Fuente: Dra. Catalán)
Figura 17: queratoacantoma (Fuente: Dra. Catalán)
-Melanoma:
Se inicia como una mácula que cambia de configuración, tiene más de un color, ramificaciones ameboideas, asimetría y crecimiento progresivo. Progresa a lesión tumoral asimétrica, irregular, que presenta policromía y puede presentar ulceración.
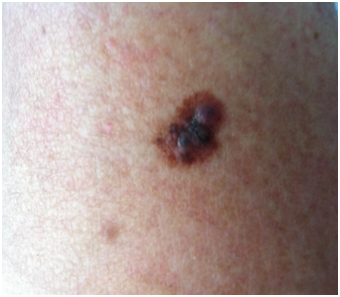 Figura 18: Melanoma (Fuente: Dra. Catalán)
Figura 18: Melanoma (Fuente: Dra. Catalán)
– Melanoma in situ. Puede verse por dermatoscopio. Hay que hacer biopsias cuando se sospeche. Si no ha pasado a dermis y es de buen pronóstico. In situ: Sobrevida es 97%.
Al diagnóstico el 75% tiene un cáncer invasor, lo que le da un muy mal pronóstico.
Da metástasis linfática y sanguínea muy rápidamente. El pronóstico depende de la profundidad (índice de Breslow), compromiso ganglionar y presencia de metástasis.
El concepto es que siempre que se sospeche malignidad o no se sepa el diagnóstico, lo mejor es derivar.
- LESIONES DE CONTENIDO LÍQUIDO
Son lesiones elevadas de contenido líquido claro. Se pueden clasificar, según tamaño
Vesículas (menos de 1 cm)
Ampollas (más de 1 cm)
Bula: (más de 2 cm)
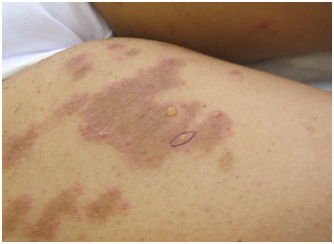 Figura 19: Vesículas (Fuente: Dra. Catalán)
Figura 19: Vesículas (Fuente: Dra. Catalán)
Ejemplos:
Herpes: clásicas vesículas agrupadas en racimos, sobre base eritematosa. Pueden ser VHS1, 2 o Zoster.
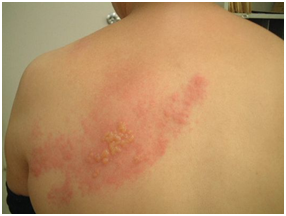 Figura 20: Herpes Zoster (Fuente: Dra. Catalán)
Figura 20: Herpes Zoster (Fuente: Dra. Catalán)
Pénfigos: enfermedades autoinmunes caracterizada por ampolla intraepidérmica, que no resiste el roce por lo que uno observa la erosión, por lo que curan sin cicatriz.
Penfigoides: enfermedades autoinmunes caracterizada por ampolla subepidérmica, ampollas tensas que resisten el roce.
Pústula: Lesión elevada superficial de contenido amarillento, generalmente rico en proteínas y neutrófilos. Se localizan intra y sub epidérmicas. Lesiones de contenido purulento. Pueden verse en acné foliculitis o en infecciones por estafilo, estrepto o reacciones adversas a medicamentos.
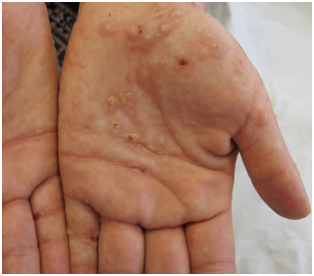 Figura 21: Pústula (Fuente: Dra. Catalán)
Figura 21: Pústula (Fuente: Dra. Catalán)
- SOLUCIONES DE CONTINUIDAD
Fisura: solución de continuidad en forma de surco, delgada pero profunda. Puede deberse a trauma o ser secundaria a xerosis severa con pérdida de la elasticidad de la piel. Ej. Dermatitis crónicas, queilitis angular, queratodermias plamoplantares.
Erosión: lesión por pérdida total o parcial de la epidermis, es superficial. Puede ser primaria por trauma o bien secundaria por ruptura de ampolla. Por ser superficial cura sin cicatriz.
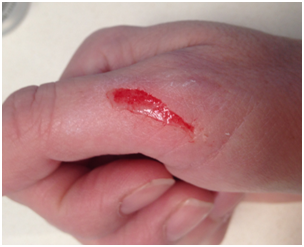 Figura 22: Erosión
Figura 22: Erosión
Úlcera: pérdida de epidermis y dermis formando un cráter, cóncava, exudativa y de tamaño variable. Puede comprometer hasta el tejido subcutáneo. Puede ser primaria por trauma o secundaria a alguna inflamación de la piel o incluso a neoplasia. Ej. pioderma gangrenoso, úlceras varicosas por hipoestasia.
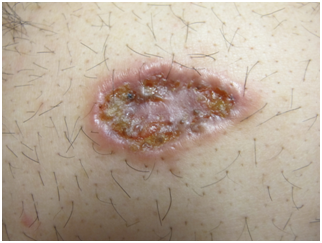 Figura 23: úlcera (Fuente: Dra. Catalán)
Figura 23: úlcera (Fuente: Dra. Catalán)
Excoriación: pérdida parcial de piel, secundaria al roce de la piel. Se ve secundaria a grataje en patologías pruriginosas. El grado de profundidad es variable.
LESIONES ELEMENTALES SECUNDARIAS
Son aquellas que aparecen sobre una lesión primaria.
- Escamas:
Laminillas epiteliales secas que se desprenden por una queratinización excesiva.
Ejemplo:
-Psoriasis
-Lupus eritematoso cutáneo crónico
-Sarna costrosa
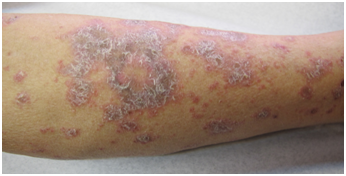 Figura 24: Placa eritemato escamosa (Fuente: Dra. Catalán)
Figura 24: Placa eritemato escamosa (Fuente: Dra. Catalán)
- Costras:
Surge como producto de una desecación de un exudado (suero, sangre o pus). Puede ser friable o adherente.
Ejemplo:
Impétigo con costra melicérica.
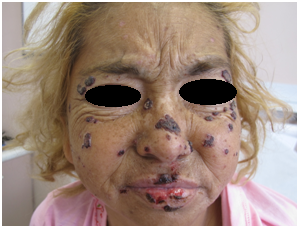 Figura: 25: costras (Fuente: Dra. Catalán)
Figura: 25: costras (Fuente: Dra. Catalán)
- Cicatriz:
Neoformación de tejido conjuntivo. Proceso fibrótico por reparación de una herida dérmica.
-Normal
-Atrófica: depresión de la piel.
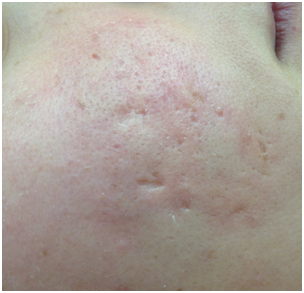 Figura 26: Cicatriz atrófica (Fuente: Dra. Catalán)
Figura 26: Cicatriz atrófica (Fuente: Dra. Catalán)
-Exuberante: A. Hipertrófica (no sobrepasa los límites de la lesión original, tienden a la resolución y después de 2 años se aplanan) B. Queloide cicatriz que va más allá de los bordes de la cicatriz, sigue creciendo en extensión y volumen. Nunca deben extirparse, siempre recidivan y habitualmente de mayor tamaño debido a la injuria provocada por la cirugía. Las dos son sobresalientes, pueden picar o doler.
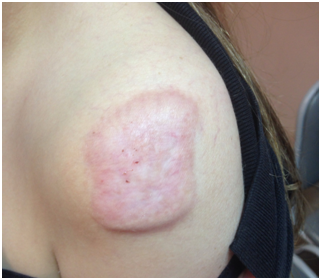 Figura 27: Queloide (Fuente: Dra. Catalán)
Figura 27: Queloide (Fuente: Dra. Catalán)
- Escaras:
Tejido necrosado que aparece en la piel. Las más frecuentes son por loxoscelismo cutáneo, puede verse también en ectima o secundario a úlceras por presión.
- Atrofia:
Disminución de grosor cutáneo, por disminución del grosor de la epidermis, dermis o ambos. La atrofia epidérmica se observa como piel delgada y translúcida. La dérmica se observa sin cambios del color. Habitualmente puede ser por inflamación.
Ejemplos:
-Morfea.
-Lupus cutáneo
-Necrobiosis lipoídica diabeticorum
- Esclerosis:
Aumento del colágeno, acartona la piel y empieza a perder movilidad.
Ejemplo: Esclerodermia.
- Hipertrofia: Engrosamiento de la piel y uñas. Habitualmente por aumento de roce. Ej. Queratomas
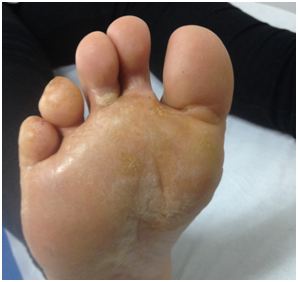 Figura 28: Queratomas (Fuente: Dra. Catalán)
Figura 28: Queratomas (Fuente: Dra. Catalán)
- Liquenificación: Aumento del grosor y de la linearidad de la piel. Dermatoglifos se pueden exagerar. Ejemplo: Dermatitis crónicas.
DIAGNÓSTICO DERMATOLÓGICO
Se hace en base a combinar:
- Conocimiento de la estructura y fisiología de piel y mucosas.
- Anamnesis y examen físico COMPLETO. Si el paciente se niega, consignarlo en la ficha.
- Lesiones elementales.
- Diagnóstico topográfico.
- Técnicas y exámenes de laboratorio.

