I. Introducción
-
Pubertad: periodo de transición en que el niño adquiere caracteres sexuales secundarios, y la capacidad de reproducirse.
-
Además: Crecimiento acelerado, y cambios psicológicos y conductuales.
Cambios neurofisiológicos en la pubertad:
- Cambios físicos en la pubertad:se explican por Fenómenos Hormonales, debidos a:
- Activación del Eje HT-Hipófisis-Gonadal (HHG)
- Maduración de Zona Reticularis de glándula suprarrenal
- Cambios en patrón de GH
Eje H-H-G:
-
Previo al inicio de pubertad: Aumenta secreción GnRh por HT→Hipófisis aumenta producción gonadotrofinas (LH y FSH)Aumento de esteroides sexuales responsables de cambios somáticos del proceso puberal.
- Estrógeno desde ovarios
- Testosterona desde testículos
- Mecanismos involucrados en activación del eje: interacciones glioneuronales, cambio en niveles de Neurotransmisores (disminución GABA aumento Glutamato), cambios en patrones de pulsatilidad por centros HT, Aumento de bioactividad de LH, y disminución de SHBG.
→ Eje H-H-Suprarrenal:
-
Adrenarquia: Corresponde a la maduración de la Zona Reticularis → Aumento en concentración plasmática de Andrógenos Suprarrenales.}
-
Es independiente de la Gonarquia. Se inicia en:
- Niñas: 6-7 años
- Niños: 7-8 años
-
Clínicamente se expresa por Aparición de los siguientes Caracteres sexuales secundarios:
- Sudoración axilar → Lo primero en aparecer
- Vello púbico
- Vello axilar
- Acné.
-
Bioquímica: Aumento de niveles de DHEA-S (Dihidroepiandrosterona sulfato)
Eje H-H-Hormona Crecimiento-IGF1.
-
Patrón de secreción de GH durante pubertad cambia respecto a niñez → Aumento de frecuencia y magnitud de los pulsosAumento de secreción integrada de GH.
-
Aumento: por acción de los esteroides sexuales.
-
Es responsable del “Estirón puberal”, que se produce
- Niñas: Al inicio de pubertad
- Niños: Etapas más tardías → cuando el volumen testicular alcanza 12 cm
II. Clínica del Desarrollo Puberal
– En la mayoría de los casos, el primer signo de desarrollo puberal:
-
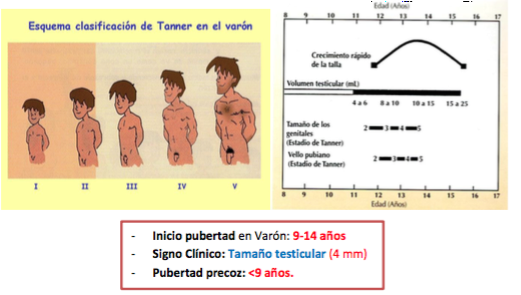
Varón: Aumento del tamaño testicular → Seguido de: Pubarquia (aparición vello pubiano), Crecimiento peneano y Estirón Puberal.
-
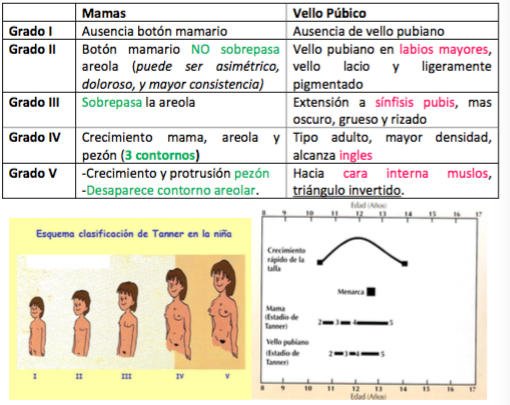
Mujer: 85% de los casos comienza con Telarquia (aparición botón mamario) Seguido de: Pubarquia, Vello axiar → Finalmente: Menarquia
15% niñas: comienza con Pubarquia.a. Hombre:
-
Estadios de Tanner: Genitales y Vello púbico:
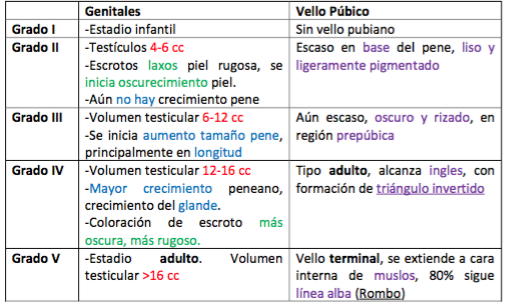
– Vello facial:
-
Aparición en comisura del labio superior, aproximadamente a los 14,9 +- 1,5 años de edad.
-
Se extiende a mejillas: 16,2 +- 1,4 años de edad.
-
La última zona en poblarse: Mentón.
-
Distribución adulta: Se alcanza una vez completado el desarrollo genital.
– Cambio de Voz:
-
Progresivamente más grave a partir de los 14,5 años.
-
Al comienzo puede ser bitonalCambio definitivo: Al final de la pubertad.
– Desarrollo mamario:
- Puede aparecer: Ginecomastia puberal fisiológica, hasta 30% de los jóvenes→habitualmente entre grados II-IV de Tanner→Uni o Bilateral, sensible, desaparece el 98% de los casos en 2 años.
- Cuando alcanza diámetro de ≥4 cms; o Persiste por >2 años→ tratamiento por el especialista.
-
Producción de Semen→Se llama Espermarquia
-
Generalmente ocurre cuando tamaño testicular es de 10 cc (aprox. a los 13 años)
-
Aparición de espermios en semen: Desde primeras eyaculaciones.
– Estadios de Tanner: Desarrollo mamario y Vello púbico
-
Genitales Externos:
-
Vulva: Cambia su aspecto. Labios mayores y menores aumentan de tamaño.
-
Vagina: mucosa más húmeda, tono más rosado.
-
Aparece Leucorrea fisiológica en Estadio IV de tanner→Precede a menarquia en 6 meses.
-
– Genitales Internos:
- Ovarios aumentan de tamaño, >2 cms en púberes con folículos de distintos tamaños.
-
Útero aumenta de tamaño desde los 9 años. Relación cuerpo/cuello: 1:2→2:1. Aparece línea y cavidad endometrial.
– Menarquia:
- Ocurre entre 2-2,5 años después de Telarquia, entre los 10-15 años.
- Cuando ocurre resta por crecer 4-10 cms, hasta 2 años después.
– Vello Axilar:
- Aparece habitualmente hacia los 12,5 años.
- Características adultas a los 13,9 años→Glándulas apocrinas se activan, dando Olor axilar característico.

III. Cambios Somáticos:
– Maduración ósea:
-
Edad ósea: Se relaciona mejor con el grado de desarrollo puberal que la Edad cronológica.
Cierre progresivo de los cartílagos de crecimiento, fundamentalmente por efecto de los esteroides sexuales Talla final:
- Niñas: 15 años en promedio
-
Varón: 18 años en promedio.
– IMC:
-
Niñas: aumento de 16,8 a 20
-
Varón: aumento de 15,7 a 19,3
– Estirón Puberal:
- Mujer:
-
Velocidad de crecimiento: 7,5 cm/ año en primer año de pubertad; 5,5 cm/año en segundo año.
-
Rango de velocidad: 6-11 cm a los 12 años.
-
Talla final: 4 años post inicio pubertad, con incremento global de 20 cms
-
Se produce entre etapas II y III de Tanner (10,5 años)
Hombre:
-
Velocidad de crecimiento: 8,7 cm/ año en primer año de pubertad; 6,5 cm/año en segundo año.
-
Ganancia: 7-12 cms entre 13-14 años.
-
Talla final: 5 años post inicio pubertad, con incremento global de 25-28 cms
-
Se produce entre etapas III y IV de Tanner (12,5 años)
-
Inicio pubertad en Mujer: 8-13 años
-
Signo Clínico: Telarquia
-
Pubertad Adelantada: Inicio entre 7-8 años.
IV. Pubertad Precoz:
-
Definición: Aparición de los Caracteres Sexuales Secundarios antes de:
- 8 años en Niña
- 9 años en Niño.
-
Clasificación: Dependiendo de si existe o no Activación del Eje HT-Hipófisis, se puede clasificar en: Pubertad Precoz CENTRAL o PERIFÉRICA.
-
Importante Considerar:
-
Etiología
-
Posible compromiso de la Talla →Por maduración ósea acelerada, asociada a la
-
acción de esteroides sexuales
-
Dificultades Psicosociales.
-
-
Anamnesis:
-
Edad de inicio de pubertad
-
Secuencia y velocidad de progresión de los signos puberales
-
Curva de crecimiento: Generalmente crecimiento Acelerado
-
Peso, Circunferencia Craneana, PA.
-
Edad de la Menarquia
-
Antecedente de Pubertad Precoz en familiaresEdad de menarquia, aparición de vello facial en padres.
-
Daño SNC, Síntomas de HTEC→Probable etiología.
-
Exposición ambiental a esteroides sexuales: Medicamentos, Shampoo, Cremas
cosméticas, Alimentos con Soya (Fitoestrógenos).
-
– Examen Físico:
- Buscar signos de enfermedad:
- Manchas café con leche
- Bocio.
- Alteración del campo visual
- Evaluar desarrollo puberal según estadios de Tanner: Mama, Vello pubiano, Tamaño testicular, y Pene.
a. Pubertad Precoz Central:
-
Existe activación del eje HT.- Hipófisis-Gónada→producción de Esteroides sexuales y aparición de Caracteres sexuales secundarios, Aumento de velocidad de crecimiento y Edad ósea, y Menstruación.
– Causas:
1. Idiopática
2. Secundaria:
- Anomalías Congénitas: Hamartoma, Hidrocefalia, Aracnoidocele, Displasia septoóptica, Sd. Silla turca vacía, Mielomeningocele.
-
Postinflamatoria: Encefalitis, granulomatosas
-
RDT
-
Trauma
-
Neoplasia: Hipotalámica, meningitis, Astrocitoma, Abscesos, Enfermedades (neurofibromatosis)
-
Sensibilización secundaria del Eje HT-Hipófisis
– Características Clínicas:
- Cambios en el desarrollo puberal son ARMÓNICOS, se mantiene el orden de aparición normal de los Caracteres sexuales secundarios.
- Primer signo en niñas: Telarquia
- Primer signo en niños: Tamaño testicular >4 mms.
- Aumento de la Velocidad de Crecimiento
– Laboratorio:
-
Determinaciones Hormonales:
-
Niveles basales y post LHRH de LH y FSH: Test LHRH: Mide LH y FSH basal, 30 y 60 minutos post LHRH EV Positivo: peak LH/FSH >0,66 niñas, >3,6 niños.
-
Esteroides Sexuales: Testosterona o Estradiol según corresponda.
-
- Rx de Mano para Edad ósea

- Ecografía Pelviana: evaluación de útero y anexos→Aumento de relación cuerpo/cuello, longitud uterina aumentada, línea endometrial visible, volumen ovárico >2 cc.
- RNM/TAC de Cerebro y Silla Turca Preferencia RM, En TODO paciente con PP Central, considerando que la causa orgánica da cuenta en un 50% de PP en los niños, y 15% de las niñas
- Colpocitograma → Prepuberal: cuando hay solo células basales.
– Tratamiento: → De Especialista
- Objetivos del Tratamiento:
- Preservar el potencial de crecimiento
- Evitar una Talla adulta muy baja
- Evitar problemas psicológico-emocionales
- Evitar riesgos en niñas con Handicap Social o Enfermedades Neurológicas ependimoma, Glioma
- Tto: Uso de Análogos de GnRh Sustancias con efecto agonista de potencia amplificada en relación al LhRh nativo. Efecto continuo y prolongado Inhiben la secreción pulsátil de gonadotrofinas.
- Acetato de Triptorelina: 60-140 mg/k/dosis
- Acetato de leuprolide: 90-300 mg/k/dosis
- Efectos sobre la Talla final: 62-90% de los pacientes preservan talla final; mejora la talla final respecto a la pronosticada; mejores resultados en niñas < 6 años
- Efectos Adversos:
- Ganancia de peso
- Abscesos estériles en sitios de punción
- Efecto desmineralizante (osteopenia)
- SIN efectos negativos sobre función reproductiva.

b. Pubertad Precoz Periférica:
– Aparición de Caracteres sexuales secundarios, con niveles elevados de Esteroides sexuales, SIN que exista activación del eje HHG.
– Causas:
- Exposición a esteroides exógenos
- Tumores gonadales o suprarrenales.
- Hiperplasia suprarrenal congénita virilizante (21 OH, 11 OH, 3 β)→ lo más frecuente.
- Niñas: Síndrome Mc Cune Albright→ Manchas café con leche son el signo más importante, generalmente pequeñas. Distintos grados. Se pueden afectar distintos ejes, por una mutación de proteína G, a nivel de embriogénesis (a nivel ovárico, tiroideo, GH, etc). Se produce una displasia polióstica, con mayor desarrollo de la cabeza del niño.
- Varones: Pubertad precoz familiar o Testotoxicosis.

– Clínica:
-
Signos puberales NO se suceden en forma ordenada
-
Niña: primer signo puberal puede ser la Menarquia
-
Niños: Puede haber virilización SIN crecimiento testicular.
-
Avance Explosivo
-
– Tratamiento: De la causa (médico o Quirúrgico). Como NO hay activación del eje HHG, NO responden a análogos GnRh.
V. Telarquia Precoz:
- Definición: Aumento unilateral o bilateral de la glándula mamaria, en niña <8 años, en AUSENCIA de otros signos puberales, SIN aceleración de la TALLA y/o EDAD ÓSEA
-
En general: NO progresa a pubertad precoz.
-
Si es lentamente progresiva → Sólo requiere Control Clínico
-
Telarquia prematura exagerada → Estudio:Ecotomografía Pelviana y Edad ósea → En telarquia precoz aislada, a diferencia de Pubertad Precoz, NO hay aceleración de edad osea ni desarrollo genitales internos.
-
Siempre: Descartar posibles Contaminantes Estrogénicos: alimentos, cremas, shampoo.
-
Telarquia precoz idiopática: NO debe tratarse. Solo Observar Desarrollo puberal y Talla cada 4-6 meses, hasta que se inicie pubertad Normal.

VI. Pubarquia Precoz:
-
Definición: Desarrollo aislado de vello pubiano o axilar o sudor apocrino en Mujeres <8 años o en Hombres < 9 años; SIN aceleración de la TALLA y/o EDAD ÓSEA
-
Evaluar con Edad ósea y Curva de crecimiento.
-
Puede ser causado por Hiperplasia Suprarrenal Congénita:
-
Preguntar por antecedentes personales y familiares sugerentes de Hiperplasia Suprarrenal Congénita
-
Estudio: 17 OH Progesterona >2 Hacer Test de ACTH. Además: DHEA-S, Testosterona Total, Androstenediona.
-
-
Requiere: Control clínico cada 4-6 meses. Tratamiento Etiológico
VII. Retraso del Desarrollo Puberal (Pubertad Retrasada):
-
Definición: Ausencia de caracteres sexuales a 2DS de la edad promedio de inicio en la población y del sexo del individuo
- Varones: 14 años→ Volumen testicular <4 cc
- Niñas: 13 años.→ Ausencia de Telarquia.
– *Pubertad Detenida: Anormalidades parciales o transitorias inician la pubertad a edad normal, pero transcurren > 5 años entre el primer signo puberal y:
- Desarrollo gonadal completo en hombres Menarquia en mujeres
-
Epidemiología:
- Frecuente: afecta al 3% de la población Sergio
- Más frecuente en varones, pero en ambos sexos la variedad más frecuente es la PR simple
- Generalmente de origen familiar o idiopática: Retraso constitucional de crecimiento y pubertad60% de los casos en varones y 30% en mujeres
– Causas:
- Constitucional→la más frecuente, con agregación familiar → Hipogonadismo Hipogonadotrópico
- Disfunción Hipotalámica: Malnutrición y Obesidad Severa, ejercicio intesnto, trastorno alimenticio, tumores SNC
- Hipopituitarismo o Panhipopituitarismo: Déficit de GH o Gonadotrofinas
- Sd. De Kallman: Anosmia ́+ HipogonadismoHipotiroidismo, HiperPR
- Hipogonadismo Hipergonadotrópico:
- Sd de Turner
- Sd de Klinefelter
- Insuficiencia Gonadal Bilateral: primaria, anorquia, insuficiencia ovárica prematura, RDT, QMT gonadal, Trauma, infecciones, castración.
– Laboratorio:
-
Iniciar estudio con: Hemograma, VHS, Perfil bioquímico, PRL, TSH.
-
Determinación gonadotrofinas séricas: diferenciar nivel del hipogonadismo
- Si están Normales o Bajas→Retardo Constitucional del Desarrollo es lo más probable.
- Cariotipo: indicado para confirmar sospecha clínica de Disgenesia gonadal, o Sindrome de Klinefelter.
– Tratamiento: De la patología de base
-
Retardo Constitucional del Desarrollo Explicar a la familia y al menor que talla final NO estará afectada. En general NUNCA dar tratamiento hormonal.
-
Hipogonadismo hipogonadotrópico: Esteroides sexuales por tiempo prolongado.


