Insuficiencia Cardiaca
29/03/2017
1. INTRODUCCIÓN
Estado en el cual corazón es incapaz de mantener un gasto cardíaco o volumen minuto adecuado a las demandas metabólicas y hemodinámicas normales. La mayoría de los niños con insuficiencia cardiaca (IC), tienen una causa corregible quirúrgicamente. Siendo las mas frecuentes, la Comunicación interventricular y el Ductus arterioro persistente.
2. FISIOPATOLOGÍA
Como consecuencia de la IC se produce deficiencia de O2, dependiendo dicho aporte del contenido de oxígeno en la sangre y del gasto cardíaco (GC). El contenido de oxígeno es el producto de la saturación de oxígeno y la concentración de hemoglobina, al que se añade una pequeña contribución por parte del oxígeno disuelto. El GC es el producto de la frecuencia cardíaca y el volumen latido. El GC se puede comprometer por disminución del volumen eyectado (disfunción sistólica) o por incapacidad del corazón para recibir el retorno venoso (disfunción diastólica). El volumen latido es la cantidad de sangre expulsada en cada latido, y depende de: Precarga (volumen de llenado del corazón, dependiente del retorno venoso y de la distensión miocárdica); Poscarga (resistencia al vaciamiento ventricular determinada por la presión arterial y la resistencia vascular sistémica) y Estado inotrópico o contractilidad (capacidad intrínseca de contracción miocárdica).
– Caída del GC desencadena mecanismos compensatorios:
Neuroendocrinos: Sistema RAA, SN Simpático, Inflamación inducida por citoquinas, que actúan sobre todo en remodelación -> determina aumento resistencia vascular sistémica, retención de líquido, taquicardia, aumento contractilidad, hipertrofia miocárdica.
Mecanismos endógenos: Péptido Natriurético Auricular, Péptido natriurético cerebral, Hormona del crecimiento -> determina vasodilatación, aumento de diuresis, prevención de inflamación crónica, fibrosis e hipertrofia miocárdica.
– Remodelación miocárdica:
Transformación estructural: ventrículo pasa de forma ovoidea a redondeada, con aumento de masa. Consecuencias: mala contractilidad, disminución de compliance, aumento de presión de llene, Edema pulmonar y sistémico, Acidosis láctica.
3. ETIOLOGÍA
• ASOCIADO A MALFORMACIONES CARDÍACAS
– Cortocircuito izquierda a derecha: CIV, DAP, ventana aorto-pulmonar, canal AV, VU sin estenosis pulmonar, CIA (raro). Se presenta entre 2-3 meses de edad, al caer la RVP.
– Drenaje venoso anómalo pulmonar total/parcial.
– Insuficiencia valvular AV o sigmoidea: Adquirida o congénita.
– Obstrucción tracto entrada: Cor-triatriatum, estenosis de venas pulmonares, estenosis mitral.
– Obstrucción tracto salida: Estenosis aórtica, coartación aórtica.
• CORAZÓN ESTRUCTURALMENTE NORMAL
ORIGEN CARDIACO
– Alteraciones de la contractibilidad: Miocardiopatías, miocarditis, isquemia miocárdica, anomalías coronarias, hipertensión arterial, Kawasaki, arritmias, impedimento al llene ventricular: derrame pericárdico, pericarditis constrictiva.
ORIGEN NO CARDIACO
– Anemia, sepsis, hipotiroidismo, endocrinopatías, fístula AV, insuficiencia renal aguda, distrofias musculares.
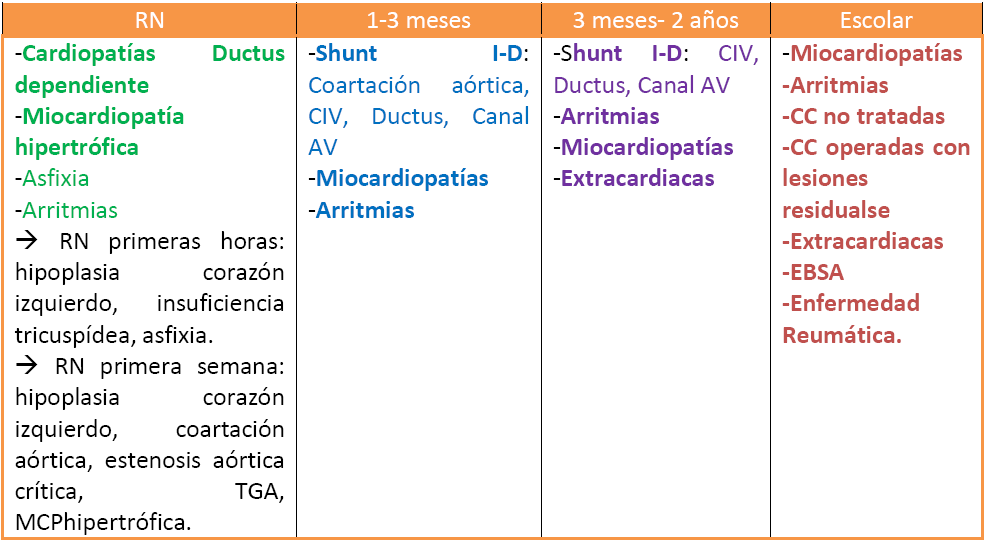
Causas según edad:
4. CLÍNICA
El diagnóstico de la IC es fundamentalmente clínico y las manifestaciones dependen de la edad del paciente, del grado de IC y de los mecanismos compensatorios.
– Signos de deterioro de la función miocárdica: Taquicardia, ritmo de galope, vasoconstricción periférica, palidez, pulsos débiles, llene capilar enlentecido, dificultad para alimentarse, anorexia, sudoración, oliguria, compromiso pondo-estatural, cardiomegalia con dilatación o hipertrofia cardiaca, irritabilidad o llanto débil, fatiga, cansancio.
– Signos de congestión venosa pulmonar: Disnea, taquipnea, sibilancias, signología húmeda pulmonar, tos, cianosis (por edema agudo pulmonar o shunt derecha a izquierda), ortopnea, disnea paroxística nocturna.
– Signos de congestión venosa sistémica: Hepatomegalia, ingurgitación yugular (difícil de ver en el lactante), edema facial/palpebral, edema periférico (raro en recién nacido y lactante).
5. LABORATORIO
– Rx de tórax: Cardiomegalia (en niños: Medir el radio mayor izquierdo + el derecho, dividido por el diámetro mayor torácico -> normal: hasta 0,5), congestión pulmonar, hiperflujo pulmonar.
– Electrocardiograma: Aporta elementos propios de cada CC (reacciones auriculares y ventriculares).
– Ecocardiograma: Contractilidad disminuida, alteración de la fracción de eyección, alteración de la función sistólica o diastólica, demuestra la cardiopatía de base, determina la presencia de HTP.
– Hemograma: Disminución de Hb y glóbulos rojos.
– Evaluar estado hidroelectrolítico y ácido base: En caso de congestión venosa severa hay disminución de la PaO2; leve acidosis respiratoria en pacientes con insuficiencia cardiaca severa.
– Medición de BNP (péptido natriurético) y NT-proPNC (segmento aminoterminal del precursor del péptido natriurético cerebral): Distingue entre insuficiencia respiratoria 1º y taquipnea de origen cardíaco. Utilizado principalmente en adultos.
6. TRATAMIENTO
En consideración que las CC son las principales desencadenantes de la IC la idea final del tratamiento es el manejo quirúrgico.
> Medidas generales
– Apoyo nutricional intensivo que incluya: Régimen hipercalórico, hiposódico, aporte de fierro, vitaminas y oligoelementos.
– Tratar factores agravantes como: Anemia, fiebre, infecciones.
– Uso de O2 según requerimientos. Uso con precaución, recordando el efecto del O2 como vasodilatador pulmonar lo cual podría empeorar el cortocircuito izquierda a derecha en pacientes portadores de este tipo de CC.
– Apoyo ventilatorio (VMNI-VMI): En caso de paciente comprometido, para manejo de edema pulmonar por medio del uso de presiones altas al final de la espiración.
– Profilaxis endocarditis y restricción de ejercicio según CC subyacente.
– En caso de sospecha de CC ductus dependientes iniciar prostaglandinas (PGE1) para mantener el ductus permeable. Dosis: 0,005-0,1 μg/kg/min en infusión continua, considerar el riesgo de apnea e hipotensión 2º.
> Tratamiento específico
– Disminuir precarga: Restricción de volumen, restricción de sodio, diuréticos.
– Aumentar contractibilidad (agentes inotrópicos): Digitálicos, catecolaminas (dopaminadobutamina- adrenalina-noradrenalina), isuprel, milrinona.
– Disminución de poscarga: Vasodilatadores arteriales, captopril, enalapril, hidralazina, nitroprusiato.
7. BIBLIOGRAFÍA
GUÍAS DE PRÁCTICA CLÍNICA EN PEDIATRÍA, HCSBA, VII EDICIÓN. Capítulo: Insuficiencia cardíaca
