INTRODUCCIÓN
Las glándulas salivales se dividen clásicamente en mayores y menores, existen 3 pares de glándulas salivales mayores: la glándula parótida, la submaxilar y la sublingual, y alrededor de 800 – 1000 glándulas salivales menores, situadas fundamentalmente en la cavidad oral y la orofaringe. La función del conjunto de ellas es la secreción de saliva (alrededor de 1- 1,5Lt al día).
La saliva es una secreción exocrina hipotónica compleja, cuyas principales funciones son:
– Humedecimiento y lubricación de la cavidad oral, Lo que favorece la fonación y deglución.
– Acción antimicrobiana mediante IgA.
– Digestión: A través de Amilasa salival.
– Excreción de metales pesados
– Función Buffer: Posee PH promedio de 7, Funciona como tampón ´para neutralizar HCL del estómago y esófago
ANATOMÍA.
Glándula Parótida.
Es la glándula salival más grande y está contenida en la fosa retromandibular o parotídea. Limita profundamente con la rama ascendente de la mandíbula y el músculo masetero, por posterior limita con el conducto auditivo externo y está relacionado por inferior musculo esternocleidomastoideo. La glándula parotídea está en íntima relación con el nervio facial, que la divide en 2 lóbulos; la porción superficial (70%-80% de la glándula) y el lóbulo profundo (30% de la glándula). La glándula parótida drena en la cavidad oral a través del conducto de Stenon a la altura del 2º molar superior.
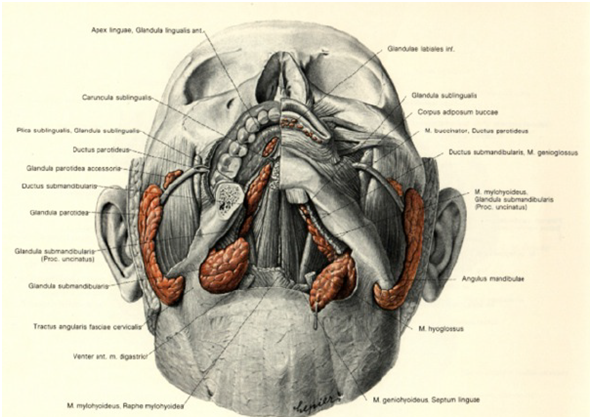
Glándula submandibular o submaxilar:
se sitúa en la parte alta y central del cuello, en el triángulo submaxilar, el cual se forma entre ambos vientres del digástrico y borde inferior de la mandíbula. Su secreción es seromucosa y se drena a través del conducto de Wharton, el que desemboca en el piso de la boca cerca del frenillo inferior. Se relación por contigüidad con el nervio hipogloso y el nervio lingual.
Glándula sublingual:
La glándula sublingual es pequeña y está situada en los dos tercios anteriores del piso de la boca, drena a este a través de los múltiples conductos de el más importante el de Rivinus. Su secreción es mucosa.
MANIFESTACIONES CLINICAS Y ORIENTACIÓN DIAGNOSTICA.
LA patología de glándulas salivales es diversa y puede ser de causa inflamatoria, infecciosa o neoplásica entre otras. El motivo de consulta más común es por aumento de volumen.
Dentro de la orientación clínica la parte más importante corresponde a la anamnesis, esta debe recoger los síntomas (aumento de volumen, dolor, lateralidad), su inicio, periodicidad, duración, velocidad de crecimiento y patología asociada.
El examen físico, incluye la inspección y la palpación bimanual. Debe precisarse si existe tumefacción, tumoración y las características de esta, el aspecto de la piel y del conducto excretor. Además, debe constatarse si hay compromiso del nervio facial, si esta presente orienta a malignidad.
El estudio por la imagen es útil para confirmar la impresión clínica, actualmente la más utilizadas son la ecografía y la tomografía computarizada, la radiografía sirve en caso de sospecha de enfermedad litiásica.
El estudio histológico es la clave diagnóstica de la patología neoplásica de las glándulas salivales. En general se utiliza la Punción Aspiración con aguja fina (PAAF) o la biopsia excicional de la glándula.
PATOLOGIA NO NEOPLASICA DE GLANDULAS SALIVALES.
Sialoadenitis viral.
Generalmente por infección de Paramoxivirus, aunque infecciones por otros virus como CMV, Coxsackie, influenza y VIH pueden también ser causa de sialoadenitis. Esta se presenta en niños entre 4- 10 años, como aumento de volumen, tumefacción y dolor parotídea bilateral asociado a pródromo de fiebre y compromiso del estado general de 2 a 3 días, presenta saliva clara sin secreción purulenta.
El diagnóstico es clínico y el tratamiento sintomático (analgesia, hidratación, calor local), la infección dura 7-10 días.
Sialoadenitis bacteriana:
.
Se presentan como edema, eritema y dolor intenso localizado en región parotídea o, menos frecuente, submandibular. Generalmente es unilateral, asociado a fiebre y compromiso del estado general, puede presentar secreción purulenta por conducto salival y también trismus. Suele presentarse en pacientes ancianos, deshidratados, donde la disminución de secreción salival y la ectasia favorecen la infección. Los principales agentes etiológicos son S. Aureus y S. Pneumoniae.
El diagnostico en clínico, aunque se puede pedir exámenes imagenológicos para descarta absceso.
El tratamiento consiste en terapia antibiótica hidratación y medidas locales como calor y masajes, en caso de absceso este se debe drenar.
Sialolitiasis:
Es la formación de cálculos en los conductos excretores de las glándulas salivales, provocando obstrucción e inflamación secundaria a esta. El 85% se producen en las glándulas salivales submandibulares, esto se explicaría por la secreción seromucosa de estas, porque el conducto de Wharton es estrecho y porque su drenaje es contra gravedad.
Se presenta como edema y dolor coincide con la ingesta alimentaria o después de esta (la inflamación aumenta con la salivación). Al examen físico en ocasiones se puede palpar el cálculo.
El diagnostico se basa en la clínica y se puede confirmar con una radiografía simple.
El tratamiento inicial se basa en hidratación abundante, analgésicos, masaje y calor local, en caso de sospecha de sobreinfección se debe administrar antibióticos. los cálculos menores de 2 mm generalmente se expulsan espontáneamente.
Cuando no se logra expulsar el cálculo espontáneamente el tratamiento definitivo es quirúrgico, la primera línea son cirugías mínimamente invasivas, en casos de litiasis recurrente la indicación es la sialoadenectomia.
Mucocele.
Lesión quística secundaria a obstrucción de glándula salival menor, frecuentemente aparecen en labio inferior. Se presentan como quistes pequeños (3-4 mm) azulados.
El diagnostico el clínico y el tratamiento es la extirpación quirúrgica de la lesión.
.
Ránula
Lesión quística secundaria a obstrucción e glándula sublingual, se presenta como aumento de volumen blando y fluctuante, translúcido y azulado en el piso de la boca. El diagnóstico es clínico, pero debe estudiarse con imágenes para constatar sus dimensiones.
El tratamiento es la extirpación y marsupialización quirúrgica del quiste, dependiendo del tamaño el abordaje será oral o cervical.
PATOLOGÍA NEOPLASICA DE GLANDULAS SALIVALES.
Generalidades y epidemiologia.
Las Neoplasias de glándulas salivales son poco frecuentes, representan 6- 8% de los tumores de cabeza y cuello, de estos tumores el 80% son parotídeos, el 10% submandibulares y 10 % entre sublinguales y glándulas salivales menores. De los tumores parotídeos el 90% crecen en el lóbulo superficial, entre el 75% son benignos y el más común es el adenoma pleomorfo.
Mientras menor sea el tamaño de la glándula salival afectada mayor es la probabilidad de malignidad llegando a 90% de malignidad en las glándulas salivales menores, en la submaxilar alrededor del 40-50% de las neoplasias son malignas y en la parótida solo el 20%, los tumores malignos más comunes de las glándulas salivales son el carcinoma mucoepidermoide y el carcinoma adenoide quístico.
Los principales factores de riesgo para presentar neoplasia de glándulas salivales son principalmente la explosión a radiación o radioterapia, algunas infecciones virales como VIH, VPH o EBV y en el tumor de Warthin es especialmente importante el habito tabáquico.
Cuadro Clínico y diagnóstico:
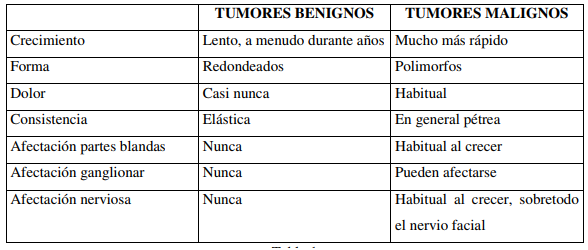
La principal manifestación clínica de las neoplasias de glándulas salivales es la masa indolora, endurecida.
Algunas características pueden orientar a malignidad como el rápido crecimiento, la fijación a planos profundos, consistencia pétrea de masa, ulcera hacia piel o mucosa y la parálisis facial.
El diagnóstico es histológico puede ser por PAAF o biopsia excisional. El estudio imagenológico no sirve para diferenciar entre neoplasia maligna o benigna, pero estarían indicadas para la extensión de la lesión y para etapificar algunas lesiones malignas.
Adenoma pleomorfo:
Es el más frecuente de todos los tumores de glándulas salivales, su localización más frecuente es la glándula parótida.
Histológicamente presentan mezcla de células ductales, mioepiteliales y mesenquimales y pueden observarse estroma compuesto de tejidos condroides, mucoides, hialinos y mixoides.
El tratamiento es la parotidectomia superficial ya que presenta alta recidiva si se realiza enucleación (alrededor de 40%). Tienen buen pronóstico con una tasa de recurrencia de aproximadamente 5% post parotidectomia, y baja tasa de malignizarían.
Tumor de Warthin.
Segundo tumor benigno mas frecuente, es casi exclusivo de la glándula parótida llegando a encontrarse hasta el 8% de los tumores parotídeos. Puede presentarse en forma bilateral hasta 10% y puede ser multicéntrico en 10% de los casos. Histológicamente se observa elementos papilares con epitelio en dos capas y estroma linfoide. No tiene potencial de malignización.
El tratamiento es la enucleación del tumor (resección solo del tumor conservando glándula). El pronóstico es favorable, sin embargo, puede recurrir hasta en un 10% por la multicentricidad.
Carcinoma mucoepidermoide.
Tumor malino de glándulas salivales más prevalente, su localización más frecuente es parótida (40%), se presenta en todas las edades, pero principalmente aparece entre la 5ta y 6ta década de la vida.
Histológicamente el carcinoma epidermoide está compuesto por células mucosas, epidermoides e intermedias, estos carcinomas se clasifican en 3 grados dependiendo de la cantidad de quistes formados, el grado de atipia celular y el número relativo de células mucosas, epidermoides e intermedias, estos son:
Tumores de bajo grado: Poca frecuencia de metástasis, sobrevida de 95% a 5 años
Tumores de grado intermedio: Los más frecuentes.
Tumores de alto grado: mayor frecuencia de metástasis, alta frecuencia de recidiva, sobrevida de 40% a 5 años.
El tratamiento del Carcinoma Mucoepidermoide depende de la localización, grado histopatológico y el estado clínico del tumor, en tumores parótidas de bajo grado podría tratarse con parotidectomia conservando nervio fácil, pero tumores de alto grado o ya avanzados requerirán parotidectomia radical y radioterapia post operatoria.
– Bajo grado: Cirugía. Parotidectomia total conservadora.
– Grado intermedio: Cirugía. Parotidectomía total preservando el facial si es
posible. Disección cervical si N+. Radioterapia postoperatoria.
– Alto grado: Cirugía con amplios márgenes. Parotidectomia total radical. Disección
cervical. Radioterapia postoperatoria
Carcinoma adenoideo quístico o cilindroma.
El Carcinoma adenoideo quístico (CAQ), es el segundo tumor maligno más prevalente y su ubicación mas frecuente es a nivel de glándulas salivales menores, sobre todo a nivel de paladar, labios y mucosa bucal. El CAQ a diferencia de otros tumores malignos de glándulas salivales mantien un curso de crecimiento lento. En cuanto a las metástasis, las más frecuentes son por vía hematógena hacia pulmón, hígado o huesos.
Histológicamente EL CAQ está caracterizado por ser bifásico (compuesto por ductos y células mioepiteliales). Se clasifica como grado 1 a los tubulares, grado 2 para los cribiformes y grado 3 para aquellos como patrón sólido.
El tratamiento es quirúrgico agresivo, se recomienda la maxilectomia o parotidectomia radical dependiendo de la ubicación y radioterapia post operatoria. En cuanto al pronóstico, la supervivencia a 5,10 y 15 años es 88%, 69% y 52%.
TRATAMIENTO:
Como ya se menciono el tratamiento de los tumores de glándulas salivales malignos, depende del tipo de tumor, grado histopatológico, localización y estadio clínico. se han estandarizado indicaciones para algunas etapas de tratamiento, como la necesidad de sacrificio del nervio facial o la radioterapia.
Indicaciones de Conley para el sacrificio del VII par:
- Tumores malignos de alto grado.
- Grandes tumores malignos q comprometen la totalidad de la glándula.
- Tumores malignos del lóbulo profundo de la parótida.
- Tumores malignos q debutan con parálisis del VII par.
- Cáncer recurrente.
- Ciertos tumores benignos q comprometen al nervio.
Radioterapia:
útil como tratamiento adyuvante en postoperatorio tumor de alto grado, con márgenes pequeños o incompletos y/o con adenopatías.
Indicaciones de radioterapia en cáncer de glándula salival:
– Tumores irresecables
– Enfermedad recurrente después del tratamiento quirúrgico previo
– Radioterapia después de la extirpación quirúrgica:
- Cuando el tumor es de alto grado
- Cuando el tumor ha invadido periostio
- Cuando hay invasión de tejido conectivo
- Cuando hay ganglios positivos en el cuello
Quimioterapia: No esta recomendada, salvo como tratameinto paliativo en algunos tumores en estadio muy avanzados
Bibliografía:
Scott A Laurie, MD. Salivary gland tumors: Epidemiology, diagnosis, evaluation, and staging Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. http://www.uptodate.com (Visitado 06/12/2017).
Sara B Fazio, MDKevin Emerick, MD. Salivary gland stones. Post TW, ed. UpToDate. Waltham, MA: UpToDate Inc. http://www.uptodate.com (Visitado 06/12/2017).
Carrasco-Daza, D., Herrera-Goepfert, R., Vega-Memije, M. E., & Cruz-Palacios, C. (1991). Carcinoma Adenoideo Quistico. Dermatologia Revista Mexicana, 35(1), 36–38.

