EXAMEN FÍSICO PULMONAR– Goic 415-448; Argente 555- 578; CL – Semiología respiratoria.
Existe una serie de procedimientos para el examen del aparato respiratorio, que se jerarquiza en la práctica clínica de acuerdo al paciente en cuestión.
- Generalidades.
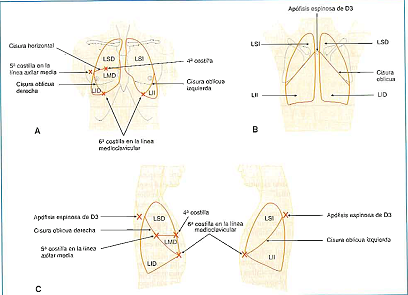
Cuando se examinan las regiones anteriores del tórax, generalmente se examinan los lobos pulmonares superiores, y las posteriores proyectan los lobos inferiores. Gran superficie pulmonar se proyecta a la región lateral del tórax.
Diferentes síndromes clínicos pueden afectar áreas localizadas, como neumonía de base, todo un hemitórax, como el neumotórax, o ser bilaterales y difusos como en enfisema pulmonar o enfermedad intersticial.
Por inspección y palpación, se reconocen:
- Clavículas
- Esternón y sus reparos
- Mamilas (en el hombre en el 4to espacio intercostal)
- Escápulas y sus reparos (ángulo inferior correspondiente a la 7ma vértebra dorsal)
- Proceso espinoso de la vértebra prominente C7
La primera costilla se palpa inmediatamente por debajo de la extremidad interna de la clavícula.
- Inspección
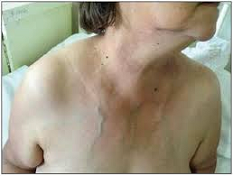
Con ella es posible aproximarse cuando hay hallazgos de valor diagnóstico. La inspección en sí misma, comienza con la observación de piel, tejido subcutáneo y muscular. Donde se pueden reconocer: telangiectasias, costras, cicatrices, fístulas, atrofias musculares, ginecomastia. Puede ser notoria la circulación venosa colateral y edema en esclavina (de distribución cervical y torácica superior, característico de compresiones de la cava superior) en el síndrome mediastínico. También puede verse el estado nutricional (caquexia), cianosis (insuficiencia respiratoria), aleteo nasal, utilización de musculatura accesoria, facies y decúbito.
Tórax estático
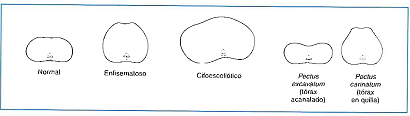
Se inspecciona la forma del tórax para detectar la presencia de deformaciones.
a. Bilaterales.
 |
Tórax en tonel o enfisematoso: Aumento de todos los diámetros, particularmente el anteroposterior, característica del enfisema pulmonar. |
| Tórax paralítico: Alargamiento del diámetro vertical y reducción del anteroposterior. Puede ser congénito o por tuberculosis crónica. | |
 |
Tórax en carena o en quilla: Crecimiento desproporcionado de las costillas, que también provoca tórax piriforme y piramidal. |
El tórax infundiforme se presenta debido al desarrollo anormal del diafragma.
*El raquitismo también altera la conformación torácica.
b. Unilaterales. Por ejemplo, abovedamiento por derrame pleural voluminoso, neumotórax; retracción por sínfisis pleural, paquipleuritis, atelectasia y fibrosis extensa.
Tórax dinámico.
Observar la respiración permite evaluar el tipo respiratorio, que normalmente es costal superior en la mujer, costoabdominal en el hombre y abdominal en el niño. Patologías pueden invertir los tipos inspiratorios: Fractura costal y pleuritis en la mujer, ascitis del diafragma o dolor abdominal en el hombre.
Al observar una respiración normal, normalmente la espiración es un poco más prolongada que la inspiración (relación inspiración : espiración = 5:6). En una inspiración normal, se expande el tórax por acción del diafragma y los músculos intercostales. Al bajar el diafragma, el contenido del abdomen se comprime y éste se vuelve más prominente.
El valor normal de la frecuencia respiratoria del adulto está entre 16 y 25 (promedio 20) respiraciones por minuto, siendo en la mujer ligeramente más rápida. Se explora mejor con una mano sobre el tórax. En el recién nacido la norma es de 44 por minuto. Valores aumentados de frecuencia se denominan taquipnea (fiebre, anemia, ansiedad) y su disminución, bradipnea (hipertensión endocraneana, atletas, ingestión de sedantes o narcóticos).
La amplitud aumentada en cambio, es profunda, y se denomina hiperpnea (como después de ejercicio). La disminución de la amplitud se denomina respiración superficial o hipopnea. La polipnea es una respiración rápida y superficial.
El ritmo respiratorio, además, es normalmente regular.
Entre los tipos de respiración más descritos, se encuentran Cheyne-stokes, de Biot, atáxica y acidótica o de Kussmaul. La respiración suspirosa, pero con espiraciones rápidas y sensación de angustia, también se observa en neurosis de angustia. La respiración paradójica se denomina así cuando el abdomen se contrae visiblemente en la inspiración, al contrario de lo que ocurre normalmente.
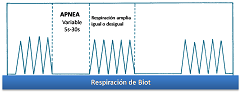
• Respiración de Cheyne-stokes o periódica: Se caracteriza por episodios de apnea largas (de 20 a 30 segundos) que se alternan con respiraciones que primero aumentan y luego disminuyen de amplitud en forma progresiva. Se presenta más frecuentemente en condiciones patológicas por insuficiencia cardíaca.
• Respiración de Biot: Mantiene cierta ritmicidad interrumpida por períodos de apnea súbitos y prolongados, puede verse en meningitis. Se denomina respiración atáxica cuando la alteración es más extrema, siendo irregular en frecuencia y amplitud y con interrupciones de apnea. Se observan en lesiones graves de sistema nervioso central.
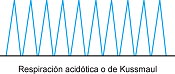
• Respiración acidótica o de Kussmaul: Es una respiración de mayor amplitud. El paciente respira como una sucesión ininterrumpida de suspiros.
• Respiración paradójica (de Czerny): Se denomina así cuando el abdomen se contrae visiblemente en la inspiración, al contrario de lo que ocurre normalmente. Se observa en casos de inestabilidad torácica por fracturas costales o fatiga diafragmática.
• Respiración alternante: Respiración amplia alternada con ciclos pequeños (enfermos caquécticos).
• Respiración espirosa: Dificultosa, acompañada de ruido áspero, uso de musculatura accesoria y apremio respiratorio (obstrucción de la vía aérea alta).
• Respiración estertorosa: Ruidosa audible a distancia por sonidos tipo burbuja provenientes de bronquios mayores.
- Palpación:
General de las partes blandas

La mano plana pasa por el tórax. Tal que se distinguen:
a. Alteraciones de sensibilidad: Síndrome de Tietze: Osteocondritis condrocostal o condroesternal (dolor se exacerba a la palpación de articulaciones afectadas).
Fracturas y fisuras costales: exacerban el dolor ante la compresión.
Neuralgias de nervios intercostales: provocan hiperestesia cutánea y dolor en el recorrido del nervio cuando se superficializa (puntos de Valleix).
b. Enfisema subcutáneo: Aire en el tejido celular subcutáneo que se percibe como crepitaciones. En el neumotórax, perforación esofágica y ventilación mecánica.
c. Frémito o roce pleural: Vibración por el roce de las pleuras, generalmente infraaxilar e inframamario. En las pleuritis secas y las serofibrinosas antes y después del derrame.
d. Frémito brónquico o roncus palpable: Cuando hay secreción espesa que obstruye el árbol traqueobronquial. Modifica con la tos.
e. Adenopatías: En relación a cáncer broncógeno avanzado, tuberculosis y tumores del mediastino.
f. Edema en esclavina: Síndrome mediastínico.
g. Tumefacción mamaria.
Elasticidad torácica
Es mayor naturalmente en mujeres y niños.
Se evalúa con las palmas por delante y atrás del tórax, comprimiendo al final de la espiración, comparando los hemitórax. Disminuciones de elasticidad pueden deberse a alteraciones de contenido de la caja (ej: enfisema pulmonar), en tanto la disminución unilateral puede ser provocada por tumores.
Expansión torácica
Se evalúa con las manos en vértices, bases y regiones infraclaviculares mientras el paciente respira. Al poner las manos en mariposa sobre la piel los pulgares deben separarse en cada ciclo.
La alteración puede ser:
a. Bilateral: En enfisema pulmonar, fibrosis pulmonar difusa y derrames bilaterales.
b. Unilateral: Sínfisis pleural, atelectasia, derrame masivo y neumotórax total.
c. Localizado: Tuberculosis y cáncer de pulmón, adherencias y derrames pleurales pequeños.
Vibraciones vocales.
Son mayores naturalmente en hombres. Se transmiten desde las cuerdas al parénquima pulmonar, la pleura y finalmente la superficie del tórax. Solo son anormales las ASIMETRÍAS.
Se evalúan con las palmas recorriendo los hemitórax mientras el enfermo pronuncia típicamente “treinta y tres” o “ferrocarril”. Comienza por atrás, luego adelante y finalmente a lateral.
a. Aumento: Debe cumplirse con 3 condiciones:
(1) Condensaciones del tejido
(2) Permeabilidad bronquial hasta el foco de condensación
(3) Contacto del foco con la pared torácica
Se presenta en síndrome de condensación con luz bronquial permeable, vale decir, neumonía o block neumónico. Con menor frecuencia, en caverna tuberculosa (cavidad pulmonar periférica voluminosa que se comunica con un bronquio y rodea de parénquima condensado).
b. Disminución: Puede encontrarse:
(1) En los tubos aéreos: Atelectasia (condensación con bronquio obstruido), o cuerpos extraños.
(2) Pulmones: Enfisema (acumulación de aire que disminuye la capacidad vibrátil).
(3) Entre pulmón y pared: Paquipleuritis (engrosamiento pleural), derrame pleural o neumotórax parcial.
c. Abolición: Derrame pleural voluminoso y neumotórax total.
- Percusión:
Técnica (dígito digital de Gerhardt): Un dedo percutor (índice o medio derecho) golpea sobre un plexímetro (índice o medio izquierdo), suave y brevemente (con rebote). En cada sitio deben darse 2 o 3 golpes espaciados.
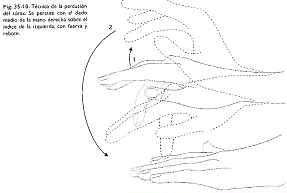
Cuando la sonoridad es escasa o nula hay matidez, con disminución de la vibración de la pared.
Sonidos obtenidos: 3 fundamentales:
1. Sonoridad: Sobre el PULMÓN AIREADO. Intensidad fuerte, tono bajo y duración prolongada.
2. Matidez: Sobre PULMÓN PRIVADO TOTALMENTE DE AIRE, como el que se obtiene sobre órganos macizos. Ocurre en neumonía y atelectasia, o en derrame pleural. Intensidad escasa, tono alto, duración breve.
3. Timpanismo: Sobre ÓRGANOS DE CONTENIDO SOLO AÉREO, musical. Gran intensidad, duración máxima y tonalidad intermedia entre mate y sonoro.
Sonidos obtenidos en la percusión:
| Sonoridad | Matidez | Timpanismo | Submatidez | Hipersonoridad | |
| Condición | Pulmón lleno de aire. Normal |
Pulmón privado totalmente de aire (neumonía, atelectasia y derrame pleural). |
Órganos de contenido solo aéreo. En el espacio anterior a la izquierda del esternón (espacio de Traube). | Pulmón con menor aireación | Pulmones hiperaireados (enfisema y crisis de asma o neumotórax) |
| Intensidad | Fuerte | Escasa | Muy fuerte | Más intensa al mate | Muy fuerte |
| Tono | Bajo | Alto | Intermedio, musical | Más grave que el mate | Intermedio, no musical |
| Duración | Prolongada | Breve | Máxima | Breve | Máxima |
Secuencia:
1. Región anterior: Paciente en decúbito dorsal o sentado. Sobre los espacios intercostales de superior a inferior. En el lado derecho hay sonoridad desde infraclavicular hasta la 5ta costilla, donde empieza la submatidez hepática. Hay matidez a partir del 6to espacio. A la izquierda hay submatidez y matidez a partir de la 3ra costilla. Cerca del reborde costal aparece el timpanismo del espacio de Traube, por el aire del estómago. El espacio se ubica entre la matidez hepática y la matidez del bazo, y por tanto su matidez puede reducirse o abolirse en hipertrofia de estos órganos.

2. Vértices pulmonares: A ambos lados del paciente. Desde la región central, en una franja de 4 cm aprox, en los “espacios de Kroning” (sonoros), hacia adentro y afuera (matidez). Deben ser simétricos a menos que haya procesos retráctiles como tuberculosis o infiltrativos como tumores y neumonía. Hay matidez anormal en lesiones apicales del pulmón (el síndrome de Pancoast se produce por la presencia de un tumor en el vértice pulmonar con extensión al plexo braquial inferior, cadena simpática cervical inferior y los primeros cuerpos vertebrales y costillas. Puede provocar síndrome de C.B Horner).
3. Región dorsal: Paciente sentado. Desde arriba abajo siguiendo las líneas paravertebral, medioescapular y axilar posterior. Comparativa. Entre la 1ra y 7ma costilla la sonoridad es menor que en la región anterior, luego aumenta entre la 7ma y 11va costilla para dar paso a la matidez de las bases pulmonares, usualmente más alta a la derecha.
Una vez encontrada la matidez, las bases pulmonares se inspeccionan pidiendo al paciente contener la respiración, percutiendo hacia abajo hasta volver a encontrar la matidez, que se desplaza 4 a 6 centímetros hacia abajo.
Finalmente se percute la columna, sobre los procesos espinosos, donde hay sonoridad desde la 7ma vértebra a la 10ma u 11va.
4. Regiones laterales: Paciente sentado o decúbito lateral, con el brazo elevado y mano en la nuca. Más sonoras que las regiones posteriores. Sobre los espacios intercostales de arriba abajo siguiendo la línea axilar media. Bases en el 9no espacio intercostal. Al lado derecho se pasa de sonoridad a matidez del hígado y al izquierdo al timpanismo del espacio de Traube, por anterior y matidez esplénica por posterior.
*La secuencia puede realizarse también inspeccionándose primero la región posterior, luego anterior y lateral (Goic).
Hallazgos anormales:
Hallazgos anormales en la percusión:
| Matidez o submatidez | Hipersonoridad y timpanismo | Desaparición de la matidez hepática |
|
Condensaciones Derrame pleural: Signo de desnivel. Si el derrame es libre, la altura de la matidez disminuye en posición inclinada, que no ocurre si el derrame es enquistado. Si el derrame es interlobar o hay condensación entre área ventilada se produce matidez entre áreas sonoras. |
– Localizado: Cavernas – Generalizado: Típica de enfisema pulmonar o crisis de asma bronquial. |
Aire libre en la cavidad peritoneal (signo de Jobert), valor en contexto de abdomen agudo por ser indicativo de perforación visceral. |
*La sonoridad pulmonar normal también cambia según la posición del paciente, siendo en decúbito lateral predominante la matidez.
- Auscultación:
Con el paciente respirando lenta y profundamente, con la boca abierta. La membrana del estetoscopio se apoya en el tórax desnudo. Orden similar a la percusión, comparativo entre hemitórax.
Ruidos pulmonares:
Hallazgos normales
1. Soplo glótico o respiración laringotraqueal o brónquica: Turbulencias del aire al pasar la vía aérea alta. Soplante, de tonalidad elevada, audible en inspiración y espiración. Se reconoce con el estetoscopio sobre la cara anterior del cuello o en el dorso en la columna cervical, no en las superficies pulmonares.
2. Murmullo pulmonar o vesicular: Donde el pulmón toma contacto con la pared. Es resultado de la aspiración de aire en los alveolos, que se distienden bruscamente en inspiración. Suave, de baja tonalidad, predominante en inspiración (3:1 o 4:1).
3. Respiración broncovesicular: Superposición del soplo laringotraqueal y murmullo vesicular. Intensidad intermedia, fase espiratoria más larga e intensa. Se oye en la región infraescapular derecha, sobre el manubrio esternal y articulaciones esternoclaviculares y región interescapular derecha.
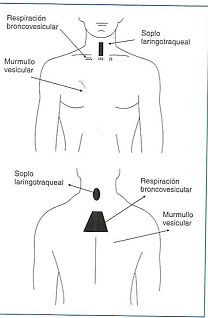
Hallazgos anormales
a. Alteraciones cuantitativas del murmullo pulmonar.
(1) Aumento: Hiperventilación pulmonar en ejercicio o acidosis metabólica. Supletoria cuando el pulmón contralateral sufre neumotórax, derrame masivo o atelectasia.
(2) Disminución o abolición: Enfisema o atelectasia por obstrucción de la luz; o en obesidad marcada, grandes derrames y neumotórax por alteración de la transmisión del sonido.
b. Reemplazo de murmullo pulmonar por otros ruidos respiratorios:
(1) Por soplo o respiración laringotraqueal: Soplo tubario o respiración soplante. Característico en condensación pulmonar (neumonía). La condensación debe alcanzar la superficie pulmonar, presentar un volumen significativo y poseer vía aérea permeable.
(2) Por soplo pleural: A raíz de pulmón colapsado por derrame pleural, menos intenso que el tubario, espiratorio y con tonalidad de “e”.
(3) Por soplo cavernoso o cavitario y anfórico: Por existencia de gran cavidad en comunicación con un bronquio o neumotórax.
c. Respiración audible a distancia o ruidosa: Ocurre en obstrucción bronquial crónica (la intensidad del ruido está en correlación con el grado de obstrucción).
d. Ruidos agregados. Se clasifican en continuos y discontinuos. Cuando son continuos son mayores a 250 mseg.
Ruidos agregados (RA) Continuos:
Las sibilancias y roncus son musicales, de frecuencia mayor a 400 Hz. Cuando las vías aéreas se acercan y el aire las hace vibrar. Se asocian a obstrucción por:
– Secreciones espesas.
– Espasmo de la musculatura bronquial.
– Edema de la mucosa.
Son características en asma y bronquitis crónica. Sibilancias múltiples o polifónicas son típicas en crisis de asma, si es aislada (monofónica) puede indicar obstrucción, cuerpo extraño o estenosis. Son predominantes en espiración.
Las sibilancias cortas son inspiratorias y se oyen en alveolitis fibrosantes en apertura de las vías aéreas periféricas. El cornaje es una variedad de roncus intensa de tonalidad áspera y audible a distancia, presente en estenosis laríngea o traqueal. El estridor es similar pero de tonalidad más alta, inspiratorio e indica obstrucción de vía aérea superior.
Ruidos agregados (RA) Discontinuos
Las crepitaciones se generarían de las pequeñas explosiones que se producen al abrirse las vías aéreas previamente colapsadas. Se escuchan sólo en el área donde se producen. En ellas se incluyen los crépitos, exclusivamente asociados a neumonía.
El frote o roce pleural lo ocasiona el roce de las pleuras inflamadas, característico de pleuritis e infiltración pleural neoplásica. Mayor en regiones infraaxilares o basales. En ambas fases aunque predominante en inspiración, no modifica con la tos. Desaparece con el derrame.
Los estertores traqueales se oyen a distancia y se producen por acumulación de secreciones en la vía central. En pacientes con compromiso de conciencia.
Auscultación de la voz.
Se comparan zonas simétricas mientras el paciente dice típicamente “treinta y tres”. Normalmente se ausculta sin que se distingan las palabras.
(1) Disminución o abolición: Atelectasia, enfisema, neumotórax y derrames pleurales; obesidad por disminución de la transmisión.
(2) Variaciones patológicas:
– Broncofonía: Aumento de la resonancia sin mayor nitidez. Se produce al condensarse el pulmón.
– Pectoriloquia: Voz clara y fuerte. Es cuchicheada en la pectoriloquia áfona.
– Egofonía o voz de cabra: Voz temblorosa. Por presencia de aire o líquido en la cavidad pleural que produce reflexión de los sonidos.
– Anforofonía o voz afónica: Voz con timbre metálico, en el neumotórax y cavidades pulmonares voluminosas.
Otros hallazgos:
– Cianosis: Debe hacer sospechar de mecanismo de insaturación arterial por enfermedad broncopulmonar (bronquitis crónica).
– Dedos en palillo de tambor (hipocráticos): Hipoxia y supuraciones pulmonares crónicas, y osteoartropatía hipertrofiante néumica como manifestación en el carcinoma broncógeno.
– Rumores en el vértice pulmonar en el síndrome de Claude Bernard Horner (síndrome de Pancoast-Tobías).
– Eritema nodoso (nódulos dolorosos con signos inflamatorios): En casos de tuberculosis.

