Es importante recordar que el Síndrome Hipertensivo del Embarazo (SHE) no es una sola entidad y que incluye a varias condiciones con fisiopatologías, tratamientos, riesgos y pronósticos diferentes, la adecuada clasificación y su manejo concordante permitirá la prevención de las complicaciones asociadas y disminución de la morbimortalidad materna.
1.1 Clasificación
Preeclampsia (PE)
Enfermedad propia del embarazo de etiología no completamente conocida. Se caracteriza por el alza en las cifras tensionales en la segunda mitad del embarazo y/o puerperio, asociado a proteinu- ria. El tratamiento definitivo de esta enfermedad consiste en la interrupción del embarazo. Existen distintos tipos según la gravedad del cuadro:
PE moderada (PEM)
Las cifras tensionales no superan los 160/110, no existe evidencia de excitación neurosensorial, tampoco de alteración importante de la función renal, hepática, ni hematológica y el edema de la mujer nunca llega a constituir una anasarca.
PE severa (PES)
Las cifras tensionales han sido iguales o superiores a 160/110 (crisis hipertensiva) y/o la puérpera presenta signos de excitación neurosensorial y/o evidencias de deterioro importante de la función renal, hepática o hematológica y/o presenta edema generalizado (anasarca).
• Síndrome de HELLP: Una variante grave de la PE, denominado así por el anacronismo en inglés de Hemólisis, Enzimas hepáticas (Liver) elevadas y bajo (Low) recuento Plaquetario.
• Eclampsia (E): Paciente cursando cuadro de preeclampsia que presenta convulsiones genera- lizadas tónico-clónicas y/o compromiso de conciencia sin otra causa que explique su compro- miso neurológico.
La Eclampsia y el síndrome de HELLP son de las complicaciones más graves de la PE. No es infrecuen- te que la crisis ocurra en el puerperio (generalmente en la primera semana).

Hipertensión Arterial Crónica (HTACr).
La HTACr también es un síndrome en el cual hay que distinguir entre HTACr primaria o esencial o idio- pática (sin causa conocida) de la secundaria (debida a otra enfermedad que causa la hipertensión). La mayoría sufre la primera condición, pero igual en el control prenatal se debe hacer un esfuerzo razonable para descartar las causas más frecuentes de HTACr secundaria. La importancia de hacer el diagnóstico diferencial se debe a que la HTACr secundaria, a diferencia de la primaria, puede tener tratamiento etiológico.
En general el diagnóstico de HTACr se realiza en el control prenatal, ya sea por el antecedente o al pesquisar cifras tensionales elevadas antes de las 20 semanas de edad gestacional (EG). La falta de descenso característico de las cifras tensionales en el segundo trimestre del embarazo, supone un alto nivel de sospecha, estos casos habitualmente son catalogados como HTACr y deben ser ma- nejados en consecuencia, pero al no disponer del antecedente de hipertensión previo al embarazo actual, el diagnóstico solo pueda ser confirmado al pesquisar cifras tensionales elevadas luego de finalizado el puerperio, o sea 6 semanas después del parto.

HTA Cr. más PE sobreagregada
Una mujer portadora de una HTACr presenta un riesgo mayor de desarrollar además una PE. Este es un cuadro grave y su manejo en el puerperio debe ser similar al PES, dado que constituye uno de los cuadros hipertensivos con mayor morbimortalidad.
SHE transitorio
Como su nombre lo indica, se denomina así el alza de las cifras tensionales, generalmente en las últimas semanas del embarazo, el parto y/o el puerperio (primera semana), sin existir evidencias que se trate de una PE. La presión arterial se normaliza a las horas o pocos días de ocurrido el parto y habitualmente no requieren manejo farmacológico. Si bien no se trata de una condición con riesgo vital, es importante reconocerla, ya que estas mujeres han demostrado tener una tendencia a de- sarrollar alzas tensionales y en el futuro tienen un riesgo aumentado de desarrollar HTACr primaria.
En ocasiones el cuadro clínico no puede ser clasificado (SHE en estudio), porque no se dispone de toda la información o está en evolución. Sólo su seguimiento nos dará luces con respecto al diagnós- tico definitivo, por lo que es fundamental su observación estricta para pesquisar a tiempo cuadros de mayor severidad.
1.2 Manejo en el puerperio del síndrome hipertensivo
El manejo actual de la puérpera hipertensa se basa en 3 pilares fundamentales:
a. Prevención de Eclampsia: Uso de sulfato de Magnesio
b. Manejo de cifras tensionales: Uso de hipotensores
c. Diagnóstico, manejo y seguimiento de complicaciones
PE Moderada
• En general, son tratadas con infusión de sulfato de magnesio (1 gr/ hr), como prevención de Eclampsia durante el trabajo de parto, el que se mantiene por 24 hrs posparto. No requieren de tratamiento con hipotensores de entrada.
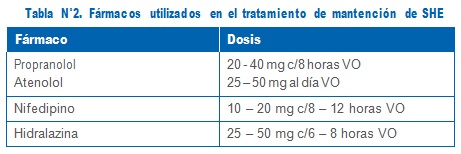
• Se indicará tratamiento hipotensor por un total de 10-14 días posparto, si las cifras tensiona- les permanecen iguales o superiores) a 150/100 mm de Hg en dos o más tomas en 24 hrs.
• A las puérperas a las cuales previo al parto se les haya indicado tratamiento con hipotensores, deben indicarse durante puerperio (también por 7-10 días).
En algunos casos será necesario combinar hipotensores. Según la evolución, estas mujeres pueden ser dadas de alta entre 48 a 72 horas posparto.
Tratamiento de la Crisis Hipertensiva
• En los casos de crisis hipertensiva en el puerperio, el tratamiento de elección será Nifedipino VO (10 mg /1 vez y repetir a los 10-15 minutos de persistir en crisis). Alternativas son: captopril y labetalol.
• Luego de yugulada la crisis se procederá a reajustar el tratamiento hipotensor y reindicar Sul- fato de Magnesio, si presenta síntomas premonitorios de eclampsia (ver tabla n° 3)
• En casos en que ya se esté utilizando como segundo hipotensor el Nifedipino, la alternativa de manejo, es el uso de captopril (12,5 mg/1 vez y repetir a los 10-15 minutos de persistir en crisis).
• Importante reajustar dosis de mantención de hipotensores (ver tabla n° 2)
Importante
Durante el puerperio se deberán buscar dirigidamente los signos y síntomas clínicos premonitorios de Eclampsia y síndrome de HELLP.

PE Severa
Estas puérperas en general cursan las primeras 12-24 hrs del puerperio en una cama de cuidados medios y son trasladadas a la sala cuando ya han sido estabilizadas.
Las indicaciones en la Unidad de Puerperio son:
− Profilaxis de Eclampsia con Sulfato de Magnesio por al menos 24 horas (1-2 gr/hr.)
− Tratamiento hipotensor con uno o más medicamentos dependiendo de la severidad del cuadro. El tratamiento se indica hasta completar alrededor de 10-14 días posparto.
Al igual que en la PE Moderada, también deben buscarse los síntomas premonitorios de Eclampsia
/ HELLP y de ser necesario reinstalar la infusión de Sulfato de Magnesio. En los casos de HELLP de- berán controlarse los parámetros de laboratorio hasta que estos indiquen con su normalización, la resolución del cuadro (pruebas de coagulación, transaminasas, LDH y recuento plaquetario).
Eclampsia
Estas mujeres han presentado una de las complicaciones más graves de la obstetricia. El ideal es tratar de prevenirla, pero esto no es siempre posible.
El tratamiento consiste en:
− Estabilización de la puérpera.
− Prevención de nuevas crisis eclámpticas con la infusión de Sulfato de Magnesio (Dosis de carga 5 gr y luego infusión de 2 gr/hora por 24 horas).
− Soporte, muchas veces, en la unidad de cuidados intensivos (UCI) o unidad de cuidados medios, hasta que la función de los distintos sistemas se recupere.
− Estas mujeres deben ser evaluadas idealmente por neurología y en lo posible se les so- licitará un Scanner (TAC) de cerebro previo al alta, para evaluar posibles complicaciones, como también para descartar posibles causas secundarias del cuadro convulsivo.
• En caso de Eclampsia o Síndrome de HELLP, deben ser manejadas como puérperas de cuidado, que en muchas ocasiones han requerido de su ingreso a UCI, y deben ser tratadas caso a caso. No es posible plantear una norma de cuantos días debe cumplir de puerperio para ser dadas de alta. Como guía básica, se recomienda que en los casos de evolución completamente satis- factoria, la puérpera debiera permanecer al menos durante 5 días en el servicio, para asegurar la estabilidad de las cifras tensionales y la completa ausencia de sintomatología hipertensiva, debe objetivarse la normalización, o la franca tendencia a ella, de los parámetros de laborato- rio (función renal, pruebas hepáticas, recuento plaquetario y otros) y PA estable.
HTACr primaria
El manejo de estas mujeres en el puerperio, en general es sencillo ya que la mayoría de las veces son mujeres con HTACr primaria de poco tiempo de evolución y por lo tanto sin daño de parénquimas (renal, cerebral, vascular, coronario y otros).
Este se basa fundamentalmente en:
• Régimen hiposódico.
• Uso de hipotensores dependiendo de las cifras tensionales en el puerperio (ver tabla n° 2). Normalmente se reinstalan los hipotensores si es que la mujer utilizaba previo al embarazo o se agregan si las cifras tensionales se mantienen iguales o superiores a 140/90 mm de Hg en el puerperio.
• En los casos de HTACr secundario o primaria de difícil manejo, será necesaria la evaluación por especialidad (nefrología) previa al alta de la mujer. Así se dejará contactada para su manejo futuro.
• En el alta de estas mujeres, se recomienda entre 48-72 hrs con PA estables, su manejo poste- rior debe ser evaluado en atención primaria de salud.
HTACr más PE sobreagregada
El manejo es similar al de la PE Severa.
SHE transitorio
• En algunas ocasiones es necesario el uso de hipotensor, pero es inhabitual (ver indicaciones de hipotensores en PEM).
• Es importante la educación y el fomento de medidas preventivas en estas mujeres por el riesgo aumentado de desarrollar HTACr en el futuro. Estas medidas consisten básicamente en incentivar la mantención de un peso corporal adecuado y la restricción de sal. Son medidas sencillas e inocuas y aunque pueden no prevenir totalmente la aparición de HTACr primaria, de todas formas permitirán su mejor manejo.
1.3 Indicaciones al alta
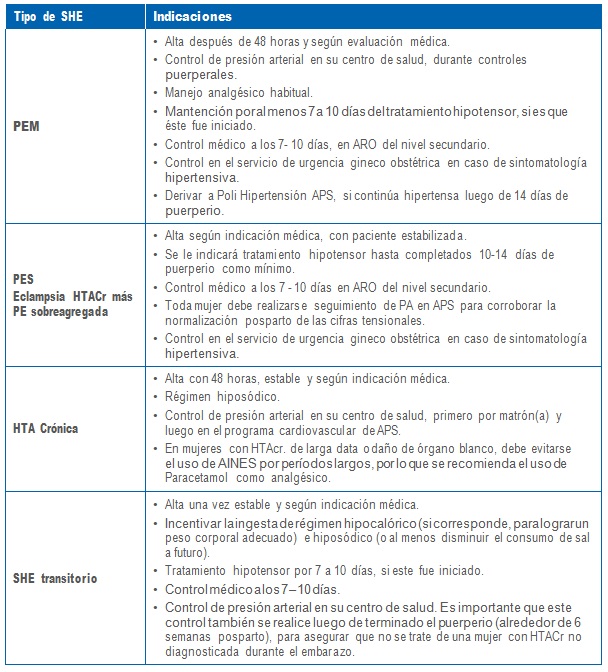
En casos en que no ha sido posible la identificación del tipo de SHE que la mujer presentó, está indi- cado el control de presión arterial y eventualmente la función renal en su centro de salud, por parte del equipo del programa cardiovascular.
1.4 Recomendaciones del uso de Sulfato de Magnesio

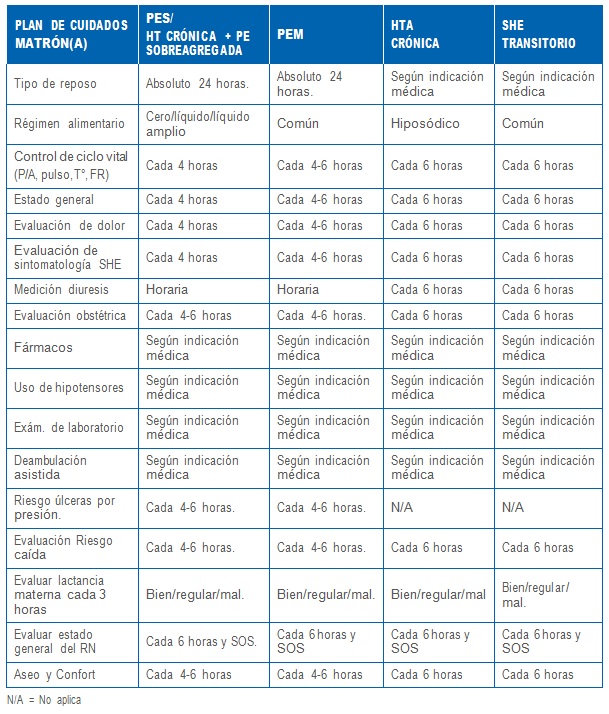
1.5 Plan de cuidados por matrón(a) en mujeres con sindrome hipertensivo del embarazo
Objetivos
1. Entregar a la usuaria una atención integral, de calidad y con enfoque a patología asociada.
2. Prevenir complicaciones maternas derivadas del SHE.
Profesional responsable
• Matrón(a) clínica de la unidad
Actividad de la matrón(a)
Mujer con HTA crónica con y sin tratamiento hipotensor
Mujeres con PEM o PES con más de 24 horas de evolución
• Elaboración y supervisión de plan de atención integral.
• Vigilar cumplimiento de reposo relativo.
• Vigilancia de cumplimiento de régimen común o hiposódico según el caso.
• Control de signos vitales (Tº, FC y PA) cada 6 horas o antes SOS.
• Solicitar evaluación médica diaria y SOS.
• Evaluación de matrón(a) diaria.
• Valorar estado general, condición obstétrica y sintomatología (fotopsia, tinnitus, cefalea, ROT y epigastralgia), cada 6 horas.
• Confección de tarjetero y supervisión de administración de medicamentos.
• Permeabilizar vía venosa si procede.
• Supervisión de cumplimiento de plan de atención.
− Aseo y confort.
− Ducha diaria
− Uso de brazalete de identificación
− Medición de primera diuresis.
− 1º levantada asistida.
− Apoyo en la atención de RN.
− Apoyo de lactancia.
− Avisar en caso de dolor.
− Avisar en caso de PAS ≥180 mmHg y/o PAD ≥110 mmHg.
• Tramitar Interconsultas, órdenes de exámenes, recetas (verificar disponibilidad de medica- mento).
• Toma de exámenes de laboratorio y solicitud de evaluación médica con resultados.
• Valorar albuminuria cualitativa según indicación médica
• Educar sobre autocuidado acorde a su patología.
• Dar indicaciones al alta.
− Reposo relativo.
− Régimen común.
− Aseo genital frecuente y ducha diaria.
− Acudir a urgencia SOS (gineco-obstététrica y/o pediátrica).
− Derivación a policlínico de seguimiento de Alto Riesgo y/u otros especialistas.
− Control en centro de salud.
• Registro en ficha clínica y Agenda Salud de la Mujer.
Paciente con PEM o PEM con Sulfato de Magnesio
• Elaboración y supervisión de plan de atención integral.
• Vigilar cumplimiento de reposo relativo.
• Vigilancia de cumplimiento régimen común o hiposódico, según el caso.
• Control de signos vitales (Tº, FC, FR y PA) y medición de diuresis c/4 hr o SOS.
• Solicitar evaluación médica diaria y SOS.
• Evaluación de matrón(a) diaria.
• Valorar estado general, condición obstétrica.
• Valorar sintomatología hipertensiva cada 4 horas (fotopsia, tinitus, cefalea, ROT y epigastral- gia).
• Confección de tarjetero y supervisión de administración de medicamentos.
• Vigilar cumplimiento de administración de Sulfato de Magnesio por 24 horas.
• Verificar buen funcionamiento de vía venosa (permeabilidad, sitio de punción sin signos de infección y/o flebitis y fecha de instalación).
• Instalar y verificar el buen funcionamiento de la sonda Foley (manejar como circuito cerrado, corroborar fecha de instalación y rotación de sitio de fijación).
• Supervisión de cumplimiento de plan de atención.
− Aseo y confort.
− Uso de brazalete de identificación.
− Medición de primera diuresis.
− Mantener cama con freno, barandas arriba y RN en cuna.
− 1º levantada asistida, según indicación médica.
− Apoyo emocional.
− Apoyo en la atención de RN.
− Apoyo de lactancia.
− Avisar a médico en caso de dolor.
− Cuidados de sonda Foley y vía venosa.
− Avisar a médico en caso de PAS ≥180 mm Hg y/o PAD ≥110 mm Hg.
− Avisar a médico en caso de diuresis menor a 30ml/hr.
• Tramitar Interconsultas, órdenes de exámenes, recetas.
• Toma de exámenes de laboratorio y solicitud de evaluación médica con resultados.
• Preparación y administración de medicamentos endovenosos y manejo de BIC.
• Realización de balance hídrico a las 6 horas de iniciada la infusión de Sulfato de Magnesio y posteriormente según indicación médica.
• Coordinación con otras unidades en caso de traslado de la usuaria y su RN.
• Educar sobre autocuidado acorde a su patología.
• Dar indicaciones al alta.
− Reposo relativo.
− Régimen común.
− Aseo genital frecuente y ducha diaria.
− Acudir a urgencia SOS (maternal y/o pediátrica).
− Derivación a ARO y/u otros especialistas.
− Educación en cumplimiento de tratamiento hipotensor.
− Control en centro de salud.
Puérpera con Crisis Hipertensiva
• Solicitar evaluación médica.
• Elaborar y supervisar cumplimiento plan de atención integral.
• Valorar estado general y sintomatología hipertensiva.
• Permeabilizar vía venosa y toma de exámenes de laboratorio indicados.
• Administrar medicamentos según indicación médica.
• Control de PA hasta yugular crisis.
− Labetalol: cada 30 minutos, según indicación médica.
− Hipotensor vía oral o sublingual: cada 1 hora, según indicación médica.
• Solicitar nueva evaluación médica con resultados de exámenes.
Eclampsia
• Solicitar evaluación médica. PIDA AYUDA
• Dejar a la mujer en una posición segura, para prevenir eventos adversos.
• Permeabilizar vía aérea con cánula Mayo (sin convulsión).
• Durante la convulsión, no introducir objetos a la boca, solo proteger de los golpes.
• Permeabilizar vía venosa y toma de exámenes de laboratorio indicados.
• Administrar medicamentos, según indicación médica.
• Mantener cama con barandas alzadas y freno (aplicable a todas las mujeres).
• Coordinación con otras unidades en caso de traslado de la mujer y su RN.
1.6 Cuidados por matrón(a) en el puerperio según SHE