3.1 Objetivos
• Prevenir endometritis puerperal en mujeres de parto vaginal, fórceps o cesárea.
• Identificar los factores de riesgo.
• Elaborar un plan de manejo.
Responsable.
• De efectuar: médico, matrón(a).
• De supervisar: matrón(a) jefe de turno.
Generalidades
• La fiebre en el puerperio, puede ser expresión de bacteremia y su incidencia en pacientes obs- tétricas es de 7,5 a 8%. La fiebre en el puerperio no necesariamente significa enfermedad. Por ello, existe el concepto de morbilidad febril puerperal: es la fiebre sobre 38º C en 2 tomas separadas por 6 hrs, después del parto. Si ocurriera, se debiera considerar como patológica, investigar su causa y tratarla.
• El riesgo relativo de endometritis en la cesárea es de 12,8 respecto al parto.
• La endometritis post cesárea, es la causa más frecuente de fiebre en el puerperio y puede lle- gar al 56% vs 14% en el parto vaginal.
• En Chile la tasa media nacional de endometritis en el año 2012 para parto vaginal fue de 0,46% y para cesárea en trabajo de parto fue de 0,47%.
• El 4% de las bacteremias se complican con shock séptico cuya mortalidad es 3%.
• El 3% de las cesáreas se asocia a bacteremia, comparado con el 0,1% de los partos vaginales.
• El 15% de la mortalidad materna es de causa infecciosa.
Factores de riesgo
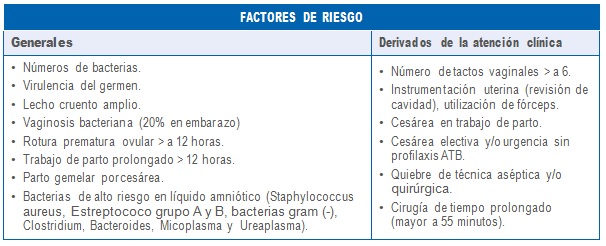
Tipos de endometritis

3.2 Criterios diagnósticos
El diagnóstico es clínico, hemocultivo y muestra de tejido endometrial no son aplicables:
• Fiebre > 38º C axilar.
• Loquios turbios y mal olor.
• Dolor y subinvolución uterina. El dolor es muy inespecífico, sobre todo en cesáreas, donde nor- malmente hay dolor en hemiabdomen inferior. La subinvolución uterina es muy variable de mujer a mujer y también es difícil de evaluar objetivamente
Complicaciones
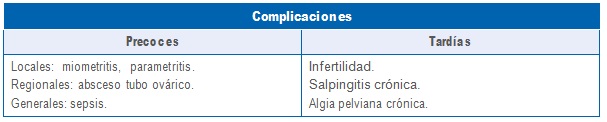
3.3 Medidas de prevención
Medidas comprobadas
• Control prenatal (considerar evaluación ginecológica).
• Diagnóstico y tratamiento de vaginosis previo al parto.
• Reducción de tactos vaginales, evaluar el grado de encajamiento de la cabeza fetal por vía abdominal, previo a decidir el tacto vaginal, aunque exista sensación de pujo.
• ATB profilácticos en cesárea electiva y/o urgencia (cefazolina 1 o 2 grs EV.) en el momento de la anestesia o al iniciar la incisión. No es necesario administrar el antibiótico post ligadura de cordón.
• Lavado de manos antes y después de examinar a cada usuaria, o en su defecto uso de alcohol gel con un lavado de manos tradicional cada 5 aplicaciones de alcohol gel.
• Uso de guantes estériles para examen vaginal.
• Lavado de manos quirúrgico de acuerdo a norma.
• Conservar técnica aséptica y quirúrgica adecuada.
• Disminuir manipulación uterina (revisión instrumental, alumbramiento manual, revisión histe- rorrafia).
• Evitar en la cesárea electiva la permeabilización del cuello con pinzas u otro instrumento, esto no es necesario para una adecuada salida de los loquios. (3)
• Aseo vulvar en parto vaginal y del abdomen en la cesárea, previo a pincelar con el antiséptico.
Medidas inefectivas
• Rasurado pubiano, sólo se debe realizar tricotomía en el área donde irá la incisión.
• Desinfección del ambiente.
• No usar enemas evacuantes, fuera de ser inefectivo licúa las heces y hace más fácil su ascenso por la vagina.
Medidas controversiales
• Aseptización vaginal.
3.4 Tratamiento
• El tratamiento es empírico y debe estar enfocado a una infección polimicrobiana.
• En endometritis leve se puede realizar tratamiento ambulatorio y oral.
• En cuadros severos se aconseja hospitalizar y realizar tratamiento endovenoso.
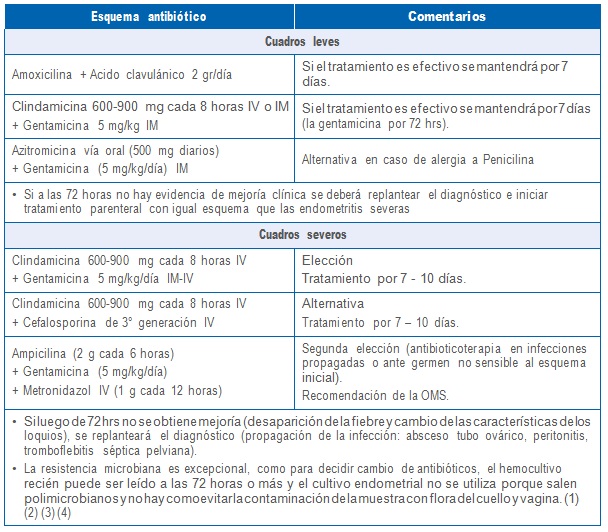
3.5 Plan de cuidados por matrón(a)
Objetivos
a. Entregar a la usuaria una atención integral, de calidad y con enfoque al tratamiento de la endometritis.
b. Prevenir complicaciones maternas.
Personal responsable
• Matrón(a) clínica de la unidad
Actividades de matrón(a)
• Categorizar riesgo dependencia.
• Elaborar y vigilar cumplimiento del plan de manejo integral.
• Vigilar cumplimiento de reposo relativo.
• Vigilancia de cumplimiento régimen común o liviano, según corresponda.
• Control de signos vitales (Tº, FC y PA) cada 6 horas o antes SOS (énfasis en T°).
• Solicitar evaluación médica diaria o antes SOS.
• Evaluación de matrón(a) diaria. Valorar estado general, condición obstétrica (énfasis en canti- dad, olor y color de loquios) y sintomatología.
• Confección de tarjetero y supervisión de administración de medicamentos.
• Permeabilizar vía venosa, si procede.
• Supervisión de cumplimiento de plan de atención.
− Aseo y confort.
− Ducha diaria.
− Uso de brazalete de identificación.
− Medición de primera diuresis.
− 1º levantada asistida.
− Aseo genital frecuente, cambio frecuente de apósito genital.
− Apoyo en la atención de RN.
− Apoyo de lactancia.
− Avisar en caso de dolor.
− Avisar en caso de T° ≥ 38° C.
− Cuidados de vía venosa, si procede.
− Observar loquios y estado general.
• Tramitar Interconsultas, órdenes de exámenes y recetas.
• Preparación física de la paciente en caso de exámenes (ecografías, TAC, etc).
• Toma de exámenes de laboratorio.
• Verificar buen funcionamiento de vía venosa (permeabilidad, sitio de punción sin signos de infección y/o flebitis y fecha de instalación).
• Registrar plan de atención en ficha clínica.
• Coordinación con otras unidades en caso de traslado de la puérpera y su RN.
• Educar sobre autocuidado acorde a su patología.
• Dar indicaciones al alta.
− Reposo relativo.
− Régimen común.
− Aseo genital según necesidad y ducha diaria.
− Control en APS.
− Acudir a urgencia SOS.
− Educación sobre la importancia del tratamiento antibiótico.
− Registrar en ficha clínica.

