Ecosistema vulvovaginal y leucorreas
26/10/2016
Temas a tratar:
- Ecosistema vulvovaginal normal
- Concepto, diagnóstico, factores de riesgo y manejo de vaginosis bacteriana, tricomoniasis y candidiasis genital
- Generalidades del diagnóstico y manejo de herpes genital, gonorrea, sífilis, condilomas, Mycoplasma, Ureaplasma y Chlamydia
- Indicaciones de notificación obligatoria en ETS
- Nivel: ++
ECOSISTEMA VULVOVAGINAL
Los lactobacilos son las bacterias predominantes en la vagina, y son quienes regulan la flora vaginal normal. La mujer favorece la colonización de su vagina por Lactobacillus spp, mediante la acción de los estrógenos al estimular a las células epiteliales vaginales a secretar glicógeno, que al ser degradado a glucosa actúa como sustrato para estas bacterias. Los lactobacilos a su vez fabrican ácido láctico que mantiene el pH vaginal entre 3,8 a 4,5 e inhiben la adherencia de otras bacterias.
En forma genérica, las infecciones cérvico-vaginales se pueden definir como una alteración de la ecología microbiológica de la vagina que habitualmente resulta en alguno(s) de los siguientes:
- Leucorrea (flujo vaginal)
- Mal olor
- Ardor
- Prurito
- Dolor
Las infecciones vaginales son más frecuentes durante el priodo perimenstrual.
INFECCIONES NO ITS
Vaginosis bacteriana
Tiene el nombre de vaginosis (y no vaginitis) porque los síntomas, cuando hay, responden más a un sobrecrecimiento bacteriano en la cavidad que a un proceso inflamatorio de la vagina.
Se produce por un desbalance en la flora vaginal, con reducción del número de lactobacilos en relación al aumento de Gardnerella vaginalis y otras bacterias como Bacteroides spp, Prevotella spp, Peptostreptococcus spp, Mobiluncus spp y Mycoplasma hominis que terminan por alcalinizar el pH vaginal.
La Vaginosis Bacteriana (VB) se manifiesta por flujo genital abundante, fino blancogrisáceo y de mal olor, sin grumos ni burbujas, casi sin inflamación, por lo que veces la paciente no lo percibe como un problema, pudiendo ser incluso asintomático.
Además del flujo, la VB se asocia a un aumento de las infecciones postparto (Endometritis post cesárea, parto vaginal o aborto; infección de la herida operatoria), aumento de infecciones post histerectomía, PIP, PP, Corioamnionitis, aumento del riesgo de aborto espontáneo, menor probabilidad de éxito en fertilizaciones in vitro.
El principal riesgo durante el embarazo es el parto prematuro (x 2 a 3), que se debería a las muciniasas producidas por estas bacterias, que degrada el moco cervical, además de que producen colagenasas y facilitan la adherencia, multiplicación y multiplicación bacteriana.
Sin embargo, estas complicaciones se concentran en mujeres que además tienen otros FR, como lo son:
- PP previo
- Historia de abortos en el segundo trimestre
- Historia de ITU o bacteriuria asintomática.
- 3 o más episodios repetidos de infección cervicovaginal
- DM gestacional o pregestacional.
A su vez, son factores de riesgo para desarrollar una VB el tener más de una pareja sexual o cambiarla en últimos 30 días, tener pareja sexual femenina, uso de duchas vaginales y estresores sociales.
El diagnóstico se realiza de dos maneras
- Diagnóstico Clínico: Mediante los criterios de Amsel, se necesitan por lo menos 2:

El pH vaginal se mide tocando con una torula de algodón el punto medio entre el cérvix y el introito y luego pasándolo por el papel pH, sin sangre o semen que pueden alcalinizarlo.
- Diagnóstico microbiológico
Se utiliza el test de Nugent, que consiste en realizar un gram y ver la relación entre 3 “fenotipos” (los Lactobacilos son bacilos G(+) grandes) y se asigna un puntaje de 0 a 12, donde 3 o menos es normal y más de 7 es diagnóstico.
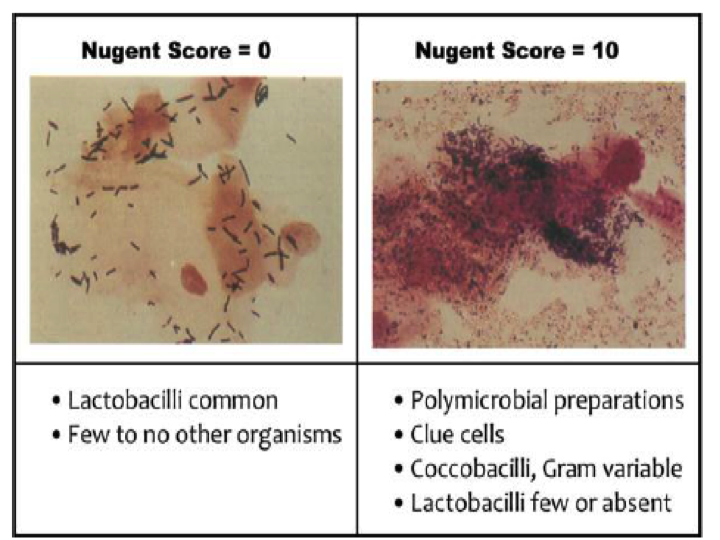
El tratamiento se realiza con Metronidazol o Clindamicina, para matar los anaerobios.
- Metronidazol
- 500mg VO cada 12 horas por 7 días
- 500mg en óvulos vaginales cada 24 horas por 5 a 7 días
- 2gr VO por una vez (50% fracaso)
- Clindamicina
- Crema vaginal al 2% por 7 días.
En embarazadas, se recomienda screening a todas las mujeres con antecedente de parto prematuro espontáneo y en caso de ser positivo se da tratamiento VO con:
- Metronidazol 500mg cada 12 horas por 7 días
- Clindamicina 300mg cada 8 horas por 7 días (se prefiere durante el 1er trimestre)
En mujeres con VB sintomática pero sin factores de riesgo de parto prematuro, el tratamiento será vía vaginal.
En ningún caso requiere el tratamiento de la pareja.
Vaginitis aeróbica
Cultivo positivo para cocos g+, bacilos g- o bacilos g+ gruesos, todos aeróbicos, y más de 10 PMN por campo de 400x, en escasa cantidad de Lactobacillus spp.
De estas bacterias la que nos importa es el Streptococcus agalactiae (SBH grupo B).
El S. agalactiae es un coco g+ que coloniza frecuentemente (20% de las embarazadas de 35semanas) el tubo digestivo distal y la vagina, sin producir síntomas, sin embargo, la colonización de la vagina durante el parto se asocia a infección grave neonatal, con una letalidad de 5 a 15%, de los que sobreviven el 20% queda con secuelas neurológicas. Además se asocia a bacteriuria asintomática, infección intrauterina, parto prematuro, muerte perinatal, aborto del segundo trimestre e infecciones puerperales.
El diagnóstico se realiza, en los centros que disponen de cultivo, mediante un cultivo selectivo (cultivo de Todd-Hewitt) de una muestra tomada del tercio inferior de la vagina y la región ano-perineal (no necesita usar espéculo), que según las normas del MINSAL debe realizarse a todas las embarazadas entre las 35-37 semanas de gestación.
Donde no se disponga de cultivo, la indicación de tratamiento estará dada por los factores de riesgo. A su vez, quienes tengan los factores de riesgo, deben hacerse 3 cultivos, uno a las 15 semanas (evitar aborto), otro a las 28 semanas (evitar pp) y el de las 35-37.


La aplicación de profilaxis antibiótica intraparto disminuye en un 40 a 80%la probabilidad de que el RN desarrolle la enfermedad. Se aplica sólo durante el parto. La cesárea no reduce el riesgo de infección neonatal.
Vulvovaginitis micótica
La infección por hongos es bastante frecuente, la Candida albicans coloniza al 30% de las emabarazadas y produce infección sintomática en un 10 a 15%. Se desconoce el origen de la infección, puede ser por sobrecrecimiento (ej con el uso de corticoides o antibióticos)o por una gran inoculación (similar a ITS). En el 95% es por C. albicans , de las no albicans, destaca C. glabrata y C tropicalis.
Clínicamente se manifiesta por flujo genital espeso, color blanco como leche cortada y sin mal olor, con mucho prurito y eritema. Un 25% puede tener fisuras en genitales externos.
Son factores de riesgo para contraer vulvovaginitis micótica
- Embarazo
- Fase lútea
- Nuliparidad
- Espermicidas
- Diabetes.
- Entre 15 y 19 años
- Tratamiento con ATB de amplio espectro
- Corticoides e inmunosupresión.
La infección por cándida no se asocia a complicaciones obstétricas. El tratamiento es por la sintomatología que produce.
Si el cuadro es persistente o recurrente buscar causas subyacentes.


INFECCIONES DE TRANSMISIÓN SEXUAL
Tricomoniasis
Es una ITS producida por el protozoo Trichomonas vaginalis, que puede colonizar a hombres y a mujeres. Se dice que afecta de forma asintomática a un 10% de las embarazadas.
En la mujer produce un cuadro inflamatorio característico, con flujo vaginal verdoso, con burbujas y olor característico, asociado a ardor, prurito y disuria.
El diagnóstico es clinco, con la presencia de
- Leucorrea purulenta, verdosa o cremosa
- Ardor, dolor vaginal, prurito y disuria
- Eritema vaginal y del cérvix
- Observación de T. vaginalis al fresco o Pap.
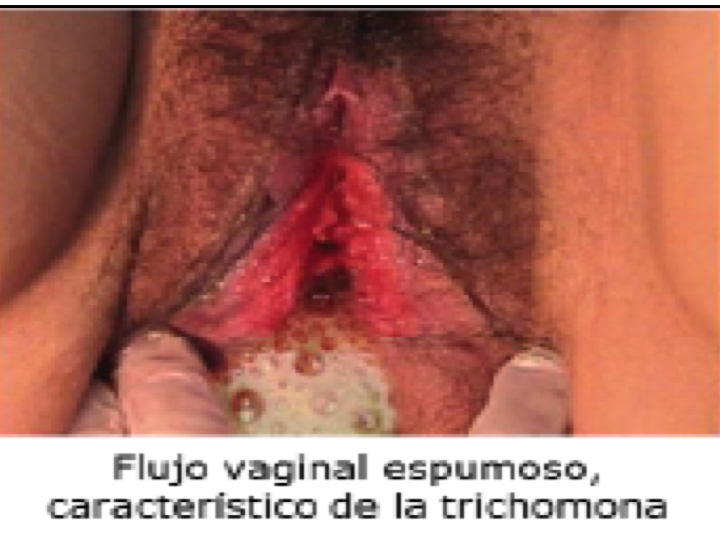
En embarazadas, se relaciona a parto prematuro y bajo peso al nacer. También se asocia a infección por C. trachomatis.
El tratamiento de elección es con Metronidazol (2gr VO x 1 vez o 250mg c/12hr x 7d) o con Tinidazol (2gr x 1 dosis) se recomienda tratamiento a la pareja y abstinencia sexual durante el tratamiento. El tratamiento de la TV no reduce el riesgo de parto prematuro, pudiendo incluso incrementar su incidencia.
Cervicitis
Se manifiesta por flujo purulento oligosintomático desde el OCI, es una ITS producida por Neisseria Gonorrheae y/o Chlamydia trachomatis, ambos patógenos de Notificación Obligatoria
- Gonococo
El gonococo (N. gonorrheae) es un diplococogramnegativo que se transmite vía sexual, con una elevada tasa de contagio, infectando primariamente en tracto genitourinario de hombres y mujeres. En la mujer se localiza en el canal cervical donde, las más de las veces, vive sin generar síntomas.
En sólo un 20% de los casos produce un cuadro clínico, con cervicitis mucopurulenta y/o uretritis.
El diagnostico se plantea con estos criterios clínicos y en el caso de ser necesaria la confirmación microbiológica se puede hacer un cultivo de Thayer Martin.

La tinción de Gram con diplococos G(-) intracelulares, de gran utilidad en los hombres, en las mujeres tiene una sensibilidad de sólo el 60%.
La infección por gonococo puede complicarse localmente con PIP e infertilidad, además de gonococia diseminada, artritis gonocócica, perihepatitis, etc..
En la embarazada, aumenta el riesgo de parto prematuro y RPM, además puede transmitirse al RN donde produce oftalmopatía con riesgo de ceguera.
El tratamiento es Ceftriaxona 250mg IM z 1 vez, y se da asociado al de chlamydia, Azitromicina 1gr VO x 1 vez + tratamiento a la pareja.
II. Chlamydia trachomatis
Es una bacteria intracelular que se transmite vía sexual y frecuentemente produce infecciones asintomáticas, sobretodo en la mujer.
Clínicamente, se puede manifestar por infección del tracto genital bajo (cervicitis mucopurulenta), PIP, infertilidad. En la embarazada produce aborto retenido y parto prematuro, mientras que en el RN de madre colonizada puede producir conjuntivitis de inclusión y neumonía neonatal.
El diagnóstico se puede hacer por IFD, ELISA, Cultivo (McCoy) o PCR.
El tratamiento de elección es Azitromicina 1gr VO x1vez, que se da en conjunto al tratamiento para gonococo, Ceftriaxona 250mg IM x 1vez.+ tratamiento a la pareja.
Mycoplasma y Ureaplasma
Mycoplasmas: M. hominis, M. genitalium Ureaplasmas: U. urealyticum, U. parvum
Son bacterias realmente muy pequeñas, se rompen con la tinción de gram y son resistentes a los beta lactámicos.
Se adquieren al inicio de la actividad sexual, luego pasan a integrar parte de la microbiota comensal siendo patógenos oportunistas. M hominis está en el 60% de las mujeres con VB y en el 10 a 15% de las normales, mientras que la colonización por ureaplasmas varía entre el 40 y el 80%.
El diagnóstico se hace habitualmente mediante cultivo (difícil, requiere transporte y medios especiales) o mediante PCR, en el caso de M. genitalium debe ser por PCR.
El único que produce cervicitis mucopurulenta es M genitalium, y no se relaciona con parto prematuro.
El resto si aumentan los partos prematuros, y la infección intramniótica por ureaplasma se relaciona con enfermedad crónica pulmonar en prematuros menores de 1,5Kg.
El tratamiento para el Ureaplasma es con Eritromicina 500mg VO c/6horas x 7 días, y para M. hominis Clindamicina 300mg c/6 hr x 7 días.
No se recomienda el tamizaje universal, y el tratamiento no reduce el riesgo de parto prematuro.
Sífilis
Es una enfermedad sistémica (de notificación obligatoria) causada por Treponema pallidum. Se transmite por vía sexual y en un porcentaje importante se cronifica. Se distinguen las siguientes etapas de la enfermedad
- Sífilis primaria: corresponde a la primoinfección, se manifiesta por el chancro duro, úlcera indurada e indolora, de fondo limpio, que suele acompañarse de una linfadenopatía regional
- Sífilis secundaria: son “brotes de la enfermedad, que puede afectar a múltiples sistemas siendo los más característicos la piel y la mucosa genital, donde se suele expresar como condiloma plano
- Sífilis latente: periodo sin síntomas de la enfermedad, se clasifica según su duración en
- Latente precoz: duarnte el primer año desde la primoinfección
- Latente tardía: después del primer año
- Sífilis terciaria: se da sólo en algunas pacientes y puede ser muchos años después de la primoinfección, sus manifestiones clásicas son las gomas sifilíticas, que se deben más a fenómenos inmunológicos que a la acción del treponema propiamente tal.
- Neurosífilis: afección del SNC, puede darse en cualquier etapa de la enfermedad.
La primera aproximación diagnóstica se realiza con el VDRL, prueba no treponémica, muy sensible pero poco específica. Frente a un VDRL positivo se debe entregar tratamiento y confirmar el diagnóstico mediante una prueba treponémica en centros de referencia.
En embarazadas se realiza de rutina el VDRL a todas las embarazadas al ingreso, a las 24 semanas y entre las 32 y 34 semanas.
El tratamiento es con Penicilina Benzatina 2.400.000 UI IM
- <1 año: 1 vez por semana, por 2 semanas
- >1 año: 1 vez por semana, por 3 semanas
Herpes genital
Se transmite por contacto sexual, los agentes son VHS 2 (85%) y el VHS 1(15%), ambos pueden estar en el aparato genital, tiene un periodo de incubación de 2 a 7 días.
Generalmente la primoinfección da un cuadro florido, donde además de existir las vasículas en racimo características, hay reperución sistémica y las lesiones son extensas. Las recurrencias por otra parte suelen más localizadas y pueden ser asintomáticas. El periodo de estado suele durar 10 a 14 días.
El tratamiento se realiza con Aciclovir o Valaciclovir
- Primoinfección:
- Aciclovir 400mg cada 8 horas por 7 días
- Valaciclovir 1 gr cada 12 horas por 7 días
- Recurrencias
- Aciclovir 400mg cada 8 horas por 5 días
- Valcaciclovir 500mg cada 12 horas por 5 días
En embarazadas, si la primoinfeccion ocurre durante las 6 semanas previas al aprto hay un 30 a 50% de riesgo de infección neonatal, con una mortalidad del 50%. En estos casos, y en las recurrencias, se recomienda el tratamiento con Aciclovir.
El riesgo de contagio al RN disminuye al completar la seroconversión, también con la cesárea electiva, aunque no desaparece
Condilomas
Es una ETS, con potencial oncogénico. Hay mas de 150 serotipos, 37 afectan genitales y 20 tienen potencial maligno.
Si hay cáncer de cuello uterino, cerca del 98% son por VPH, en la vulva es diferente, se aisla en el 40% de los CA
El 6 y 11 son responsables del 77% de los condilomas acuminados. El 16 y 18 son mas carcinogénicos.
Aunque la mayoría de las infecciones por VPH son subclínicas, cuando se manifiestan clínicamente aparecen papulas rosadas en la mucosa genital que crecen con proyecciones filiformes que da un aspecto verrucoso. La lesión característica en histopatología es el coilocito
El diagnóstico es clínico y el tratamiento puede ser administrado por el paciente o por un profesional
- Por el paciente:
- Podofilotoxina 0.5%, 2 veces al dia por 3 días y descanzar 4. Hasta 4 ciclos. No se acepta su uso en embarazadas
- Imiquimod al 5%: inmunoestimulador local, se aplica noche por medio hasta por 16 semanas. No se puede usar en embarazadas.
- Por el profesional
- Excisión quirúrgica es lo ideal.
- Otros: Podofinilo (no en embarazadas), Ác triclorocético, crioterapia
- En embarazadas se recomienda la crioterapia con nitrógeno líquido. La presencia de condilomas no debería ser contraindicación para parto vaginal salvo que obstruyan el canal.
