56. Patología Benigna y Maligna Uterina
25/10/2016
Puntos a Evaluar
- Diagnóstico diferencial de Mioma y Sarcoma uterino
- Miomas Uterinos
- Definición
- Fisiopatología
- Factores de riesgo
- Anatomía patológica
- Clasificación topográfica
- Diagnóstico clínico y ecográfico
- Manejo (conservador, médico o radical)
- Adenomiosis
- Definición
- Fisiopatología
- Diagnóstico clínico y ecográfico
- Manejo
- Nivel: ++
Miomas Uterinos
Definición
Los leiomiomas uterinos (miomas, fibromas) representan proliferación local de células musculares lisas, rodeadas de una “pseudocápsula” de fibras musculares lisas comprimidas,
Son extremadamente frecuentes (tumor ginecológico mas prevalente), demostrando manifestaciones clínicas en más de un 25% de las mujeres, incluso hay estudios que afirman que se encontraría presente en un 80% de todas las mujeres, de forma predominantemente asintomática. Son la principal causa de cirugía mayor ginecológica.
Factores de Riesgo

Estos factores de riesgo son resumibles en un mayor nivel de estrógenos circulantes. En cuanto a la genética lo más estudiado es la raza, y sería la raza negra, la que con mayor frecuencia presenta leiomiomas, siendo estos de mayor tamaño y aparición precoz.
Un factor confundente es que hay algunas mujeres que desarrollan múltiples miomas de pequeño tamaño, que no siempre dan síntomas y son más difíciles de identificar, en contraposición a otras, que desarrollan menos pero de gran tamaño y son quienes son diagnosticadas con mayor facilidad.
Se han estudiado diversos factores ambientales sin embargo no hay estudios de buena calidad que señalen alguna causa con seguridad.
Anatomía Patológica
- Macroscópicamente: es un tumor blanco nacarado y firme, de aspecto arremolinado, con un claro plano de disección, reconociéndose fácilmente del miometrio sano. puede ser único o múltiple.
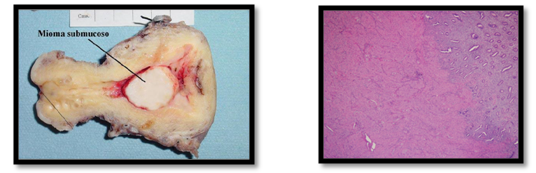
Microscópicamente: hay manojos de células musculares.
Aunque raras, los miomas pueden sufrir alteraciones degenerativas, como degeneración hialina, necrobiosis, atrofia, degeneración roja y grasa y calcifiacion (postnecrosis)
Clasificación Topográfica
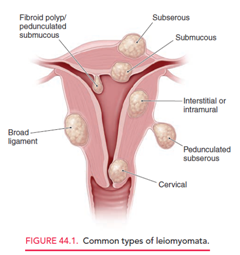
- Subseroso 10 -15%
- Submucoso 15 – 25%
- Intramural 60 – 70%
- Cervical 8%
- Pediculado
- Parásito (pediculado con irrigación de un tejido cercano)
- Intraligamentoso (en el ligamento ancho, “retroperitoneal”).
Originalmente todos son intramurales (por eso son los más frecuentes), y la mayoría permanece así pero algunos pueden protruir hacia adentro o afuera, incluso peduncularse.
Fisiopatología
Se considera que son tumores benignos sensibles a hormonas, que proliferan en respuesta a la acción de estrógenos. Los miomas crecen rápidamente con niveles altos de estrógenos y tienden a involucionar durante la menopausia.
Sin embargo, se desconoce con exactitud la fisiopatología de este cuadro, y se estima que deleciones o traslocaciones cromosómicas y factores de crecimiento como EGF o PGF pudieran tener un rol en la patogénesis.
Algunos estudios sugieren que cada leiomioma proviene de una única célula muscular lisa, que tendría origen en el musculo liso vascular en la mayoría de los casos.
El sangrado es el síntoma más frecuente, se ha descrito clásicamente para los miomas submucosos y podría deberse a:
- Alteración de la contracción normal del miometrio en las pequeñas arterias que irrigan el endometrio subyacente.
- Incapacidad del endometrio adyacente al mioma de responder adecuadamente a estímulos hormonales
- Necrosis por presión del endometrio en relación a un mioma, que expone superficie vascular.
- Los intramurales podrían contribuir al alterar la anatomía normal de la cavidad uterina.
El leiomiosarcoma, por otra parte, es una neoplasia maligna derivada del musculo liso que no corresponde a una “malignización” del liomioma, sino a una neoplasia independiente, que debe ser sospechada en mujeres postmenopáusicas (sin estimulo estrogénico).
Diagnóstico
Diagnóstico Clínico
La principal manifestación corresponde a un aumento en el sangrado menstrual, tanto en duración como en cantidad, que puede acompañarse de coágulos y que pudiera llevar incluso a la anemia ferropriva. NO dan metrorragia, que en general se asocia a patología endometrial. (Estudiar endometrio previo a histerectomía si tiene menometrorragia) Puede acompañarse también de dismenorrea secundaria, dispareunia, y/o sensación de “llenado” o “masa” pélvica, además, se ha asociado a parto prematuro y distocias de posición durante el embarazo, y, con menos fuerza, a infertilidad y aborto espontáneo.
Al examen físico, clásicamente se palparía una gran masa pélvica (>4cm son palpables) en la línea media, que se mueve con el útero e irregular, de consistencia dura o “solida”, que usualmente se objetiva en “semanas de gestación” (como si fuera un embarazo), en este sentido, en leiomiomas de gran tamaño no son raros los síntomas compresivos, como poliaquiuria, urgencia y micción dificultosa, siendo la compresión del uréter y/o hidroureteronefrosis una complicación de temer.
Muy ocasionalmente, puede haber necrosis central de un mioma, o un leiomioma subseroso pedunculado puede torcerse dando un cuadro de dolor pélvico agudo, en el otro extremo, un mioma pedunculado submucoso que prolapsa a través del cérvix puede generar la sensación de “calambres” tipo pujo.
La asociación de dismenorrea e hipermenorrea es característica de la adenomiosis y debe ser esta la primera opción diagnóstica a descartar.
Diagnóstico Ecográfico
Si bien el diagnóstico es clínico, el ultrasonido permite confirmar el diagnóstico, al ver miomas bien definidos, con sombra acústicas entre miometrio normal. En algunos casos puede haber un componente quístico cuando los miomas se encuentran en degeneración.
Otras imágenes como TAC/RM no están indicadas, salvo que los miomas sean tan grandes que escapen del área de visible por ecografía.
El examen clínico es igual o mejor que las imágenes para la detección de miomas.
Diagnóstico Diferencial
Los leiomiomas son tumores benignos que NO malignizan, sin embargo, se describe que entre un 0,1 a 0,5% de los tumores inicialmente diagnosticados como miomas, terminan por ser sarcomas.
El sarcoma, aunque infrecuente, debe ser sospechado ante cualquier tumor uterino de crecimiento acelerado y/o en mujeres fuera de la ventana estrogénica (premenárquicas y postmenopausicas).
La histeroscopía y biopsia endometrial no están indicadas de entrada, salvo que se sospeche patología endometrial y deba ser descartada. El sangrado irregular, anormal y sin patrón reconocible (metrorragia) es orientador de patología endometrial.
Manejo
La mayoría de los miomas no necesitaran tratamiento, siempre y cuando sean pequeños (<5cm), el sangrado sea tolerable y no perjudique la higiene, calidad de vida o hemograma de la paciente. Deben controlarse periódicamente para evaluar su crecimiento.
El tratamiento definitivo para las mujeres con leiomiomatosis sintomática es la histerectomía, sin embargo, actualmente se dispone de algunos tratamientos alternativos.
Tratamiento farmacológico
- AINEs: ofrece un tratamiento sintomático al disminuir el dolor y el sangrado, se indican 1 a 2 días previos a la menstruación y se continúan por 5 días
- Ácido Mefenámico 500mg cada 8 horas por 5 días
- Anticonceptivos Hormonales: idealmente con mayor efecto progestágeno, disminuyen el sangrado al atrofiar el endometrio. Son especialmente útiles en pacientes con miomas submucosos, y el tratamiento puede prolongarse hasta la menopausia.
- Hipogonadismo Reversible: se realiza mediante fármacos con la capacidad de disminuir la secreción u oponerse a los efectos de los estrógenos y/o progesterona, con el fin del reducir el tamaño de estos tumores previo a la cirugía, especialmente indicado en pacientes anémicas o con miomas de gran tamaño. Se indican durante los 3 meses previos a la cirugía con lo que se logra una reducción entre un 30 y 60% del tamaño. Su efecto es transitorio, tienen alto costo y muchas veces efectos secundarios.
- Fármacos Hipoestrogénicos: Depo-provera, Lupron y Synarel
- Producen un estado “pseudomenopáusico” al reducir la producción endógena de estrógenos
- Fármacos Anti-Progestágenos: Mifepristona (RU-486)
- sirven para el tratamiento sintomático además de disminuir el tamaño de los miomas, presuntamente al inhibir la reactividad de los receptores de progesterona.
- Análogos de GnRh: Leuprorelina y Triporelina
- al administrarlos exógenamente se alcanzan niveles constantes de GnRh (lo fisiológico es pulsátil), con lo que se logra inhibir el eje, generando un estado de hipogonadismo, hipogonadotrófico transitorio, que a corto plazo tiene los efectos descritos, pero si se mantiene en el tiempo produce todos los efectos adversos de la menopausia. Algunos médicos los administran junto a TRH de bajas dosis para prevenir los efectos secundarios. Son nuevos y prometedores.
Tratamiento Quirúrgico
Al indicar la cirugía se deben considerar:
- Deseo de la Paciente
- Edad y deseo de fertilidad a futuro
- Complicaciones
- Gran pérdida de sangre
- Formación de adherencias
- Aumento tiempo de recuperación
- Puede alterar la capacidad reproductiva de la paciente

- Histerectomía
Como ya fue mencionado es el único tratamiento definitivo y se reserva para cuando no se desea paridad a futuro, en recidivas post miomectomía y en casos en que la paciente la prefiera y/o la miomectomía esté indicada (múltiples miomas sintomáticos).
La histerectomía puede ser total o sub total (reserva el cérvix, se deben seguir haciendo PAP), y se puede realizar por laparotomía, laparoscopía o vía transvaginal.
La leiomiomatosis es la primera causa (60%) de histerectomías a nivel mundial.
- Miomectomía
Consiste en extraer solamente el mioma, preservando el resto del útero. En globo tiene un 20 a 30% de recidivas (pueden quedar miomas pequeños que crezcan posteriormente), siendo menor (15%) si la mujer se embaraza posteriormente. No se aconseja en pacientes con múltiples miomas por la dificultad técnica que conlleva y el alto riesgo de sangrado.
- Procedimientos mínimamente invasivos: permiten extraer o necrosar miomas sintomáticos, con menor riesgo de las complicaciones ya mencionadas
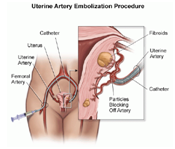
- Embolización: debido a que los miomas no tienen su irrigación propia, se emboliza la arteria uterina con pellets de alcohol poli vinílico, esta arteria se alcanza a través de la arteria femoral. Con esta disminución violenta de la irrigación se consigue una reducción del 80% del tumor y una disminución significativa de la sintomatología en un 79 – 92% de las pacientes. La eficacia al largo plazo no ha sido probada y NO se recomienda en pacientes que deseen preservar su fertilidad.
Cirugía endoscópica: se puede hacer vía laparoscópica (subserosos) o histeroscópica (submucosos). Es un procedimiento ambulatorio que reduce el tiempo de recuperación y la pérdida de sangre a la mitad, pero solo se pueden extirpar miomas fácilmente visibles y tampoco se recomienda para mujeres que deseen fertilidad, porque es difícil de reparar el miometrio por esta vía. No hay estudios a largo plazo
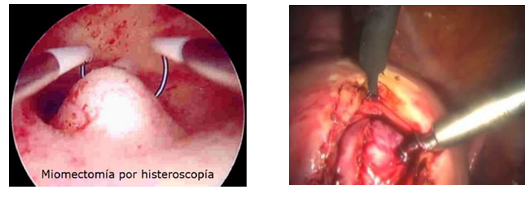
- Miomectomía Abierta: permite al cirujano palpar el útero y encontrar así miomas intramurales y/o otros más pequeños, con el advenimiento de la cirugía láser se ha logrado disminuir el sangrado y las demás complicaciones, deja una cicatriz uterina.
Miomas y Embarazo
Cuando una mujer portadora de miomas se embaraza, tiene 1/3 de posibilidades de que el mioma crezca, otro 1/3 de que disminuya y el último 1/3 de que no cambie. Puede ocurrir, que el crecimiento acelerado inducido por los estrógenos termine en necrosis central de este, por irrigación insuficiente, en lo que se denomina “degeneración roja” y que clínicamente se manifiesta por dolor abdominal agudo.
Durante el embarazo, los miomas pueden provocar distocias de posición al deformar la cavidad, o pueden actuar como tumor previo si están en una ubicación más próxima al OCI que la presentación. Además se ha asociado a abortos tardíos, DPPNI, parto prematuro, inercia uterina durante el puerperio y dolor agudo por necrosis durante el postparto inmediato.
Producirían infertilidad al alterar el endometrio, dificultando la implantación, deformar la cavidad uterina, que además se encuentra con sangre y coágulos e incluso, obstruir el ostium tubario.
Si bien es una práctica frecuente resecar los miomas con el fin de aumentar las probabilidades de éxito reproductivo en una pareja que consulta por infertilidad, no hay evidencia de cuál es el real impacto de los leiomiomas sobre la fertilidad de una pareja.
Adenomiosis
Definición
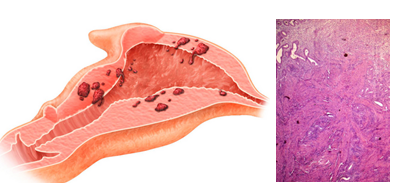
Es la presencia de tejido endometrial (glándulas y estroma) en el espesor del miometrio (más allá de 2,5mm). Puede ser difusa (microscópica) o nodular, formando adenomiomas (sin pseudocápsula).
Macroscópicamente se se aprecian islotes ligeramente deprimidos, de color rosado amarillendo o pardo, en un miometrio aparentemente hispertrófico. Frecuentemente en pared posterior y/o cuernos. La union endomiometrial es irrregular y no tiene capa muscular de la mucosa.
Es una condición muy frecuente, afecta principalmente a mujeres entre la 4ta y 5ta décadas de vida. Se estima que afecta entre el 15 a 20% de las pacientes en edad fértil, y se ha encontrado hasta en el 65% de los úteros histerectomizados. Se asocia en un 80% a miomas uterinos
Fisiopatología
La invasión del músculo por parte del endometrio se debería a la disrupción miometrial producida por los embarazos, partos y legrados.
El mecanismo mediante el cual produce sangrado no esta claro pero pudiera ser el aumento de la superficie endometrial (al aumentar el tamaño ueterino) y el compromiso de la función contráctil del miometrio
Diagnóstico
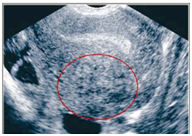
Aunque puede ser asintomática, 2/3 de las pacientes presentan síntomas, que suelen ser hipermenorrea, menometrorragia y dismenorrea progresivas.
No se asocia a problemas reproductivos.
Al examen se aprecia un útero grande, blando y congestivo, de consistencia firme, similar a un leiomioma en el caso de un adenomioma. Puede ser sensible, especialmente durante la menstruación.
La ecografía transvaginal sería un muy buen método de aproximación diagnóstica con una sensibilidad del 80% y una especificidad del 74%, siendo útil en el diagnóstico diferencial con miomas. La adenomiosis afecta principalmente el miometrio posterior, sin límite
Sin embargo el diagnóstico definitivo se hará mediante el estudio histológico del útero una vez histerectomizado, aunque las biopsias obtenidas mediante técnicas endoscópicas han mostrado buenos resultados últimamente.
Manejo
En mujeres con fertilidad cumplida el tratamiento de elección es la histerectomía, preservando los anexos.
Cuando esta no pueda ser llevada a cabo puede realizarse una miometrectomía, sin embargo es una técnica quirúrgica compleja, u otras técnicas como ablación o embolización del miometrio afectado, etc..
Además se puede intentartratamiento médico (sintomático) con AINES, ACO o análogos de GnRH, que disminuye los síntomas de forma transitorio y tiene los problemas detallados mas arriba.
El uso del DIU con Levonogestrel ha dado buenos resultados, este actuaria mediante su efecto progestágeno sobre el endometrio ectópico y eutópico, atrofiándolo y disminuyendo así el sangrado.
Sarcomas Uterinos
Son tumores malignos que derivan del estroma uterino, son solo un 1% de los cánceres ginecológicos y <7% de los cánceres que se originan en el útero, sin embargo, la mayoría tiene un componente agresivo.
- Leiomiosarcoma: es el más frecuente de este grupo, se manifiesta con metrorragia, masa palpable y dolor en el hipogastrio, tiene diseminación dirécta y hematógena, con mal pronsóstico. El tratamiento de elección es la histerectomía total con anexetomía bilateral
- Carcinosarcoma: tiene componente epitelial y estromal es muy agresivo
- Adenosarcoma: además del componente estromal maligno, posee compnente glandular benigno. Es menos agresivo que los otros
- Sarcoma del estroma endometrial: pueden ser de alto o bajo grado, lo que definirá su agresividad.
Fuentes
- Obstetricia y Ginecología, Beckmann, 2008
- Manual Ginecología y Obstetricia, PUC, 2014
- Clase “patología del Cuerpo Uterino” del Dr. Eduardo Baeriswyl, HBLT (sede SUR), 2015
- “Patología Benigna del Útero”, David Calfucura, 2014 (Adenomiosis)
- Adenomiosis, una afecccion uterina frecuente, JL Gallo et al, Hospital virgen de las nieves, Granada, España, 2005.
Tomás Pérez-Luco A.
