Nivel de manejo del médico general: Diagnóstico específico, Tratamiento inicial y Seguimiento según patología
Deficición
La dermatología pediátrica es una rama importante en la dermatología y es prácticamente imposible reducirla a un solo capítulo, pero se han seleccionado las patologías más frecuentes de ver en atención primaria y otras que deben ser reconocidas y rápidamente derivadas. Además, se incluyen las alteraciones de la pigmentación y patología vascular.
La piel del niño es distinta a la del adulto, cambia en las distintas edades por lo que las dermatosis que se pueden ver en la edad pediatrica son diferentes a las del adulto. Además, presenta condiciones fisiológicas y patológicas que debemos conocer, para adoptar una conducta adecuada frente al manejo del paciente.
Condiciones fisiológicas del Recién nacido
1. Descamación:
Se produce una fina descamación que aparece aprox. A las 48 horas de vida en el neonato. Si se presenta al nacer es ANORMAL significando post madurez, anoxia perinatal e incluso una ictiosis congénita.
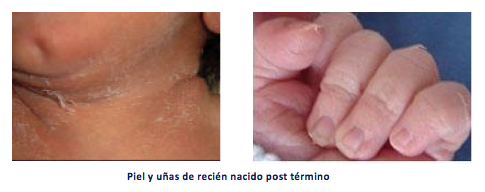
Figura 1: Piel y uñas de recién nacido postermino
2. Hiperplasia de glándulas sebáceas:
Pápulas pequeñas, blanquecinas, ubicadas en los orificios del folículo pilosebáceo. En dorso de nariz y labio superior. Aparecen desde el nacimiento y desaparecen a los pocos días. Es secundario a la acción de los andrógenos maternos.
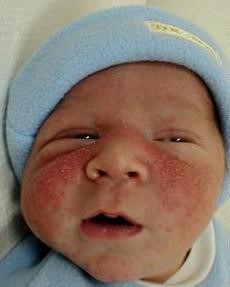
Figura 2: hiperplasia de glándulas sebáceas
3. Mancha Mongólica:
Se trata de una mácula pigmentaria de bordes irregulares, generalmente en la zona sacra, de color azul pizarra hasta el gris. Tambien puede observarse en la superficie de extensión de las extremidades inferiores. Es de origen atávico y carece de significación clínica. Corresponde a persistencia de melanocitos dérmicos, por eso se ve de este color. Desaparece en los primeros años de vida, tercer o cuarto año de vida. Cuando la pigmentación es muy extensa, encontrándose distribuida en varios puntos, se habla de mancha mongólica universal.
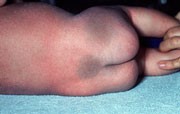
Figura 3: Mancha mongólica
Patología benigna del Recién nacido
1. Miliaria:
Se produce por la obstrucción del conducto de las glándulas sudoríparas ecrinas. Se da por sobreabrigo de las guaguas. Se da principalmente en áreas intertriginosas, cuero cabelludo, cara, cuello y tronco.
Existen 3 presentaciones: cristalina o sudamina, rubra y profunda.
Tratamiento: baño diario y evitar sobreabrigo. Los niños deben portar la misma cantidad de capas de ropa que porta un adulto.
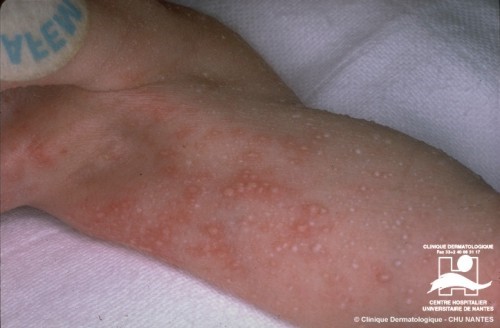
Figura 4: Miliaria
2. Quistes de milium:
Se trata de quistes epidérmicos pequeños, por retención de material queratínico dentro del conducto pilosebáceo. Son pápulas amarillentas 1-2 mm en firmes mejillas, nariz, mentón y frente. Desaparece aproximadamente al mes de vida.
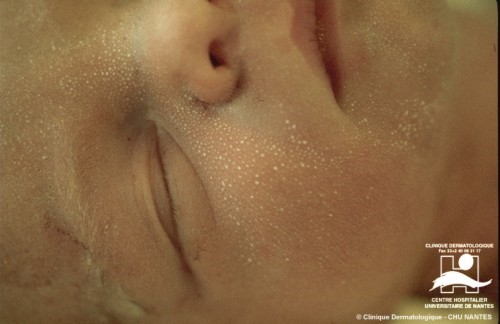
Figura 5: quiste de milium
3. Acné Neonatal:
Erupción poco frecuente, similar al acné del adolescente. Comúnmente en la 1ª semana de vida. Suele ser autolimitado. Sería por estímulo de glándula sebácea por andrógenos maternos.
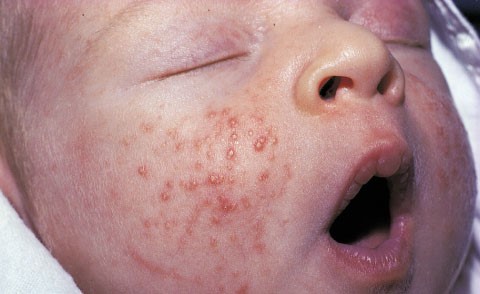
Figura 6: Acné neonatal
Lesiones hipopigmentadas
1. Nevo acrómico:
Es una mácula hipocroma generalmente congénita o que aparece antes de los 5 años de vida, no es hereditaria. Esa mácula acrómica se mantiene estable y asintomática. Suele ser aislada, de bordes irregulares, de forma y tamaño variables, que afecta a cualquier segmento corporal y que frente al frote aparece eritema en su superficie. Puede distribuirse en forma lineal o siguiendo las líneas de Blaschko.
Cuando estos nevos segmentarios son extensos y bilaterales se puede tratar de un síndrome denominado Hipomelanosis de Ito, que asocia hipopigmentación con múltiples anomalías neurológicas, oftalmológicas y musculoesqueléticas. Cuando existe daño neurológico, este suele ser evidente en los primeros años de vida y los pacientes son manejados por neurólogos antes de ser referidos al dermatólogo. La extensión o severidad de las lesiones cutáneas no tiene relación con una mayor frecuencia de alteraciones cutáneas.
La prioridad de derivación en estos casos es baja, si la lesión es localizada y moderada en caso de compromiso extenso.
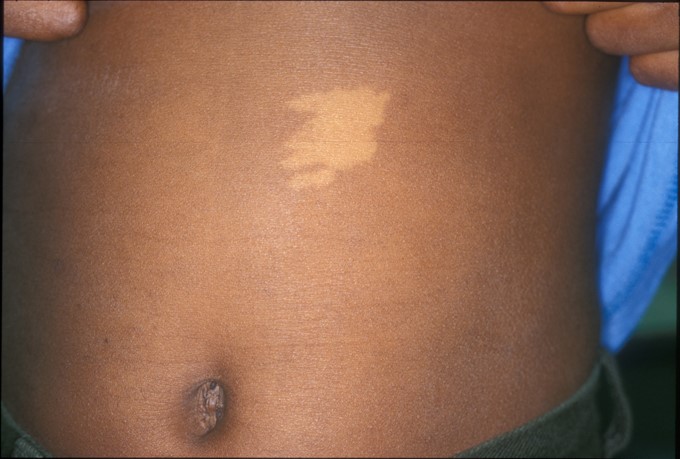
Figura 7: Nevo acrómico aislado
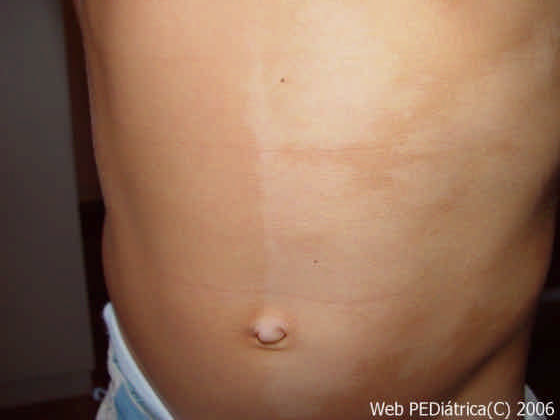
Figura 8: Nevo acrómico segmentario
2. Nevo anémico
En una lesión congénita rara ubicada generalmente en la porción alta del tronco, cuello y brazos; es más frecuente en mujeres. Corresponde a una mácula hipopigmentada única o múltiple, bien definida, sin descamación, producto de mayor reactividad de receptores alfaadrenérgicos de vasos sanguíneos a catecolaminas, por lo cual, frente a roce no presenta hiperemia. Pueden asociarse a Nevus flameus.
Dado su curso benigno, no merece estudio. Un signo clínico que es importate reconocer es que al frotar o rascar la lesión y la piel alrededor, esta permanece pálida, mientras que la piel sana responde con eritema al rascado.
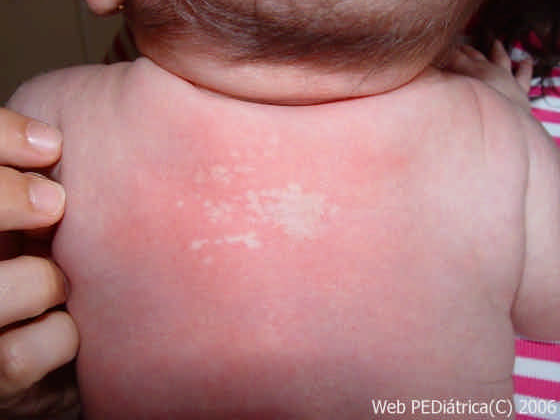
Figura 9: Nevo anémico
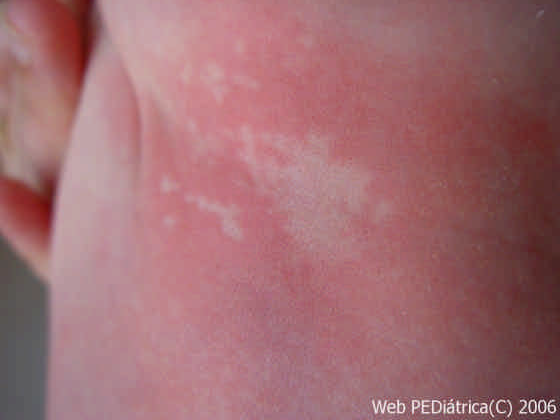
Figura 10: Al rascar permanece anémico
3. Vitiligo:
Es una despigmentación adquirida, de base genética, afecta a ambos sexos, etiología desconocida, con destrucción y desaparición de melanocitos en la zona afectada. Patogenia:
Tres teorías:
- Factores neurogénicos, interacción de melanocitos y células nerviosas
- Autocitotóxicos, por la biosíntesis normal de melanina, se producen sustancias toxicas que destruyen melanocitos.
- Autoinmunes, por linfocitos activados, destruyen melanocitos.
Se asocia a enfermedades autoinmunes, diabetes mellitus, enfermedad tiroides, antecedentes familiares de vitíligo (30%) y condiciones emocionales patológicas.
El 50% de los casos comienza entre los 10-30 años. Se detectan autoanticuerpos antimelanocitos y antitiroideos.
El pronóstico es impredecible y durante la evolución puede permanecer estable, progresar indefinidamente o en casos más raros, repigmentar en forma espontánea.
Hay tres tipos: se diferencian en su evolución y pronótico
- Generalizado: más frecuente, lesiones tienden a ser simétricas. Progresa a vitíligo universalis.
- Localizado: una o varias maculas en una zona.
- Segmentario: en una región unilateral, no suele extenderse más allá de la región original, una vez que se presenta, es muy estable.
La lesión elemental: mácula acrómica, bordes bien definidos, ubicación periorificial, manos, rodillas, codos, tobillos, genitales, que pueden afectar toda la piel. Asocia poliosis, alopecia areata y nevos en halo.
Si existe antecedente de exposición solar prolongada, entonces puede haber fotoenvejecimiento y queratosis actínica en las manchas de vitíligo. NO se relaciona con carcinoma espinocelular.
Tiene fenómeno de Köbner: Surge en área de trauma físico, enfermedad o problemas emocionales, como la muerte de un familiar o una reacción a quemadura solar. Microscopia: La característica fundamental es la ausencia completa de melanocitos.
Deben derivarse a dermatólogo, para manejo y estudio, siempre solicitar pruebas tiroideas con antiTPO, aunque su relación con enfermedades endocrinas es rara.
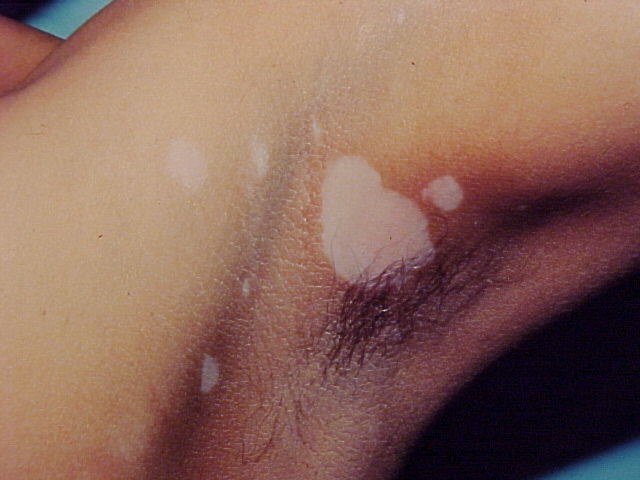
Figura 11: Vitiligo unilateral (segmentario o asimétrico)
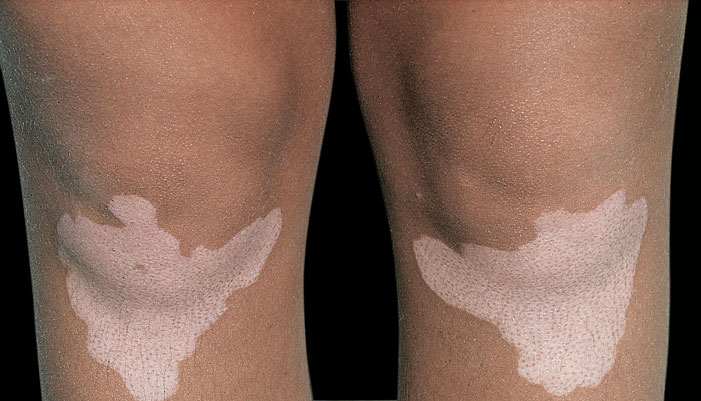
Figura 12: Vitiligo bilateral (vulgar, generalizado ó asimétrico)
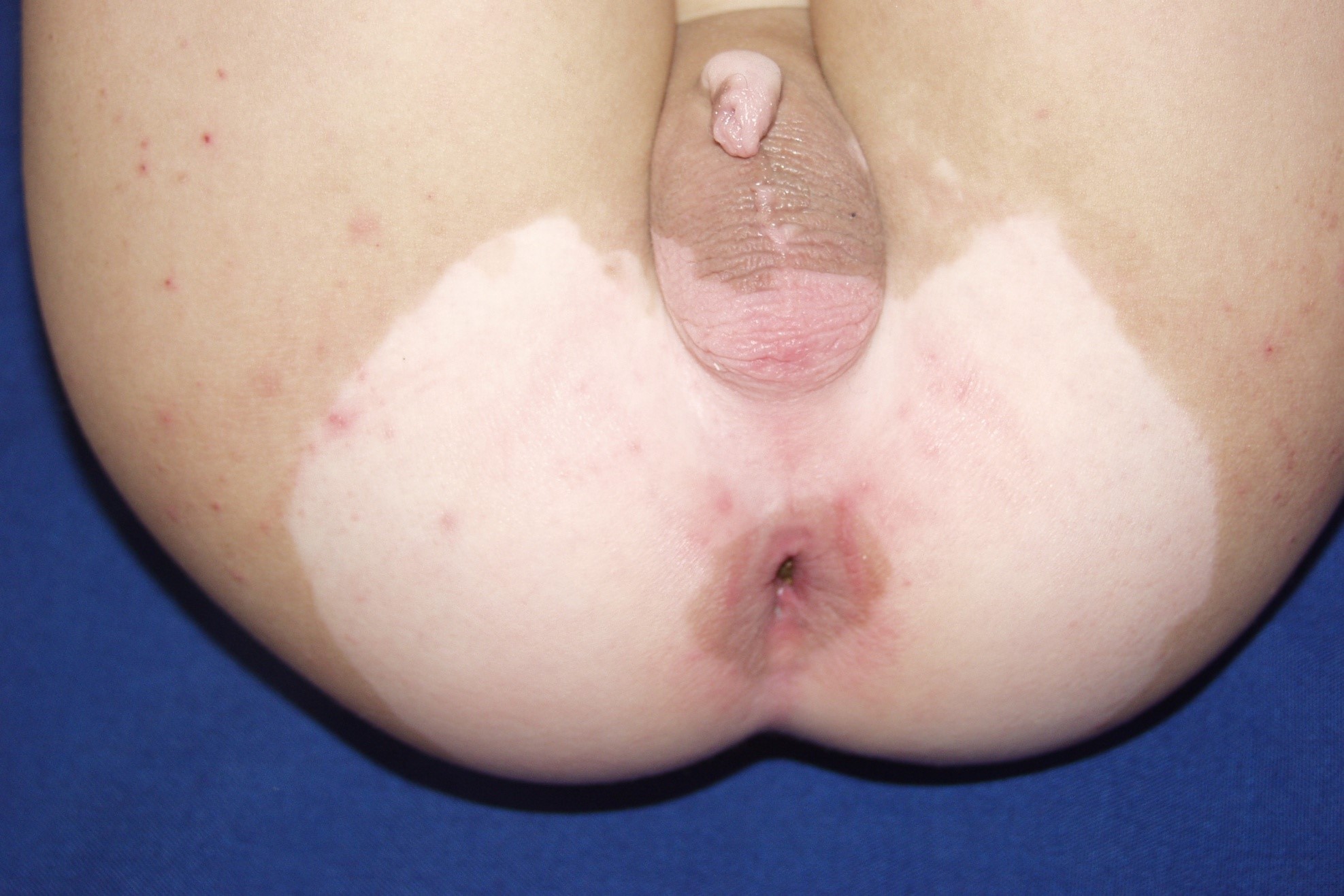
Figura 13: Vitiligo perineal
4.Pitiriasis versicolor
Corresponde a la infección por Malassezia furfur, hongo comensal de la piel. Clínicamente se manifiesta como Máculas múltiples, de color variable entre blanco y marrón, con descamación fina que compromete el tronco, extremidades superiores y en los lactantes especialmente la región frontal. Manejo: antimicótico tópico, si no responde, derivar.
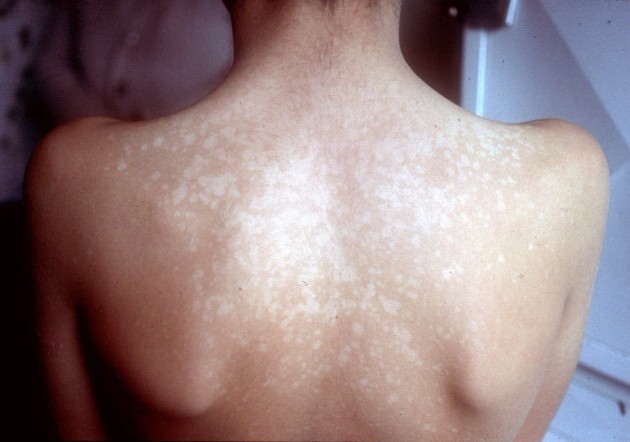
Figura 14: Pitiriasis versicolor
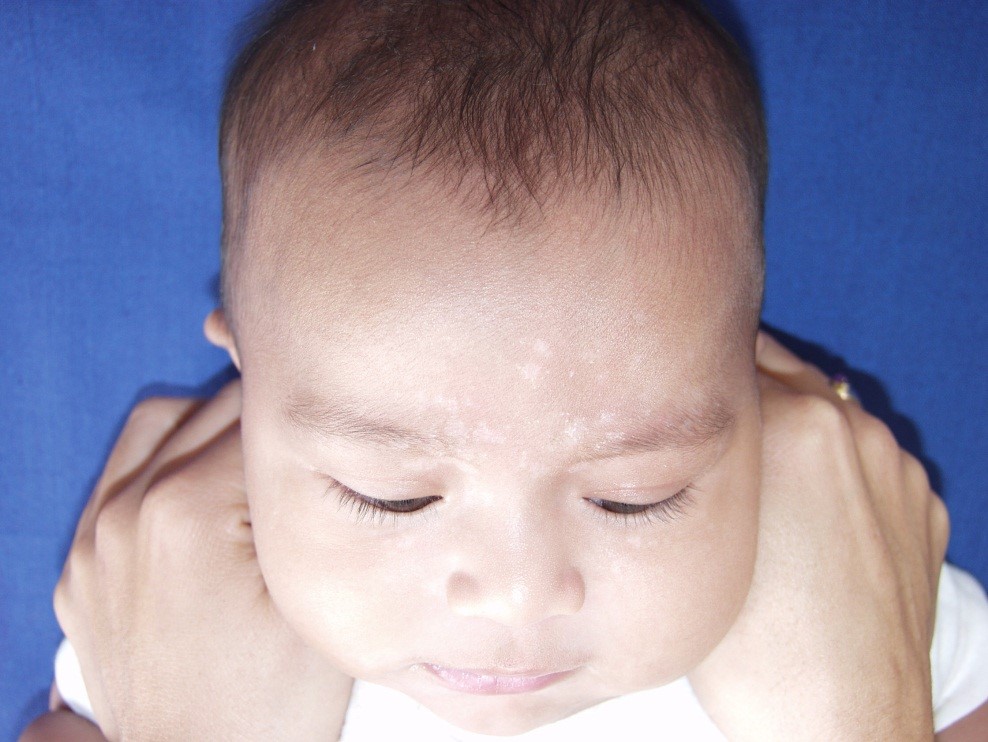
Figura 15: pitiriasis versicolor en lactante
5. Pitiriasis Alba
Corresponde a una despigmentación adquirida, originada por sequedad de la piel, en niños atópicos. Existiría una alteración en transferencia melanosomas de melanocitos a queratinocitos. Clínica: máculas ovaladas, mal definidas, hipocromas, ásperas, únicas o múltiples en cara o brazos y se evidencian en verano. Manejo: Lubricación diaria 1-2 veces al día y fotoprotección, por 2-3 meses, si no responde, derivar.
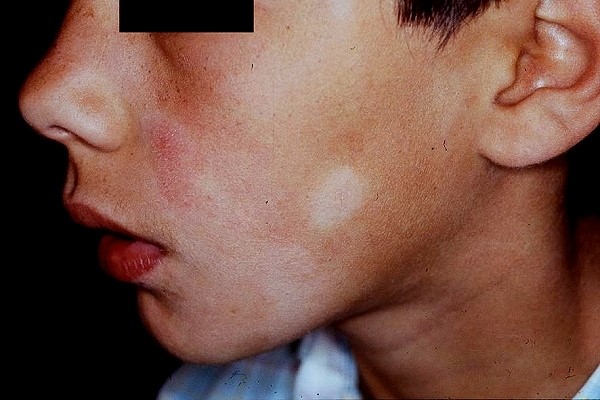
Figura 16: Pitiriasis alba
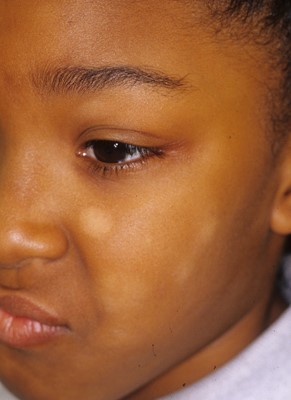
Figura 17: Pitiriasis alba
6. Hipopigmentación pos-inflamatoria
Son máculas hipocrómicas que quedan después de un proceso inflamatorio de la piel, como por ejemplo psoriasis, dermatitis atópica, prurigo, trauma. Recabar estos antecedentes en la historia es fundamental para establecer el diagnóstico. La lesión puede repigmentar al cabo de un tiempo.
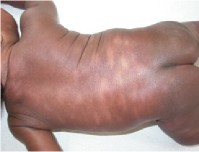
Figura 18: Hipopigmentación postinflamatoria
7. Líquen estriado
Dermatosis inflamatoria autolimitada que sigue las líneas de Blaschko. Clínica: pápulas pequeñas, planas, de color piel o blancas, a lo largo de una extremidad, que en etapa final, dejan hipopigmentación lineal, que persiste por varios años.
Al evaluar un paciente con lesiones hipopigmentadas, NO es necesario realizar exámenes en atención primaria. A nivel secundario se procederá a tomar exámenes tiroideos en casos de sospecha de vitíligo y derivación a oftalmólogo y/o neurólogo en caso de sospecha de síndrome neurocutáneo.
Evaluar: Tamaño, borde, descamación, color, número, ubicación, extensión (lineal, Blaschko). Fecha de aparición, evolución, antecedentes enfermedades neurológicas (personal y familiar).
Hiperpigmentación
Las lesiones hiperpigmentadas pueden ser únicas o múltiples y pueden ser también banales o ser parte de una enfermedad sistémica, por ello es recomendable siempre que se detecten en edades tempranas hacer un control o decirle a los padres que estén atentos a nuevas lesiones o aparición de síntomas.
1. Manchas café con leche
Máculas de color marrón claro u oscuro, de forma ovaladas, bordes netos y que van desde pocos mm hasta 2 cm. Pueden estar presentes desde el nacimiento o ir apareciendo en el transcurso de la vida. Se considera normal en la infancia la presencia de hasta 4 ó 5 mancas café con leche, mientras que si son más, se debe pensar en algún posible trastorno, como podría la neurofibromatosis, enfermedad no tan infrecuente en que uno de los criterios es la presencia de 6 o más de estas lesiones y de tamaños mayores a 5 mm en el prepúber y mayores de 15 mm en el púber. La importancia de sospecha neurofibromatosis u otro trastorno es que al menos en la primera las manchas café con leche frecuentemente son las primera manifestación, pues los neurofibromas y nódulos de Lisch aparecen sobre los 4 años. Además, debe tenerse en cuenta que frecuentemente la neurofibromatosis es una mutación de novo y por ende no está el antecedente de un familiar con la enfermedad.
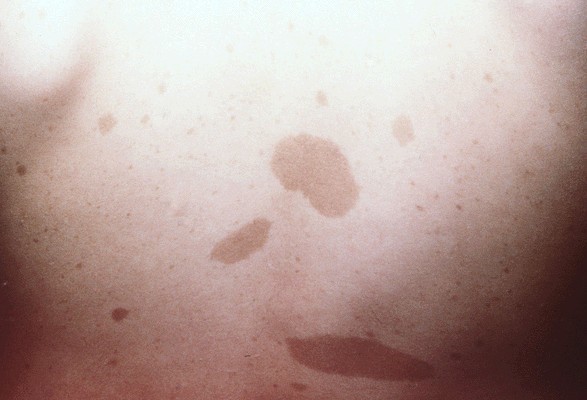
Figura 19: manchas café con leche
2. Léntigo simple o juvenil
Corresponden a máculas redondeadas de 1 a 4 mm de diámetro que se dan en áreas de piel y mucosas fotoexpuestas. Van apareciendo en los primeros años de vida y si bien en general no son patológicas, se pueden asociar a síndromes y enfermedades como Síndrome de Peutz-Jeghers y otros asociados a malformaciones óseas y neurológicas.
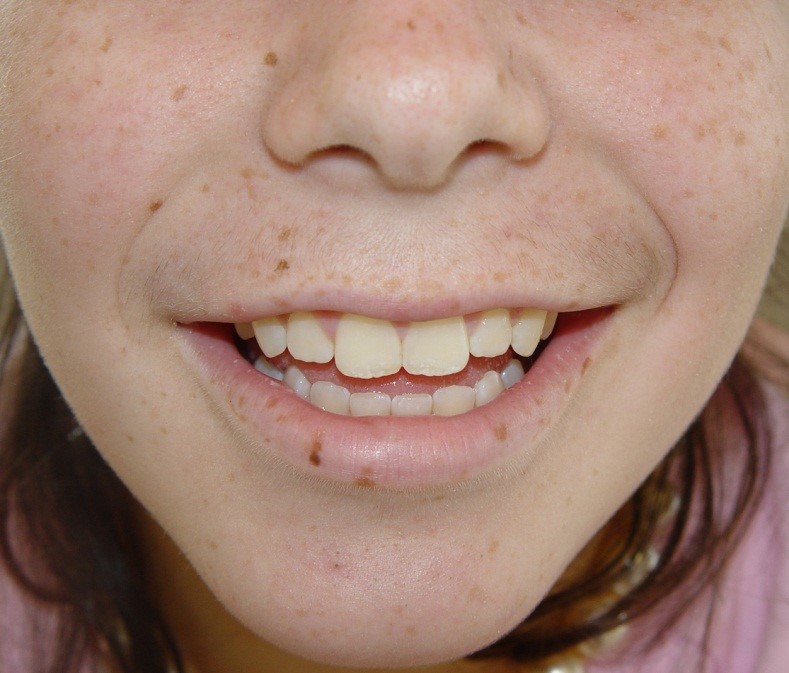
Figura 20
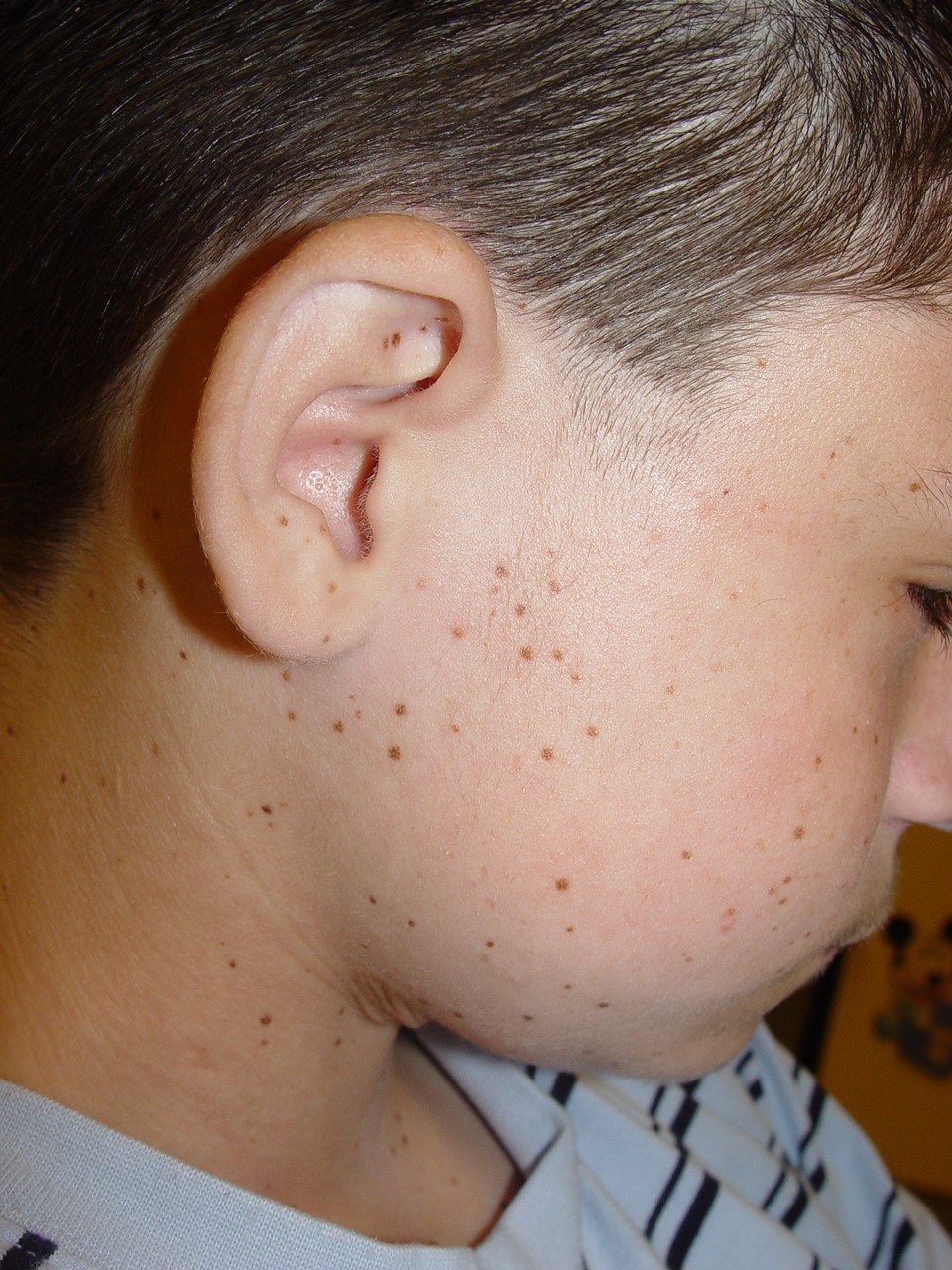
Figura 21
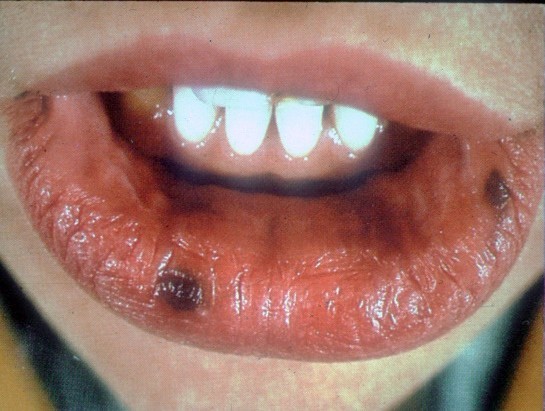
Figura 22 : Peutz-Jeghers
3. Nevo de Spilus
Es una especie de mancha café con leche larga sobre la cual van apareciendo con el tiempo (especialmente en la adolescencia) maculas más oscuras que corresponde a nevus de unión. Son benignas y sólo se debe derivar en caso de que uno o más de los nevus de unión cumplan con criterios de nevus atípico (en cuyo caso se hace la biopsia de solo el nevus atípico).
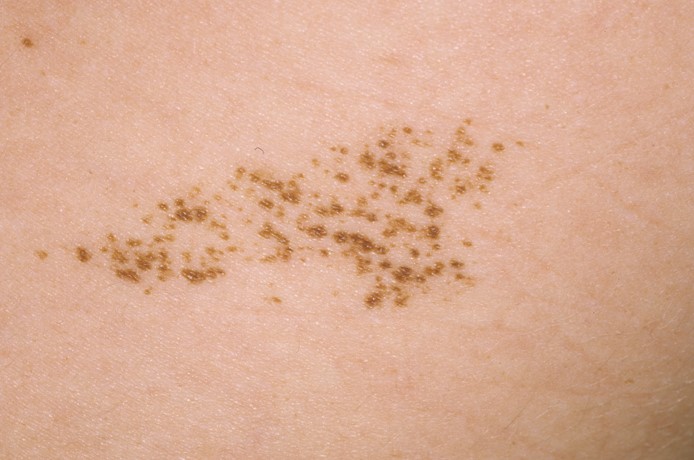
Figura 23: Nevo de Spilus
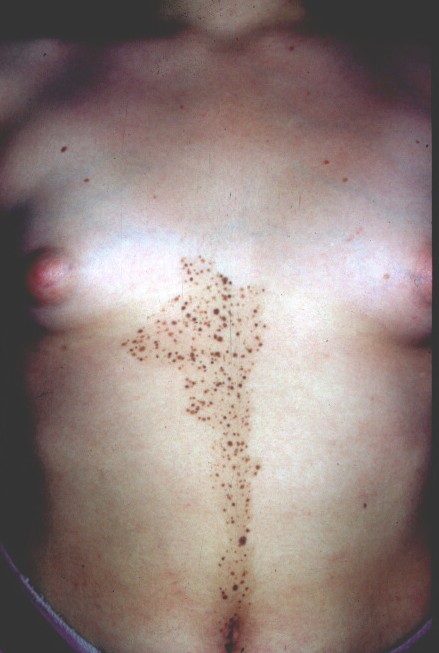
Figura 24: nevo de Spilus
4. Nevo congénito
Son lesiones melanocíticas que aparecen dentro del primer año de vida (después se consideran adquiridos) clínicamente corresponden a máculas pigmentadas de distinto tamaño pudiéndose clasificar según esta última variable en:
- Pequeños (< 15 mm): riesgo de malignización bajo, menor al 1%, sólo requieren de observación
- Medianos (de 15 mm a 200 mm): riesgo de malignización intermedio, de 1,8 a 3,5%. Se observan los primeros años de vida y en general no requieren extirpación
- Grandes (> 200 mm): Son de mayor riesgo de malignización (5 a 8%) por lo que se siguen por especialista. En RN se considera grande si es mayor a una palma de mano. Se consideran gigante si miden más de 40 cm
Los nevus melanocíticos van madurando a medida que el niño crece, en especial los pequeños y medianos, que comienzan como maculas que se van volviendo rugosas y les empiezan a salir pelos. Estos hechos son normales en su maduración. Sólo se derivan aquellos de crecimiento rápido o que cumplan criterios de nevus atípico. Cuando aparecen en línea media dorsal, se consideran marcadores de disrafia espinal oculta por lo que es importante realizar una ecografía de médula espinal (en menor de seis meses) o RNM (en niños mayores).
Años atrás se hacía resección con colgajos. Actualmente se hacen seguimiento y se biopsian sólo lesiones que aparezcan dentro del lunar, pues estas no están normalmente.
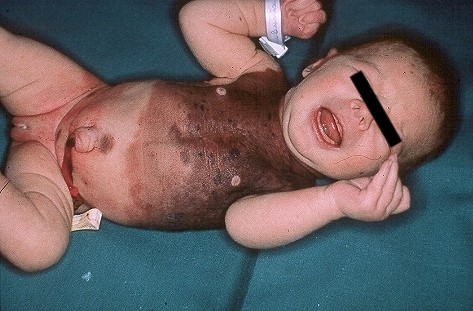
Figura 25: Nevo congénito
5. Efélides o pecas
Máculas color café rojizo que a diferencia del léntigo se modifica con la exposición al sol: apareciendo ante su presencia y desapareciendo los meses de invierno. Para evitar su aparición deben usarse fotoprotección.
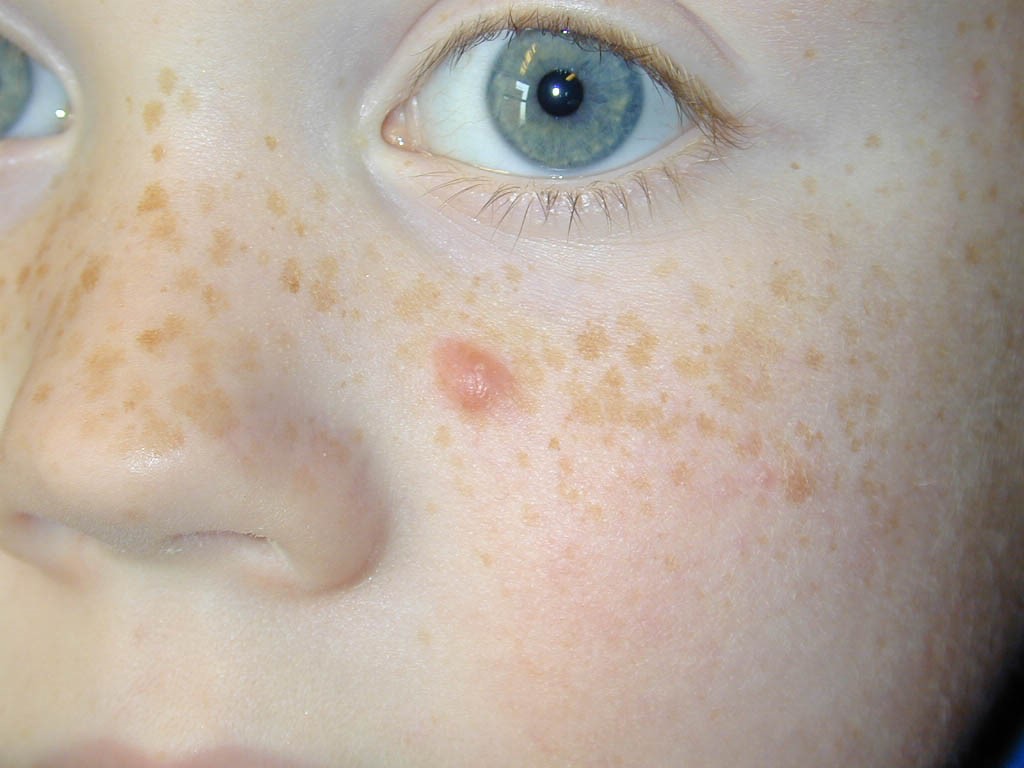
Figura 26: Efélides
6. Nevos melanociticos adquiridos
Máculas pigmentadas similatres a los nevus melanocítico congénitos, pero que aparecen después del año de edad. En general estas lesiones se observan y no se recomienda con fines estéticos durante la infancia por efectos del crecimiento. Según su ubicación pueden ser:
- Nevo de la unión
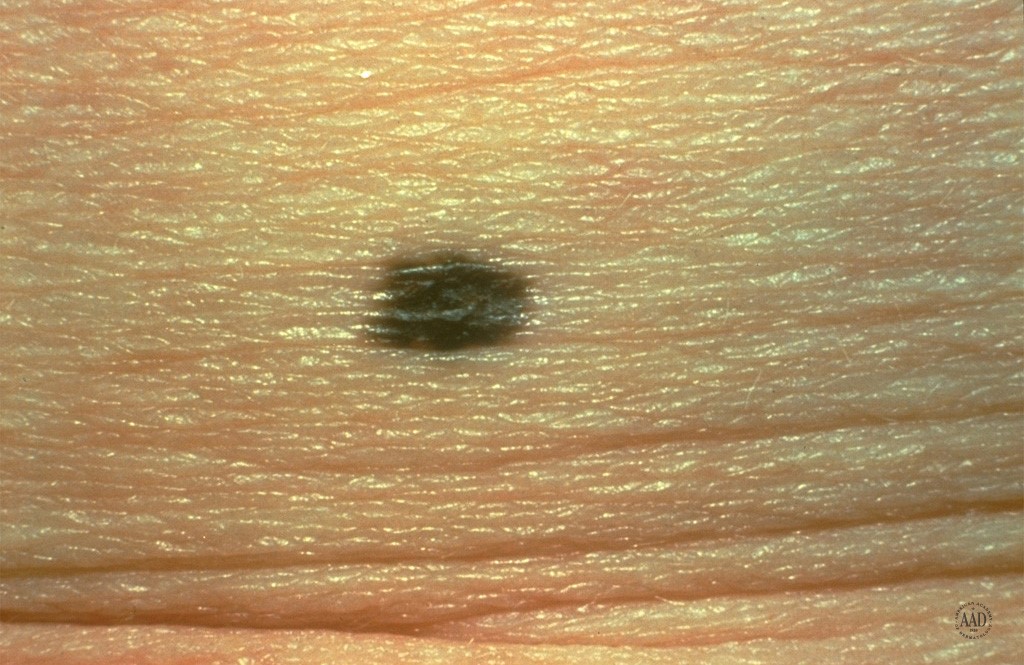
Figura 27: Son máculas planas en que melanocitos se ubican en unión dermoepidérmica.
- Nevo compuesto o tuberoso
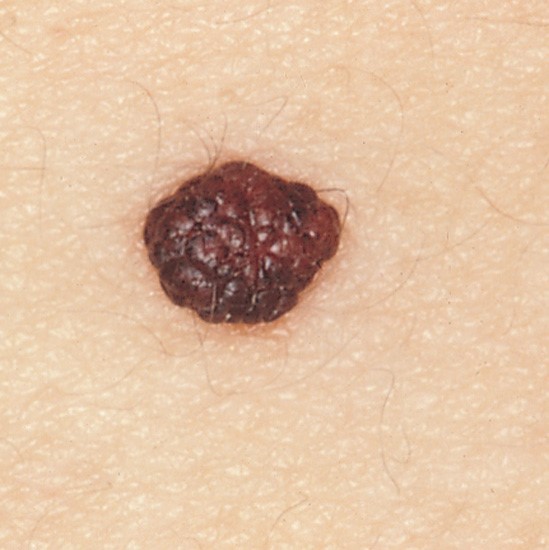
Figura 28: Melanocitos tanto en unión como en dermis superficial. Lesión pigmentada y solevantada.
- Nevo intradérmico
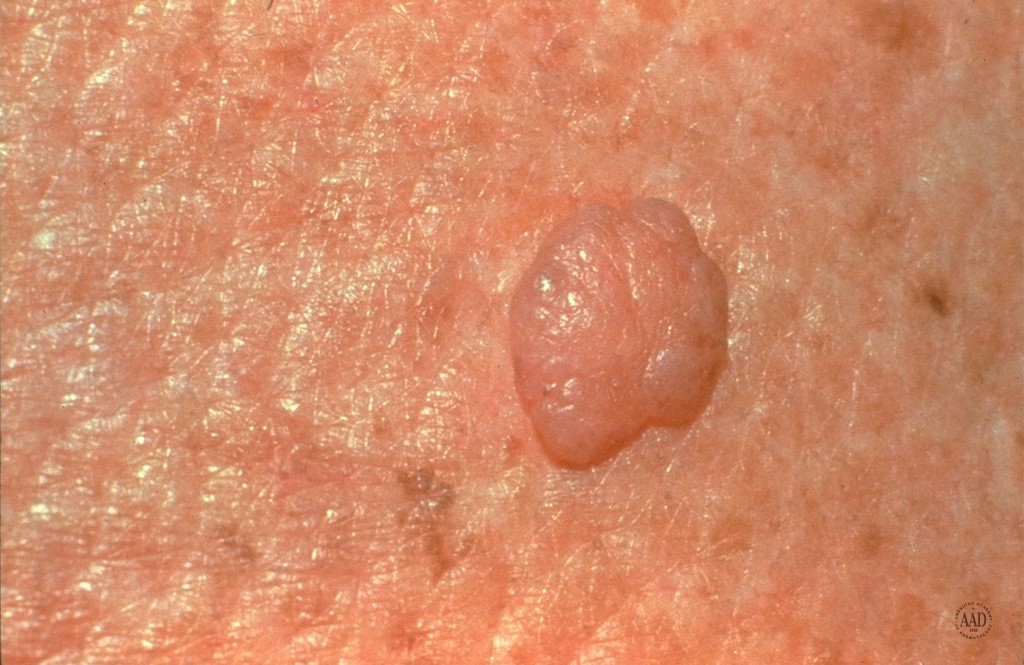
Figura 29: Melanocitos se ubican en dermis. Son lesiones solevantadas no pigmentadas.
7. Nevo de Clark
Término actualmente en desuso. Corresponde a un nevus atípico y por ende debiesen ser derivados para estudio acabado por dermatólogo.
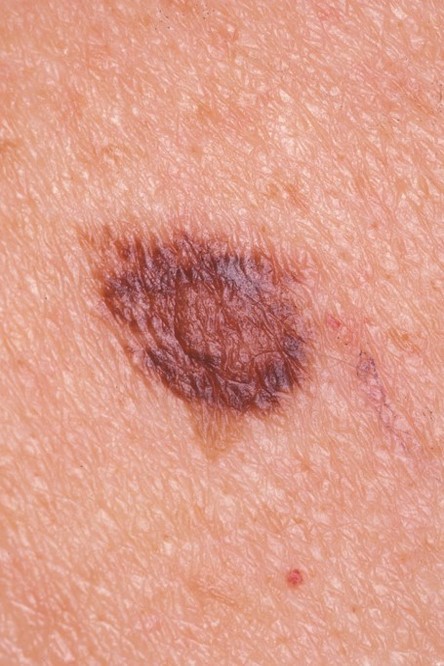
Figura 30: Nevus atípico
8. Nevo de Becker
Es una lesión mal llamada nevus, pues corresponde a un hamartoma (en que algunas de las células producen pigmentos). Son máculas pigmentadas que aparecen en la etapa escolar tardía habitualmente en región escapular, pero que puede comprometer cualquier parte del cuerpo. No requiere control ni tratamiento porque no es nevus.
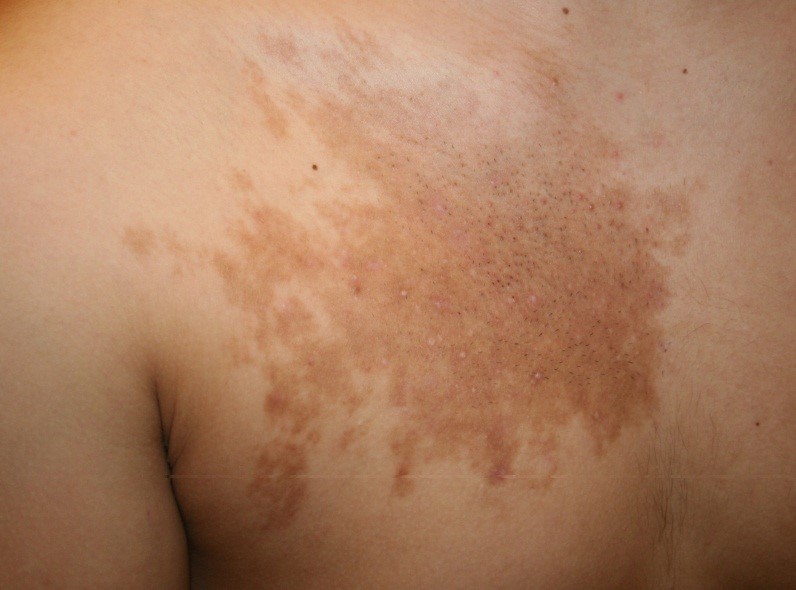
Figura 31: nevus de Becker

Figura 32: Nevus de Becker
9. Hiperpigmentación postinflamatoria
Fenómeno equivalente a la hiperpigmentación postinflamatorio en que secundario a un proceso inflamatorio queda como cicatriz una mácula hiperpigmentada. Se ven especialmente en fenotipos de piel tipo III y IV.
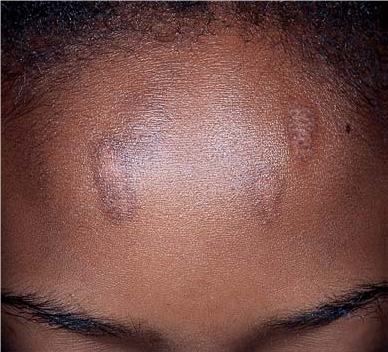
Figura 33: Hiperpigmentación postinflamatoria
Dermatosis en el lactante
Existen tres tipos de dermatitis que representan el 60% de las dermatitis del lactante. Éstas son la dermatitis seborreica, la dermatitis atópica y el prúrigo agudo. Un capítulo aparte es la dermatitis del pañal.
1. Dermatitis seborreica
Es una patología benigna que aparece entre la 2° y la 4° semana de vida y que debe desaparecer a los 6 meses sin tratamiento. Se caracteriza por lesiones eritematosas con descamación gruesa y adherente que se produce principalmente en el cuero cabelludo, donde puede llegar a ser severa y causar caída del pelo. También puede haber descamación en la zona ciliar, la región retroauricular, el pecho, y la zona del pañal. Característicamente NO es pruriginosa, es autolimitada y es benigna. El tratamiento es realizar limpieza con vaselina líquida para humectar la piel y facilita el retiro de las escamas. Si las escamas no se remueven con vaselina, se puede usar ácido acetil salicílico tópico a bajas concentraciones una noche por medio en base de vaselina sólida. Como alternativa se pueden usar champús con antifúngicos y en cara limpieza con un algodón con vaselina. En casos intensos se puede dejar un corticoide tópico de baja potencia, pero eso no es lo habitual.
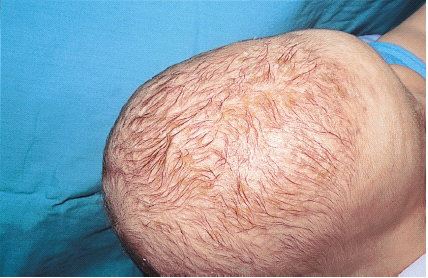
Figura 34: Dermatitis seborreica
2. Dermatitis atópica
Forma de dermatitis que clásicamente empieza a afectar a los lactantes cuando por edad va disminuyendo la presencia de la dermatitis seborreica (es decir más o menos al 6° mes), e incluso existen algunos cuadros conocidos como dermatosis transicional que se presentan en este período y que combinan características de ambos cuadros.
La dermatitis atópica es un cuadro más frecuente en niños con atopia (marcado) que se presenta como placas eritematoescamosas en región mentoneana y rostro, con respeto del triángulo de Filatov. También pueden afectar el cuero cabelludo y el pecho, pero NO hay compromiso de la región del pañal a diferencia de la dermatitis seborreica. En niños más grandes puede aparecer compromiso de pliegues y verse además liquenificación y descamación de la piel (etapas posteriores de dermatitis).
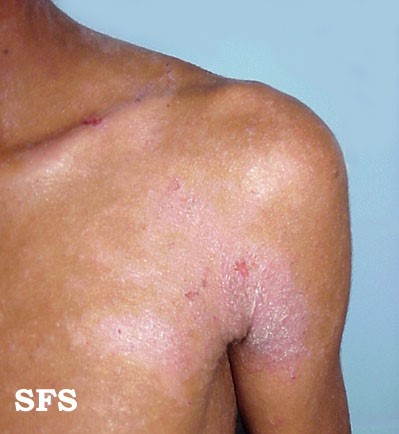
Figura 35: Dermatitis atópica
El tratamiento se basa en el uso de cremas humectantes sin perfumes y medidas generales (baños cortos, ropa 100% algodón sin etiquetas, no usar lana, uso de detergente suave sin suavizante), logrando con esto la disminución de las manifestaciones en la mayoría de los casos. Casos rebeldes se pueden usar corticoides tópicos de baja potencia. En casos moderados a severos puede llegar a ser necesario agregar inmunomoduladores o fototerapia que son de manejo por especialista. Debe siempre explicarse que son enfermedades de curso crónico, habitualmente recurrentes y que desaparecerán completamente recién al finalizan en edad escolar.
La queratosis pilaris (“piel de gallina”, micropápulas ásperas no producidas por el frío), al igual que la dermatitis atópica y la pitiriasis alba, son estigmas de atopia. La queratosis pilaris tiene dos peaks de aparición, uno en los niños pequeños que disminuye en la adolescencia, y otro que debuta en la adolescencia y que a diferencia del primero es de difícil tratamiento.
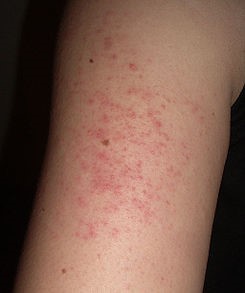
Figura 36: Queratosis pilar
3. Prúrigo agudo
Es frecuente que llegue a nivel secundario, cuando debiese ser manejado a nivel primario. Corresponde a una patología crónica en que aparecen pápulas eritematosas que dejan pústula y después una lesión central y que aparecen en piel expuesta y se deben a reacciones de hipersensibilidad a picaduras por insecto. En el diagnóstico diferencial deben tenerse en cuenta la varicela y la escabiosis. El tratamiento se basa en antihistamínicos orales, pero lo más importante es el manejo ambiental con buen aseo, mascotas fuera del hogar (o libre de parásitos).
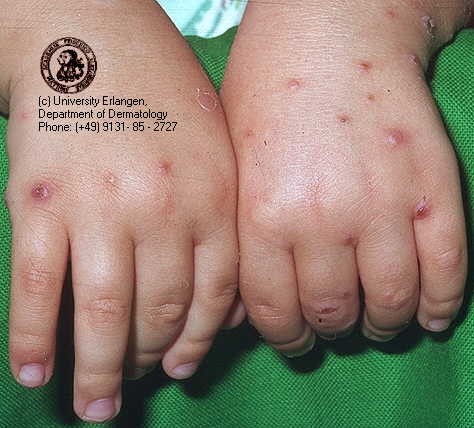 Figura 37: prurigo insectario
Figura 37: prurigo insectario
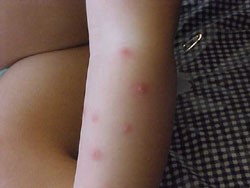
Figura 38: prúrigo insectario
4. Dermatitis del pañal
Dermatitis irritativa, caracterizada por la presencia de lesiones eritematoescamosas en áreas convexas cubiertas por el pañal. Son lejos la patología más frecuente de esta edad. Característicamente no afectan los pliegues. El tratamiento se basa en muda frecuente (pues la humedad del pañal y el efecto de las deposiciones y orina sobre la piel tienen un rol central en su generación. NO dejar que pase más de 3 horas con el mismo pañal), lavado día por medio y uso de pastas inertes como pasta Lassar o Hipoglós®. Muchos doctores cometen el error de dejar corticoides tópicos, pero ello NO debe hacerse.
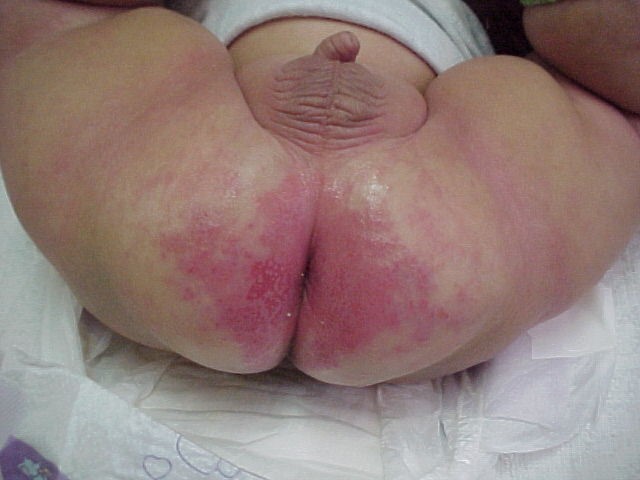
Figura 39: Dermatitis del pañal
5. Candidiasis del pañal
Infección por la levadura Candida spp en la región del pañal normalmente secundario a una dermatitis del pañal previa (dermatitis del pañal que lleve más de una semana debe hacer pensar candidiasis). Se caracteriza por un eritema rojo brillante e intenso de la piel bajo el pañal, especialmente en zonas extensoras, con compromiso de pliegues, descamación en bordes y lesiones satélites. El tratamiento se basa en las medidas generales contra la dermatitis más el uso de clotrimazol tópico. No debiese usarse nistatina por la alta resistencia que tiene.
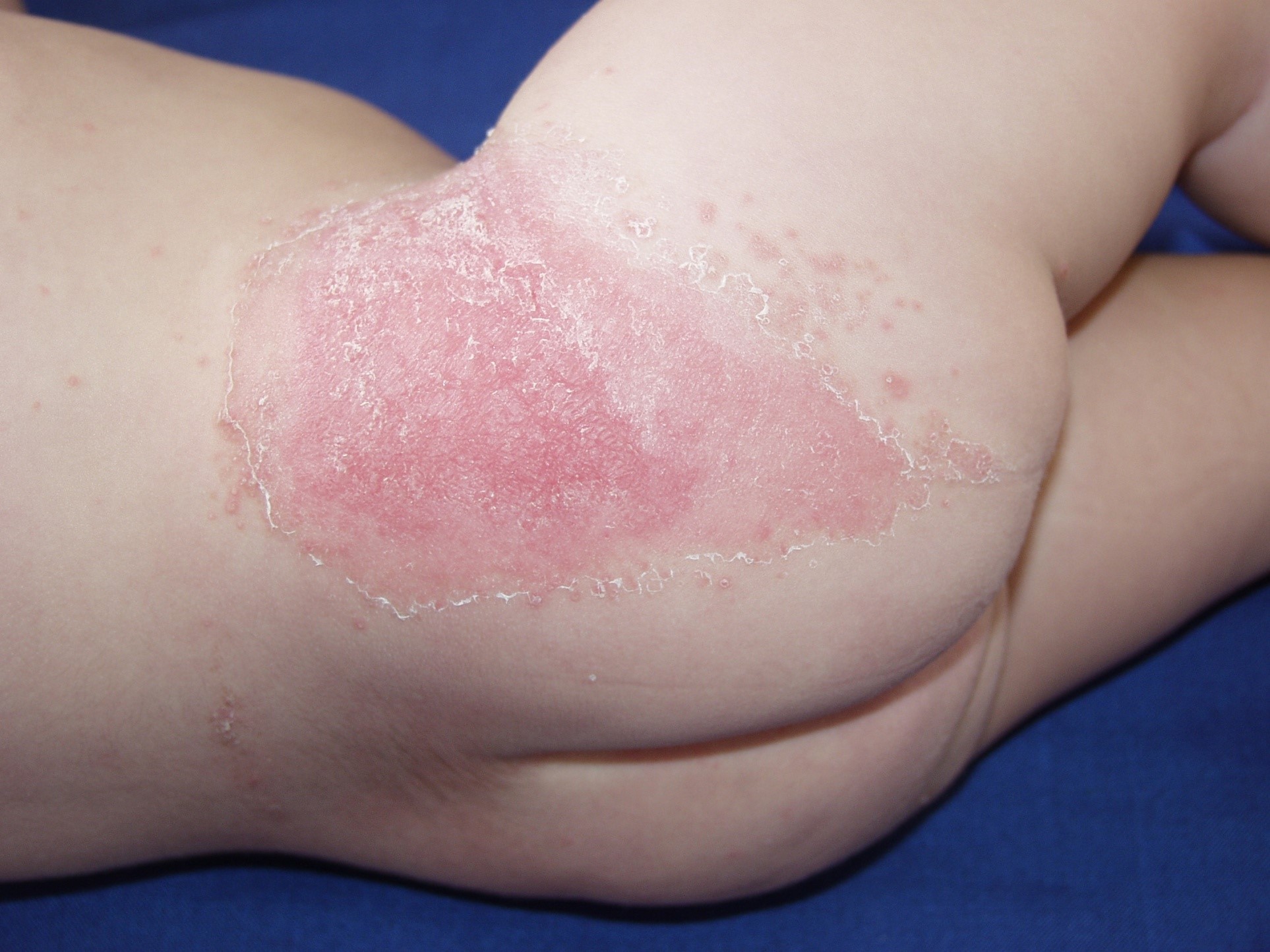
Figura 40: Candidiasis del pañal
Lesiones vasculares
Las lesiones vasculares son un grupo de múltiples lesiones que pueden ir desde pequeñas y sin significación patológica, hasta otras grandes y/o complejas, principalmente por el sitio en que se encuentran y el compromiso de zonas adyacentes.
Se dividen en dos tipos:
- Malformaciones vasculares
Que a su vez se clasifican según el tipo de vaso afectado en malformaciones capilares, arteriales, venosas y mixtas. Las malformaciones capilares son las más frecuentes.
- Tumores vasculares
Siendo los hemangiomas los más frecuentes (pero no únicos) y existiendo distintos tipos de hemangiomas (cuyo conocimiento exceden los objetivos del presente documento)
- Hemangiomas
Grupo de células endoteliales que proliferan generando lesiones con múltiples vasos sanguíneos y que se ubican sobre piel y órganos. Aparecen durante el primer mes de vida (es raro que se nazca con un hemangioma), especialmente al final de la primera semana, que van creciendo y volviéndose un nódulo roja brillante que se palpa como una bolsa de gusanos y que alcanza su máximo crecimiento el primer trimestre para luego estancar su crecimiento y posteriormente empezar a regresar pasando de rojo brillante a rojo pálido, violeta, pálido y finalmente mácula con telangiectasias, estado que ocurre recién a los 8 años de edad (por ello no decir que desaparecerá a los 2 años como plantean algunos). Son más frecuentes en niñas que niños. El tratamiento en la mayoría de los casos es la observación y paciencia para esperar que regrese espontáneamente. Aquellos ubicados en lugares de riesgo (como alrededor de ojos, boca, genitales), segmentarios (que se asocian a otras malformaciones) o los de crecimiento rápido son candidatos a tratamiento oral con propranolol que aceleraría la regresión. En caso de hemangiomas superficiales pequeños podría plantearse el uso mientras esté presente de timolol tópico del 0,5 al 1%.
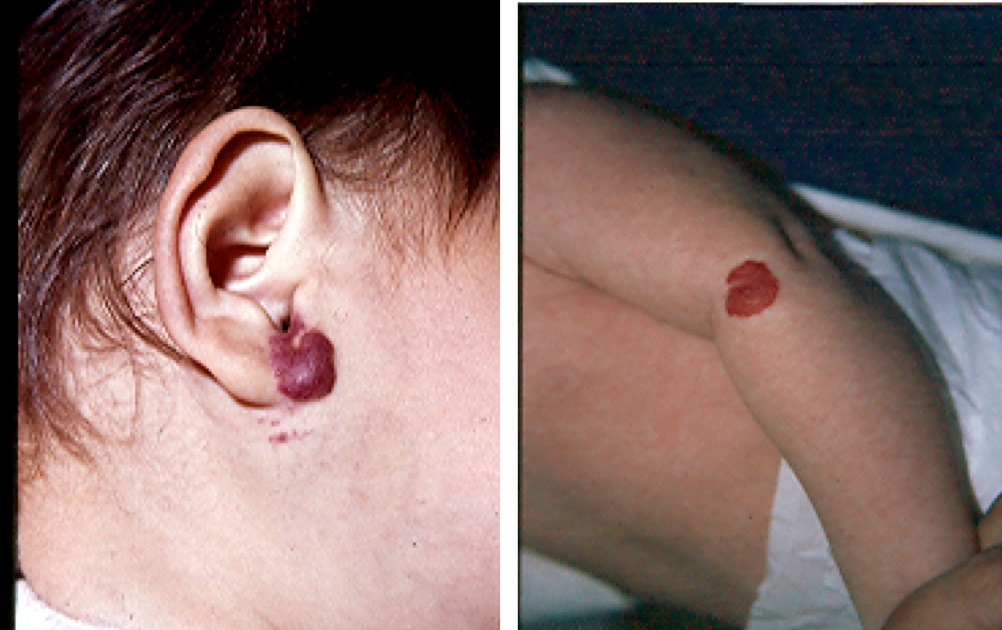
Figura 41: Hemangiomas
- Mancha salmón
Lesión benévola que frecuentemente se oculta con el pelo, dada su ubicación en cuero cabelludo en región occipital y glabelar. Corresponden a máculas de color salmón que desaparecen al ser presionadas y que aumenta su intensidad al hacer maniobras de valsalva. Si bien un hemangioma podría partir como una mácula, la desaparición ante la presión es característica de la mancha salmón. No requieren tratamiento ni estudio, salvo que se ubique en la línea media de espalda (por riesgo de disrafia oculta), requiriendo imagen de médula espinal. Puede desaparecer dentro de los dos primeros años de vida, pero las manchas salmones ubicadas en región glabelar y occipital tienden a permanecer (pero quedan bajo pelo habitualmente así que no genera problema estético).
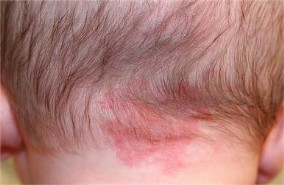
Figura 42: mancha salmón
- Nevus flammeus
Malformación vascular muy frecuente caracterizada por máculas grandes de bordes bien definidos, color rojo o rojo vino y que inicialmente son sutiles, pero que pueden ir creciendo. Característicamente hay modificación de su coloración al realizar maniobras de valsalva. No tienen significación patológica, pero pueden estar asociadas a síndromes, especialmente al síndrome de Sturge-Weber (síndrome con alto riesgo de glaucoma entre otras manifestaciones), especialmente si se ubican en las zonas de V1 y V2 (Sturge Weber, riesgo de glaucoma), por lo que requiere estudio. Otra ubicación que requiere atención es la ubicación en el cuello, pues debe hacer sospecha malformación vascular de cuello. Por lo general no atraviesa la línea media.
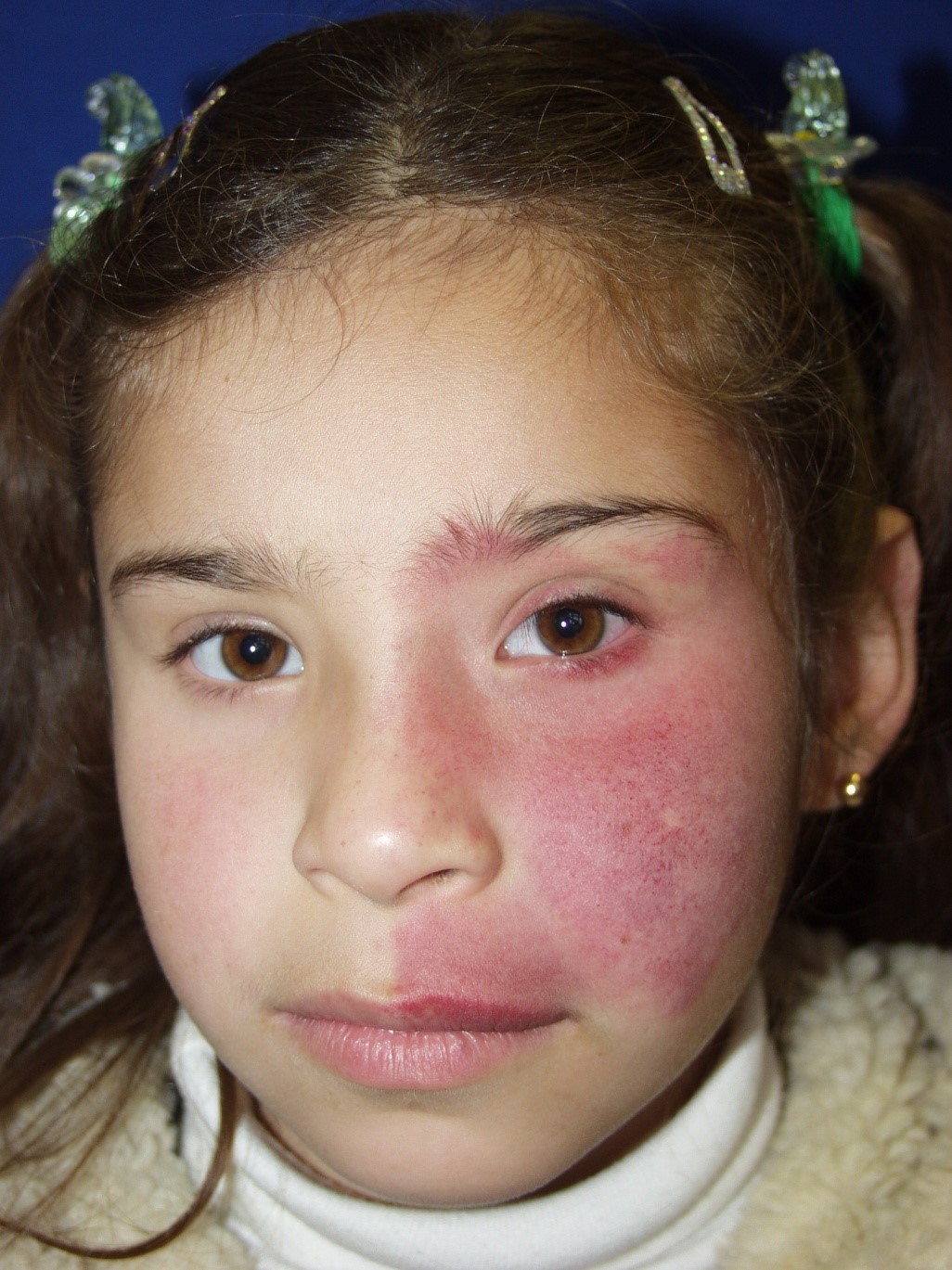
Figura 43: Nevus flameus
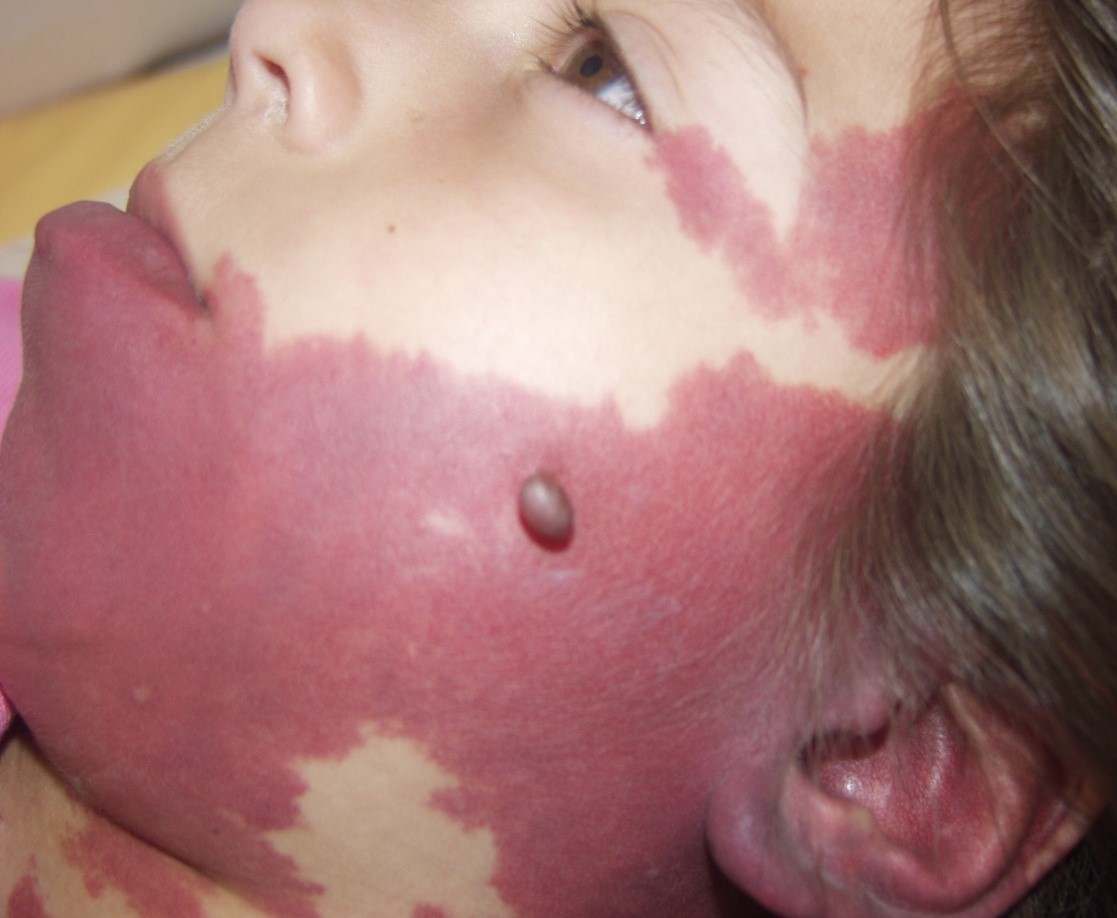
Figura 49: Nevus flameus.
Anexo. Consideraciones de la piel del recién nacido.
- La piel del recién nacido es suave y al momento del nacimiento puede estar cubierta de una sustancia blanquecina, grasosa, llamada vernix caseoso o unto sebáceo que va disminuyendo con la edad gestacional, tendiendo a desaparecer a partir de las 36 semanas hasta prácticamente no encontrarse a las 40 semanas. La temperatura de la pie es de 36 a 36,8ºc.
- El tejido subcutáneo puede sentirse lleno y ligeramente edematizado. Tiene una capa córnea bien desarrollada y dependiendo de la edad gestacional, puede existir cierto grado de descamación, especialmente en palmas y plantas de pies, como se observa por ejemplo en recién nacido postérmino. Si, además está resquebrajada y seca indica sufrimiento fetal crónico.
- Las uñas son gruesas y sobrepasan los pulpejos de los dedos, en particular en las extremidades superiores.
- Todo el cuerpo, especialmente la cara, los hombros y el dorso, pueden estar cubiertos por un vello fino llamado lanugo, que se pierde en forma progresiva durante las primeras semanas de vida, siendo sustituido por el vello definitivo al cabo del primer año de vida. Sin embargo, este pelo fino puede cubrir todo el cuerpo mientras más inmaduro es el niño.
- Es frecuente encontrar, aunque no aparecen en todos los niños, máculas o manchas de color rosado, que son hemangiomas capilares planos, ubicados preferentemente en la región occipital, en los párpados superiores, en la región frontal y en la región nasogeniana. Tienden a desaparecer dentro del primer año de vida y no tienen significación patológica.
- El recién nacido posee gran inestabilidad vasomotora que puede traducirse en una serie de fenómenos considerados normales; a este grupo pertenece la cianosis peribucal, de la palma de las manos y de la planta de los pies. El aspecto moteado de la piel cuando el niño llora y el signo de Arlequin, que consiste en el enrojecimiento súbito de la mitad del cuerpo, mientras la otra mitad permanece pálida o rosada. Este hecho es aparentemente pasajero e inocuo y se observa entre el tercero y cuarto día de vida.
- El eritema tóxico es una erupción máculo papular con base eritematosa que aparece en el segundo o tercer día de vida, que puede confluir, con algunas vesículas pequeñas en su centro, de color amarillo y que contienen eosinófilos, teniendo relación con el exceso de ropa o de calor ambiental. Su distribución es variable, pero preferentemente se ubica en tronco y extremidades, aparece en los 3 primeros días de vida y desaparece cerca de la semana. Tampoco tiene significado patológico.
- Petequias pueden observarse en la cabeza, cuello y cara, así como la cianosis localizada en esta última, que respeta las mucosas y es llamada máscara equimótica. Están asociadas a circular de cordón apretada o a presentaciones fetales anómalas y ceden en pocos días.
- La boca es normalmente simétrica, con labios de color rojo violáceo, húmedos, brillantes y muy bien delimitados. Un discreto grado de cianosis peribucal debe considerarse normal. A los pocos días la mucosa de los labios forma costras o placas de epitelio cornificado denominadas cojinetes de succión, que junto con el tubérculo de succión, que aparece en el labio superior, por acumulación de grasa y que corresponde al punto de fusión de los mamelones labiales embrionarios, desaparecen a las pocas semanas.
- En el paladar duro, a ambos lados del rafe unos corpúsculos blancos del tamaño de una cabeza de alfiler, formados por inclusiones epiteliales; se denominan Perlas de Epstein, que desaparecen espontáneamente en las primeras semanas de vida. También pueden verse en las encías.
- Color normal es rosado o levemente rubicundo, con una cianosis distal discreta que persiste durante los primeros días. Si la piel aparece rubicunda intensa con cianosis distal importante, se puede sospechar una poliglobulia.
- Color pálido: sospechar anemia, debida a enfermedad hemolítica, shock hipovolémico por desprendimiento de placenta o en algunos casos por dolor secundario a una herida cortante.
- Color azulado: por cianosis generalizada, pensaremos en una cardiopatía congénita o en un síndrome de dificultad respiratoria.
- Color amarillo: al momento de nacer se debe sospechar TORCH, aunque puede tratarse de meconio antiguo si se impregna la piel, pliegues cordón y base de uñas.
- Color verde: se debe a que el unto sebáceo está impregnado de meconio espeso, sinónimo de sufrimiento fetal agudo.

