Nivel de manejo médico general: Diagnóstico clínico y laboratorio, Tratamiento inicial y a parejas sexuales, Seguimiento con especialista, Notificar cuando sea pertinente
Definición
Las infecciones de transmisión sexual (ITS) son un grupo heterogéneo de enfermedades transmisibles cuyo elemento común es compartir la vía sexual como mecanismo de transmisión, que no siendo la exclusiva, en la más importante. Los agentes etiológicos son variados, incluyendo bacterias, parásitos y virus. La mayoría sólo se pueden prevenir con métodos de barrera (aunque algunas ni siquiera con ello) o la abstinencia. Son patologías de alto impacto para la salud pues se asocia a importantes complicaciones y secuelas (especialmente en mujeres y en jóvenes), además de aumentar la transmisión del HIV (todas sin excepción), constituyendo un problema trascendental de salud pública, que ha llevado al desarrollo de programas especiales de salud pública en gran parte de los países.
El nivel de efectividad terapéutica depende mucho del agente, existiendo tratamientos eficientes para las enfermedades bacterianas, parasitarias y por hongos, mientras que en los virus, hay algunos con vacunas efectivas (HBV, HPV), pero muchos otros hacen infecciones crónicas (HSV 1 y 2, CMV, HIV, HTLV) e incluso han sido asociado a múltiples neoplasias (HPV: cáncer cervicouterino, cáncer de vulva, cáncer de laringe, cáncer de recto y ano, cáncer de pene y actualmente se está buscando asociación con cáncer de pulmón, el HIV fomenta múltiples neoplasias, entre ellas el sarcoma de Kaposi. También las formadas por HPV. Los HLTV 1 y 2 que se ha asociado a linfomas, que también se ha asociado a parálisis y que sólo desde hace poco que se busca serología en las transfusiones).
Etiologías
De todas las etiologías, los virus son los más frecuentes (en especial, los herpes virus y HIV), seguidos por las infecciones bacterianas, donde destacan: N. gonorrhoeae, C. trachomatis, T. pallidum y H. ducreyi.
De los parásitos destaca Trichomonas. Las enterobacterias son frecuentes en hombres que tienen sexo con hombres, aunque sería más correcto decir en personas que practican sexo anal.
Epidemiología
No hay datos muy certeros, por lo que los datos que hay corresponden a proyecciones y no a casos reales. Esto porque además de no ser de declaración obligatoria la mayoría, muchas veces (en especial con las que son autolimitadas) no se consulta llevando a subdiagnóstico.
Se estiman que hay 340 millones de personas en el mundo con ITS y de ellos, cerca de 40 corresponden a latinoamericanos.
En el hombre la carga de enfermedad es menor (12%) que en la mujer (36%). Esto porque las infecciones son externas en el hombre activo, pero en el hombre pasivo o en la mujer la infección tiende a ser interna (no viéndose las lesiones ni el fluido) o incluso asintomática, por lo que la enfermedad se detecta en forma tardía con complicaciones.
En Chile hay buena estadística con respecto a la infección por gonococo y por Treponema pallidum, no así con el resto de las infección. Las tasas de estas enfermedades fueron bajando desde finales del siglo pasado, pero en los últimos años se han ido estacando e incluso subiendo progresivamente.
Otro problema en Chile ha sido la aparición de agentes emergentes debido en gran parte a la inmigración y al aumento del turismo sexual por parte de la población, haciendo que aumenten tasas por ejemplo de HTLV (antes prácticamente inexistente, pero muy alto entre la población peruana), el chancroide o el linfogranuloma venéreo.
Relación ITS, HIV y otras ITS
Todas las ITS aumentan el riesgo de transmisión del HIV en hasta 20 veces, por efecto de la inflamación y erosión de las barreras, lo que favorece que el virus encuentre a un linfocito ávidos para desatar la infección. Por otro lado, el tener una ITS aumenta el riesgo de tener otra y se ha llegado a determinar que hasta en un 40% de los casos existe una coinfección. De ahí que cada vez que se detecte una ITS sea mandatorio el estudio de las ITS más importante e incluso el tratamiento dirigido a más de un agente como se verá más adelante.
A. Chancroide:
Enfermedad causada por Haemophilus ducreyi.
Es de baja ocurrencia en Chile y es adquirido por contacto sexual con personas de zona endémica.
Clínica
- Periodo de incubación es de 2 a 10 días, después del contacto sexual con la persona infectada.
- Pápula eritematosa, sensible, que luego evoluciona a una pústula, que se rompe generando una úlcera redondeada u oval, superficial, no indurada, dolorosa, fondo granulomatoso y exudado purulento.
- Puede ser única o múltiple, borde mal definido, rodeada por halo eritematoso.
- La localización extragenital es rara y ocurre por autoinoculación.
- En la mujer se ve en vulva o cérvix y en hombres, en el surco balanoprepucial, frenillo y/o prepucio. En ambos sexos puede ubicarse en zona perianal. La úlcera dolorosa puede permanecer por meses.
- En el 50% de los pacientes se puede ver una linfadenitis regional sensible y unilatral, que tiene la posibilidad de fistulizarse.
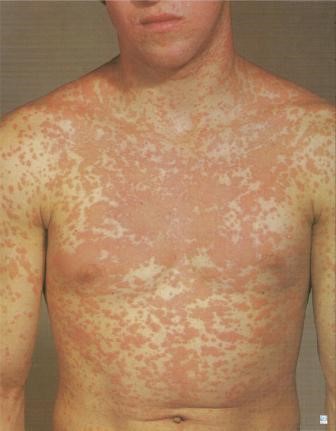
Figura 1: Chancroide (Fuente: http://bit.ly/2mIbTdp)
Diagnóstico:
- Caso probable, según la CDC, la clínica es la más importante al momento del diagnóstico, considerando:
- úlcera genital dolorosa más adenopatía
- Sin infección por Treponema pallidum, descartado por seroloíga
- Sin infección por Virus herpes, descartado por laboratorio
- Se debe realizar tratamiento del caso y los contactos. Además ofrecer realizar test para detección de HIV, hepatitis B y heptatitis C.
- Caso confirmado: Cuadro clínico con confirmación de laboratorio y/o antecedente de contacto con un caso confirmado.
- Microscopía: Gram negativos intra y extracelulares en grupos o cadenas paralelas. Es de baja especificidad y sensibilidad.
- Cultivo: Aislar H. Ducreyi es complejo y los resultados son tardíos.
Se debe realizar notificación.
Tratamiento
Medicamento | Dosis | Vía | Frecuencia | Duración |
Ceftriaxona | 250mg | IM | Única | – |
Azitromicina | 1 gramo | Oral | Única | – |
Seguimiento
Hasta la resolución de síntomas y signos.
Todo paciente debe recibir consejería, educación e información y hacer uso consistente y sistemático de condón.
B. Linfogranuloma venéreo:
Es una enfermedad causada por Chlamydia trachomatis, serotipos L1, L2a, L2b y L3.
Tiene baja frecuencia en nuestro medio, pero se ha visto más debido a la creciente inmigración. Es endémico en África oriental y occidental, sudeste asiático, India y algunos países de América del Sur y el Caribe. Tiene mayor frecuencia en áreas tropicales y subtropicales. En Chile se ven 3 a 5 casos al año.
Clínica
- Tiene un periodo de incubación de 3 a 30 días.
- Se describen 4 estadios:
- Manifestaciones iniciales
- Síndrome inguinal
- Síndrome ano-genito-rectal
- Otras manifestaciones
- Aparece luego en el sitio de inoculación una pápula no dolorosa que se ulcera.
- A las semanas ocurre la aparición de una adenopatía inguinal o femoral unilateral. Son muy duras y tienden a la fistulización. Se acompaña de fiebre, CEG, artralgias y hepatoesplenomegalia. En mujeres genera PIP.
- Si la infección se produjo por relaciones anales, entonces es asintomática y se manifiesta por proctitis aguda hemorrágica, dolorosa con fiebre y fístulas.
- Las lesiones no tratadas pueden producir síndrome ano-genito-rectal, con abscesos perirrrectales, fístulas isquiorrectales, fibrosis y obstrucción linfática con elefantiasis de genitales. También se ve eritema nodoso, adenopatías en la boca y faringe e incontinencia urinaria por crecimiento de papilas del meato uretral.
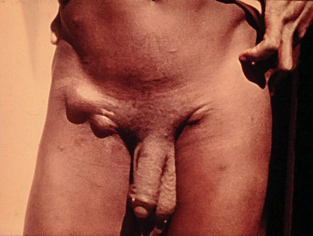
Figura 2: Linfogranuloma venéreo (Fuente: Propia).
Diagnóstico
- Un caso probable se da con:
- Adenopatía inguinal dura y sensible
- Evolucionan
- Con serología negativa para sífilis
Se debe realizar el tratamiento al caso y los contactos
Realizar VDRL y ofrecer HIV, hepatitis B y hepatitis C.
- Un caso confirmado:
- Cuadro clínico con confirmación de laboratorio con TAAN de Trachomatis positivo.
- Cuadro clínico con antecedente de contacto con caso confirmado.
Frente a la sospecha de una caso sin posibilidad de hacer diagnóstico de laboratorio, se indica hacer manejo sindromático y dar tratamiento al caso índice y sus contactos sexuales.
Tratamiento
Medicamento | Dosis | Vía | Frecuencia | Duración |
Doxiciclina | 100mg | oral | Cada 12 horas | 21 días |
Azitromicina | 1 gramo | Oral | Una a la sem | 3 semanas |
- También puede usarse tetraciclina 500mg, oral, c/6 horas por 21 días.
- El los pacientes con HIV, el tratamiento se mantiene hasta la remisión completa de las lesiones.
- Se deben tratar a todos los contactos hasta 30 días antes de iniciado el cuadro en el caso índice.
Seguimiento
Hasta la resolución de los síntomas y signos.
Todo paciente debe recibir consejería, educación e información y hacer uso consistente y sistemático de condón.
C. Uretritis
Síndrome de descarga uretral, que se manifiesta por secreción en uretra anterior y disuria. Nunca con fiebre.
Tiene varias etiologías N. Gonorrhoeae, C. trachomatis, U. urealyticum, T. vaginalis. Se clasifica en uretritis gonocócica (gonorrea) y no gonocócica.
1. Gonorrea
La gonorrea es una enfermedad causada por la bacteria Neisseria gonorrhoeae, diplococo Gram negativo, capaz de infectar primariamente diferentes tipos de mucosas de preferencia la uretra en el hombre y cuello uterino en la mujer. Otras ubicación son conjuntival, faríngea y rectal.
En mujeres embarazadas infectadas, en el parto puede infectar la mucosa conjuntival del recién nacido.
Epidemiología
Es una de las ITS más frecuentes, el 80% de los casos se produce en hombres entre 15 a 34 años. En hombres que tienen sexo con hombres, ha aumentado desde finales de los 90. Se da más en zonas urbanas y de bajo nivel socioeconómico.
Los grupos afectados son solteros o separados, adolescentes y mujeres menores de 25 años.
Como factores de riesgo se reconocen múltiples parejas sexuales o pareja ocasional, abuso de OH y drogas, embarazo no deseado y falta de control prenatal.
Clínica
Hombre
- Infrecuentemente es asintomática (10-15%)
- Período de incubación de 1 a 10 días (en general dos o tres)
- Lo característico es la secreción uretral purulenta con o sin disuria
- Ocasionalmente la secreción es menor o está ausente y predomina el eritema del meato (e infrecuentemente edema o linfangitis)
- Si paciente consulta tardíamente, habrá una epididimitis e incluso orquitis con aumento de volumen testicular, dolor abdominal y CEG. En caso de orquitis bilateral hay riesgo de esterilidad a posterior.
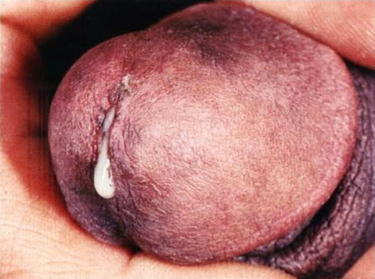
Figura 3: Secreción uretral purulenta (Fuente: http://bit.ly/2nD6KIj)
Mujer
- Entre un 20-50% son asintomáticas, pudiendo pasar la infección inadvertida por largos períodos y ser detectada recién como EIP con dolor abdominal bajo, infertilidad o más rara vez como gonorrea diseminada (artritis, meningitis)
- Período de incubación más largo (5-14 días)
- La clínica clásica es flujo vaginal, disuria, metrorragia o sinusorragia.
Otras presentaciones
- Infección rectal: Es poco sintomática. Ano húmedo, puede pasar mucho tiempo antes de que se descubra. A veces puede presentarse como una proctitis sintomática con secreción anal mucopurulenta, prurito, tenesmo, dolor y ardor al defecar e incluso sangre en las deposiciones. También puede manifestarse como irritación perianal persistente
- Infección faríngea: Es infrecuente y rara vez sintomática. Cuando da clínica, se manifiesta como faringe eritematosa, a veces con exudado purulento y adenopatías
Complicaciones
Hombres | Mujeres |
Epididimitis Orquitis Estenosis uretral Prostatitis Infertilidad | PIP Dolor pélvico crónico Infertilidad Embarazo ectópico |
La infección por el gonococo genera gran inflamación y secreción en las tubas que luego al cicatrizar puede generar estenosis lo que lleva a infertilidad que muchas veces tendrá que ser resuelta quirúrgicamente y en algunos casos deberán extirparse las tubas afectadas.
A nivel sistémico, las complicaciones son poco frecuentes pero potencialmente graves. Son más frecuentes en mujeres (y hombres pasivos) y se producen de 1 a 3 semanas de la infección primaria. Las principales manifestaciones son:
- Perihepatitis gonocócica (Síndrome de Fitz-Hugh-Curtis, secundario a proceso inflamatorio pélvico)
- Artritis gonocócica
- Erupción pápulo-pustular, hemorrágica o necrótica (similar a la meningococcemia)
- Endocarditis
- Tenosinovitis
Artritis gonocócica
- Se produce como parte de una tríada artritis + dermatitis + tenosinovitis, ocurre sólo en 1-3% de las infecciones gonocócicas y sólo en 1⁄4 de los casos está el antecedente de la infección primaria.
- Se manifiesta como un cuadro de poli artralgias migratorias que luego se establece en una o más articulaciones (especialmente rodillas, tobillos y muñecas), fiebre y malestar general acompañado en dos tercios de los casos de un rash no pruriginoso maculopapular, pustular, vesicular o necrótico.
- El diagnóstico se establece con clínica más la punción articular (que muestra líquido séptico con Gram negativos y cultivo (no Thayer Martin) positivo en la mitad de los casos).
- Los cultivos genitourinarios son positivos entre 75 y 90% de los casos.
- El tratamiento es con hospitalización, drenaje articular y antibioterapia endovenosa (ceftriaxona) y luego completar tratamiento oral.
Conjuntivitis gonocócica
- Alteración muy rara en el adulto que se produce por autoinoculación de la bacteria. Generalmente es de un solo ojo. Se caracteriza por edema palpebral, quemosis y secreción purulenta abundante. Tiene un breve período de incubación (de 1 a 4 días) y sin tratamiento oportuno evolucionará a ulceración corneal y ceguera. Con tratamiento hay recuperación ad integrum.
- En el recién nacido, el paso por un canal de parto materno infectado permite el contagio con el gonococo generando la oftalmia gonocócica neonatal. El riesgo de infección es de 30 a 50% en el parto vaginal. En este caso la infección es bilateral y se presenta entre 1 y 13 días post parto. La clínica es idéntica a la del adulto con secreción purulenta abundante, que de no ser tratada evoluciona a opacidad, úlcera y ceguera en dos semanas. Se debe tomar muestras para Gram, cultivo (y PCR si está disponible) y se comienza con tratamiento empírico con ceftriaxona 25- 50 mg/kg ev o im una vez más lavado con suero fisiológico frecuente. La secreción desaparece a las 48 horas, lo que confirmaría el diagnóstico. Si no hay mejoría, debe pensarse en otros agentes de conjuntivitis como Chlamydia, modificando el tratamiento (usar macrólidos).
- Antes en las maternidades se hacía profilaxis con ungüento de cloramfenicol (CAF) a todos los niños. En USA, con la disminución de la gonorrea, Chlamydia trachomatis tomó el primer puesto en la conjuntivitis neonata, lo que llevó a cambiar la profilaxis con pomada de eritromicina. Chile copió esta medida (dado que gonorrea también había bajado), sin embargo, esta pomada no está disponible en el país. Esto ha hecho que en el último tiempo, algunas maternidades no pongan profilaxis y sólo algunas pocas mantengan el CAF, lo que explicaría el aumento de gonorrea ocular del último tiempo.
- De hacerse, se utiliza solución oftálmica de cloramfenicol 0,5% o ungüento de eritromicina 0,5% en cada ojo por 1 vez.
Laboratorio uretritis
- En el hombre, tanto la tinción Gram (diplococo Gram negativo intracelular) como el cultivo (Thayer-Martin) de secreción uretral son muy sensibles y específicos para el diagnóstico
- En la mujer, la tinción y el cultivo son de menor sensibilidad, por ello ante sospecha clínica muchas veces se sugiere tratamiento empírico
- PCR mejor técnica similar en ambos sexos, pero es un examen caro y poco disponible (aunque en unos años más estará disponible para sistema público)
- Los cultivos deben ser pedidos siempre y su función más que en el diagnóstico, están en la vigilancia epidemiológica del gonococo con respecto a su resistencia antimicrobiana.
Diagnóstico
En caso probable
- Hombre: Secreción uretral purulenta
- Mujer: Secreción cervical purulenta
Se debe realizar el tratamiento al caso y los contactos
Realizar VDRL y ofrecer HIV, hepatitis B y hepatitis C.
En caso confirmado
- Hombre: Secreción uretral purulenta o mucopurulenta confirmado con Gram, y/o cultivo y/o TAAN
- Mujer: Secreción cervical purulenta o mucopurulenta confirmada con laboratorio (cultivo y o TAAN) y/o antecedente de contacto con caso confirmado
Realizar notificación
Tratamiento: Siempre asociar a cualquier esquema cobertura para C. trachomatis con Azitromicina 1g en dosis única.
- Gonorrea no complicada: cervicitis, uretritis, recto
- Gonorrea faríngea
Ceftriaxona 250 intramuscular dosis única
- Artritis gonocócica: Ceftriaxona 1g EV o IM diaria por 10 días
- Conjuntivitis gonocócica: Ceftriaxona 1g IM dosis única
Seguimiento
Los pacientes se deben controlar en una semana, para repetir exámenes de laboratorio y confirmar la curación.
Todo paciente debe recibir consejería, educación e información y hacer uso consistente y sistemático de condón.
2. Uretritis no gonocócica
Patología en que el agente más importante es Chlamydia trachomatis (20-50%). Otros agentes frecuentes son U. urealyticum (20-40%, cuyo rol patógeno o comensal no ha sido aclarado) y Mycoplasma genitalium (10%). Infrecuentemente, también se ha asociado a Trichomonas vaginalis (<5%), levaduras, HSV 1 y 2 (sospechar en caso de uretritis a repetición), adenovirus y Haemophilus spp. En HSH pensar también en enterobacterias.
Etiología
Trachomatis es un parásito intracelular obligado aeróbico. Su ubicación dentro de la célula lo resguarda de la acción inmune permitiendo mantener un equilibrio con el huésped y adoptar una infección crónica que causa procesos inflamatorios en la mujer y que es causa de infertilidad en el 20% de las mujeres que la padecen. A diferencia del gonococo, no causa secreción abundante y es asintomática hasta en la mitad de los hombres y en 3⁄4 de las mujeres (de ahí que la conozcan como la ITS silente)
Es una infección frecuente, tanto que en un estudio piloto realizado en el sector alto de Santiago, el 30% de las mujeres que consultaban por anticoncepción estaban infectadas de Chlamydia.
Clínica
- Período de incubación por 7-21 días
- En el hombre se caracteriza por una secreción mucosa o mucopurulenta escasa o inexistente con disuria leve, eritema del meato urinario y dolor en el cuerpo del pene. La disuria y el eritema pueden ser por sí solos los únicos síntomas
- En la mujer se aprecia el cuello uterino aframbuesado, con secreción mucopurulenta y eritema del orificio cervical interno (OCI) y prurito y parestesias uretrales (aunque rara vez se ven y en caso de estar hay que pensar como primera opción herpes y Trichomonas.
- Infrecuentemente puede verse un Síndrome de Reiter (artritis reactiva: con afección de articulaciones axiales, entesopatía y con factor reumatoide negativo. Se ha encontrado asociación con el factor genético HLA-B27). Ojo que el síndrome de Reiter también puede verse por gonorrea.
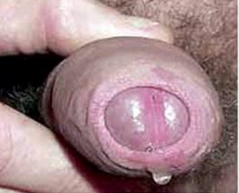
Figura 4: Secreción mucopurulenta UNG (Fuente: Propia)
Muchas veces se trataba una uretritis por gonococo, mejoraba y a los 7 días recaía. Esta recaída correspondía a la manifestación de la uretritis por Chlamydia, cuya incubación es más larga y que frecuentemente se produce el contagio por ambos MO ante un contacto sexual de riesgo. |
Complicaciones
Las complicaciones son en general menos frecuentes, dada la menor agresividad de este microorganismo. Entre las principales complicaciones destacan:
Hombres | Mujeres |
Epididimitis Síndrome de Reiter Uretritis Conjuntivitis | Cervicitis Salpingitis Infertilidad |
Conjuntivitis
En el adulto es muy rara la conjuntivitis por Chlamydia, no así en el RN, donde es el principal agente de conjuntivitis en los países desarrollados (especialmente donde existía profilaxis con CAF). Clínicamente es indistinguible a la conjuntivitis gonocócica con abundante secreción purulenta, edema palpebral bilateral. Se presenta 4-7 post parto y al igual que en la gonocócica, si no se trata evoluciona a ceguera. El tratamiento ideal es con pomada de eritromicina, pero como no está disponible, se usa eritromicina oral 30-50 mg/kg/día vo fraccionado en 4 dosis por 2 semanas.
Laboratorio
- El diagnóstico es de exclusión al descartar el gonococo (ausencia de diplococo Gram negativos en tinción Gram y cultivo Thayer Martin negativo) en existencia de un flujo vaginal o secreción uretral alterada (más de 5 PMN por campo).
- Si el paciente es HSH buscar uropatógenos y en caso de uretritis persistente buscar Trichomonas y pruebas de HSV (especialmente si hay disuria)
- Existen pruebas de diagnóstico etiológico para Chlamydias como el cultivo en células de Mc Coy (sensibilidad 60-80%, especificidad 100%) o pruebas de detección de antígenos (test pack de sensibilidad 50-80%, especificidad 95-98%) y PCR (sensibilidad y especificidad cercanas a 100%)
- Caso confirmado: “Secreción uretral, rectal o cervical con Gram compatible, cultivo de Thayer Martin negativo y/o test para Chlamydias positivo”.
Tratamiento
Azitromicina 1 g oral en dosis única (de elección)
Alternativas
- Doxiciclina 100 mg cada 12 horas vía oral por 7 días
- Tetraciclina 500 mg vía oral cada 6 horas por 7 días
Dada la comorbilidad importante, al igual que en gonorrea debe:
- Debe realizarse tratamiento de caso y contactos
- Deben buscarse otros agentes de ITS (VDLR, HIV, HBV, HCV)
- Debe tratarse también gonorrea con 250 mg ceftriaxona im 1 vez
Existe un fenómeno conocido como uretritis traumática, en que por temor a haber contraído una ITS, el paciente se toca y lastima sus genitales hasta producir un trauma uretral. |
Algunas consideraciones con las ITS
- Son enfermedades de notificación diaria: Gonorrea, sífilis y VIH-SIDA
- La transmisión de estas enfermedades puede ser tanto por relaciones heterosexuales como homosexuales.
- El que actúa como pasivo (tanto en sexo oral, vaginal y anal), tiene más riesgo de contagio, pues reciben más trauma.
- En varias de estas enfermedades hay riesgo de transmisión por transfusiones
- Riesgo de transmisión por material corto-punzante es en general bajo, salvo en HVC, HBV y HIV. Para HCV y HBV la carga viral necesaria para el contagio es mínima y basta con mínimas cantidades de sangre (incluso invisibles al ojo humano), no así en HIV en que el riesgo es menor (requiere de sangre visible)
- Existe transmisión transplacentaria (por ejemplo, para pallidum y algunos virus), mientras que otros como N gonorrhoeae y Chlamydia se pueden transmitir al feto durante el parto, así también como los virus que hacen enfermedades crónicas (HIV, CMV, HSV 1 y 2, HTLV 1 y 2, HPV)
- No generan inmunidad efectiva, por lo que pueden contagiarse múltiples veces .

