Interpretación del Hemograma
06/07/2016
EL HEMOGRAMA ES EL ESTUDIO CUALITATIVO Y CUANTITATIVO DE LOS ELEMENTOS CORPUSCULARES DE LA SANGRE.
GENERALIDADES
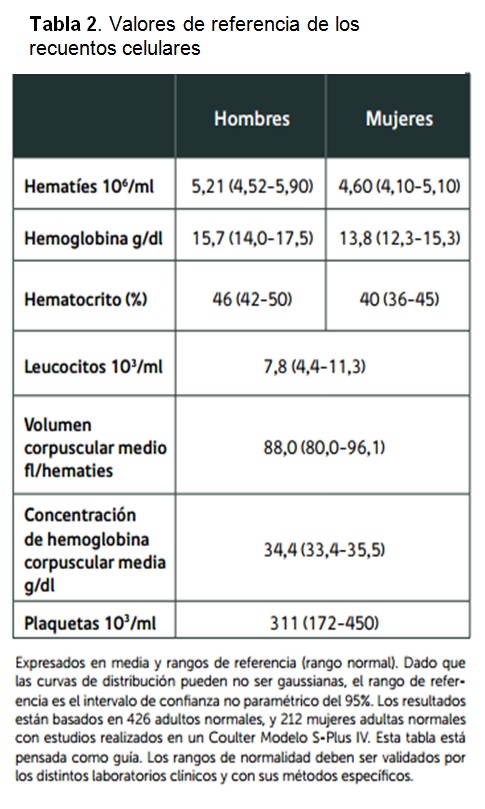
Las células sanguíneas producidas en la médula ósea pasan a la circulación periférica para cumplir su función. La sangre periférica constituye el objeto del hemograma, análisis que reúne las mediciones, en valores absolutos y porcentuales y agrega el aspecto morfológico de las tres poblaciones celulares, leucocitos, eritrocitos y plaquetas. La mayor parte de las alteraciones que encontramos en el hemograma no corresponden a enfermedades que tengan origen en la médula ósea, siendo consecuencia de modificaciones patológicas de diferente naturaleza. La lectura informada de este examen tradicional, permite en un número importante de casos una orientación diagnóstica, pronostica y terapéutica. Nos referiremos a cómo los diferentes componentes del hemograma nos pueden conducir a un posible diagnóstico. El hemograma bien informado debe incluir: el recuento de eritrocitos, dosificación de hemoglobina, hematocrito, índices hematimétricos, descripción de la morfología eritrocitaria. Además, debe incorporar el recuento de leucocitos, la fórmula leucocitaria, el recuento plaquetario y su morfología. Cuando se requiera debe solicitarse el recuento de reticulocitos y la velocidad de eritrosedimentación. Actualmente la tendencia de los clínicos es solicitar los parámetros que se desean controlar, sin necesidad de efectuar un “Hemograma completo”. Una buena interpretación del hemograma requiere el hábito de una lectura metódica ordenada y secuencial del informe por separado de las diferentes series. En la Tabla N° 1 aparecen la mayoría de los parámetros hematológicos que se determinan actualmente mediante auto analizador. Y en la Tabla Nº 2 aparecen valores de referencia de algunos parámetros hematológicos
| Tabla 1. Parámetros hematológicos determinados por autoanalizador | ||
| PARAMETRO | SIGLA |
MEDIDAS Y OBSERVACIONES |
| Recuento de hematíes |
RBC |
Número de GR/l |
| Concentración de Hemoglobina |
Hb |
g/dl ó g/l |
| Hematocrito |
Hto |
1/1 ó % |
| Hemoglobina Corpuscular Media | HCM | Picogramos (pg) |
| Concentración de Hb Corpuscular Media | CHCM | g/dl |
| Amplitud de distribución de eritrocitos | ADE |
% |
| Recuento de Reticulocitos | RET |
x109 % Analizador exclusivo |
|
Índice de Producción Reticulocitaria |
IPR | Analizador exclusivo |
| Recuento de Leucocitos | WBC |
x109 /1 /mm3 Número de leucocitos/1 |
| Recuento Diferencial Leucocitario | RDL |
x109 /1 /mm3 |
| Recuento de plaquetas | PLT |
x109 /mm3 plaquetas/l |
|
Velocidad de eritrosedimentación ó Velocidad de Sedimentación Globular |
VHS/ VSG |
mm/en 0, 30 y 60 minutos (primera y segunda hora) Analizador exclusivo |
LECTURA DE LAS DIFERENTES SERIES
Para una adecuada interpretación del hemograma es necesario conocer de antemano las cifras de referencias en una población de sujetos sanos. Los laboratorios que tienen la capacidad para hacerlo, realizan en su zona geográfica, determinaciones en sujetos sanos de los rangos en que se mueven los distintos parámetros del hemograma.
SERIE ROJA
RECUENTO DE ERITROCITOS (Rcto.G.R): Es el número de Glóbulos Rojos en sangre y puede ser determinado con distintos métodos. El recuento manual de glóbulos rojos en cámara no se practica por un margen de error muy amplio. El cálculo indirecto a través del valor de hematocrito sólo tiene valor cuando el tamaño de los hematíes es normal. El recuento de eritrocitos en contadores electrónicos entrega cifras casi exactas.
| VALORES DE REFERENCIA |
| Mujeres 4 – 4.8 millones/mm³ |
| Varones: 4.5 -5.5 millones / mm³ |
| RN: 5.6 millones / mm³ |
| 4 semanas: 4 millones/ mm³ |
| 6 semanas: 3.6 millones/ mm³ |
| 12 semanas: 3.8 millones/mm³ |
| 6 a 12 años: 4.5 millones / mm³ |
HEMOGLOBINA: La determinación se efectúa por el método de la cianometahemoglobina. Su valor es el que verdaderamente puede calificar si un sujeto es normal, anémico o policitémico. Los valores de referencia de la hemoglobina (Tabla N° 3), experimentan variaciones con la edad, sexo y lugar geográfico donde habiten las personas. La O.M.S. considera que existe anemia en los adultos cuando la concentración de hemoglobina es inferior a 13 g/l (varones) y 12 g/l (mujeres).
Actualmente, los recuentos celulares y hemoglobina pueden ser medidos en forma directa por los autoanalizadores utilizando diferentes métodos como impedancia, difracción de luz, láser y otros, y sus sistemas de cálculo integrado permiten obtener los índices eritrocitarios en forma automática
Tabla 3. Valores críticos de concentración de hemoglobina sanguínea propuesta para adultos blancos.
| Grupo y edad en años | Hemoglobina (g/dL) |
| Hombre Blanco | |
| 20-59 | 13.7 |
| ≥ 60 | 13.2 |
| Mujer Blanca | |
| 20-49 | 12.2 |
| ≥ 50 | 12.2 |
HEMATOCRITO: Es el volumen de masa globular expresado como un porcentaje del volumen de sangre total. Este valor no define el diagnóstico positivo de anemia por las amplias variaciones que tiene este parámetro en relación con la edad, el sexo, embarazo y una gran variedad de situaciones clínicas.
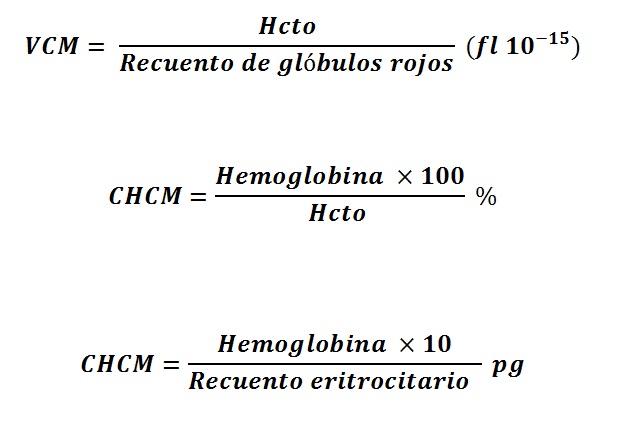
INDICES CORPUSCULARES: Son valores que se obtienen al relacionar el recuento de glóbulos rojos, la hemoglobina y el hematocrito. Los más utilizados son el Volumen Corpuscular Medio (VCM) y la Concentración de Hemoglobina Corpuscular Media (CHCM).
1. VCM (Volumen Corpuscular Medio): Es el Hematocrito multiplicado por 10 y dividido por el Recuento de eritrocitos, se expresa en femtolitros y corresponde al promedio del volumen de cada eritrocito. Permite identificar macrocitosis, microcitosis o normocitosis en la muestra. El VCM es un parámetro estable en el tiempo (si el laboratorio recibe muestra de control de un paciente que presenta variación no explicada en su VCM, existe sospecha de confusión de muestra).
2. CHCM (Concentración de Hemoglobina Corpuscular Media): Hemoglobina multiplicada por 100 y dividido por Hematocrito, se expresa en porcentaje, representa la concentración media de hemoglobina de cada eritrocito.
3. HCM (Hemoglobina Corpuscular Media): Hemoglobina multiplicada por 10 divido por el Recuento de eritrocitos, se expresa en picogramos, representa la carga media de hemoglobina de cada eritrocito. Permite identificar normo e hipocromía.
CORRELACION VCM, CHCM Y FROTIS
Debe buscarse la correlación entre tres parámetros: Hb, Hto y Rcto GR (Figura 1). El VCM disminuido casi siempre debe acompañarse por la descripción de microcitosis en el frotis y la CHCM disminuida se acompañará de hipocromía. En algunos laboratorios las variaciones en el tamaño, forma y coloración de los eritrocitos se informan en cruces. Una cruz significa alteración leve, dos cruces alteración moderada y tres cruces alteración marcada. En la Tabla N° 4 se muestran los rangos de referencia de los Índices Corpusculares de Wintrobe en las anemias normocíticas, microcíticas y macrocíticas.
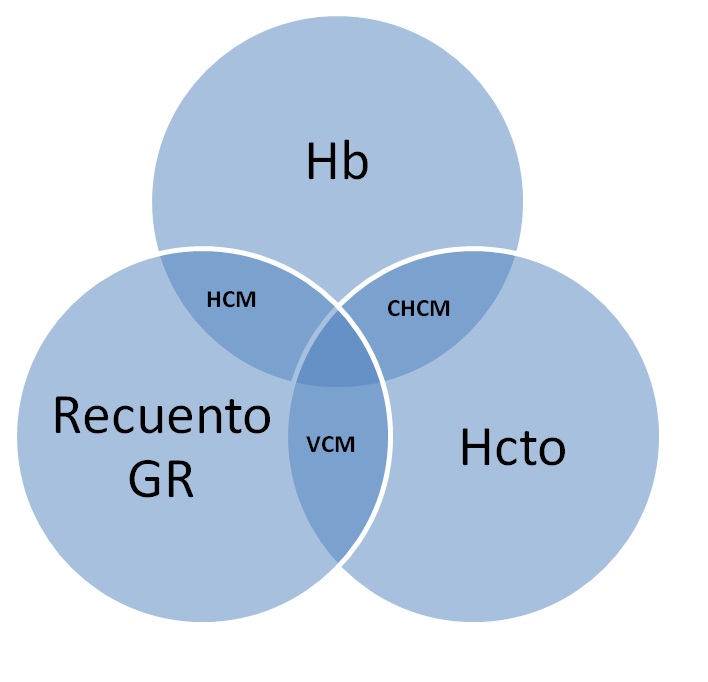
Figura 1. Índices Corpusculares de los Eritrocitos (WINTROBE). La figura muestra los índices de Wintrobe (HCM, CHCM y VCM) y, además, los parámetros a partir de los cuales se obtienen estos índices.
Tabla 4. Rangos de referencia de los Índices Corpusculares o eritrocitarios
| Tipo de anemia |
VCM (fl) |
HCM (pg) |
CHCM (g/dl) |
| Normocíticas | 82-92 | 25-30 | 32-36 |
| Microcíticas | 50-80 | 12-25 | 25-30 |
| Macrocíticas | 95-150 | 30-50 | 32-36 |
VCM: Volumen Corpuscular Medio; (fl): femtolitros ; HCM: Hemoglobina Corpuscular Media; (pg ): picogramos; CHCM: Concentración de Hemoglobina Corpuscular Media.
AMPLITUD DE DISTRIBUCION ERITROCITARIA (ADE)
La ADE o RDW (Red Blood Cell Distribution Width) se expresa en porcentaje, representa el coeficiente de variación de tamaño de los eritrocitos, es reflejo de la anisocitosis o diferencia de tamaño de los glóbulos rojos. Puede ser útil en la discriminación inicial entre pacientes con deficiencia de hierro, con microcitosis heterogénea y talasemia con microcitosis homogénea. En el hemograma normal siempre existe un grado de anisocitosis, los glóbulos rojos más jóvenes tienen un volumen mayor que los glóbulos rojos más maduros, es así como el RDW permite observar de manera gráfica cuando coexisten en una muestra dos poblaciones eritrocitarias de diferentes tamaños (por ejemplo: en el caso de un paciente con anemia microcítica hipocrómica que ha recibido transfusión reciente, o el caso de paciente con anemia hemolítica con presencia de microesferocitos y reticulocitos elevados). Así también se pueden observar modificaciones en la RDW en el contexto evolutivo de una anemia en tratamiento. Como valores de referencia se pueden utilizar 11,5-14,5%.
ALTERACIONES MORFOLGICAS DE LOS ERITROCITOS
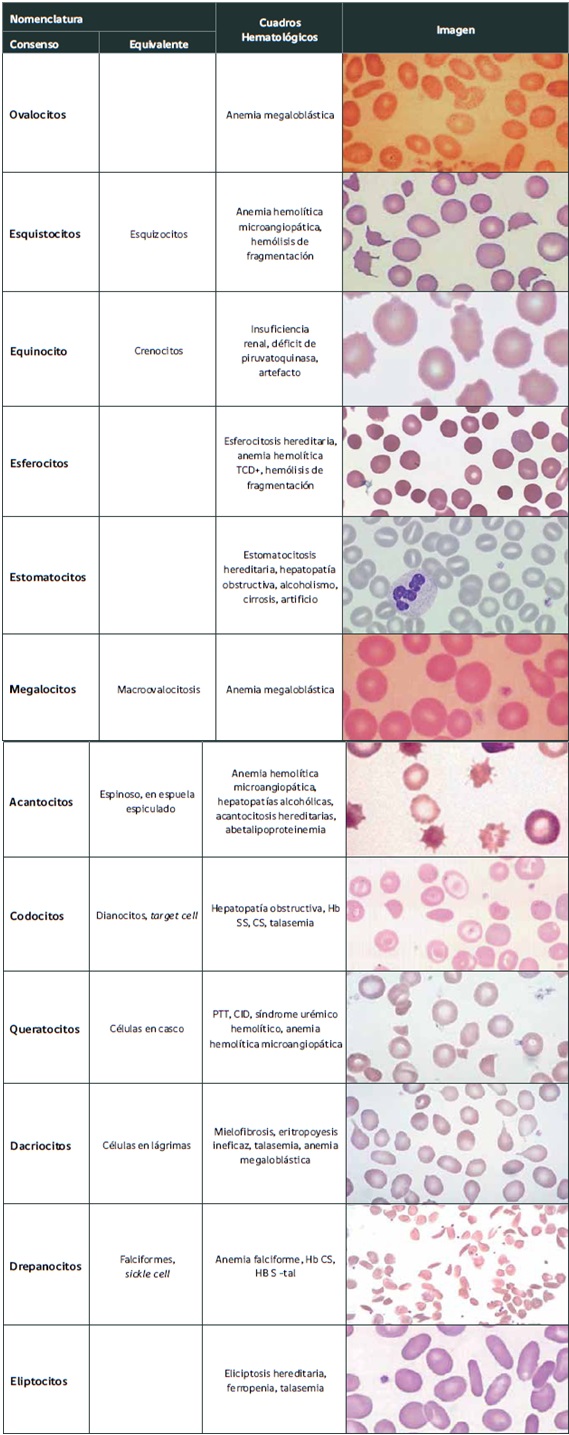
La revisión del frotis de sangre al microscopio es cada vez menos frecuente, pero sigue siendo indispensable para detectar alteraciones morfológicas que los autoanalizadores no pueden detectar, por lo que actualmente la mayoría de los laboratorios ha incorporado criterios de revisión del frotis sanguíneo al microscopio. En la Tabla N° 4 se muestra la nomenclatura de eritrocitos anormales y enfermedades asociadas. Hay que recordar que las variaciones de los G.R. pueden expresarse en el tamaño (anisocitosis), la forma (poiquilocitosis) y la coloración (hipocromía, policromatofilia).
Tabla 4. Alteraciones morfológicas de los eritrocitos.
ANALISIS DE LA SERIE BLANCA
Este análisis incluye el recuento de leucocitos, la fórmula leucocitaria y la observación en el frotis de las alteraciones cualitativas. Hay que diferenciar en la fórmula el porcentaje relativo y el recuento absoluto que debe ser considerado cada vez que existe un aumento o disminución de los diferentes elementos. En el Laboratorio del Hospital del Salvador se considera la “normalidad” en el rango de 4.000-11.000 x mm3.
LEUCOCITOS
Constituyen una población celular heterogénea, sus características morfológicas y funcionales permiten su diferenciación y es en base a estas características que los autoanalizadores de última generación son capaces de realizar recuentos de algunas poblaciones leucocitarias semejantes a los obtenidos por la lectura del frotis al microscopio. Al interpretar un hemograma, el médico no especialista está más habituado al uso de los porcentajes informados para cada una de las poblaciones leucocitarias que al valor absoluto de las mismas, que corresponde a la unidad de volumen (microlitro o litro). Considerar solamente los porcentajes de los diferentes leucocitos puede conducir a errores de interpretación. Si utilizamos como ejemplo los neutrófilos; no es igual 50% de neutrófilos en un recuento total de 10.000 leucocitos por mm3, que 50% de neutrófilos en un recuento total de 1.000 leucocitos. En el primer caso el recuento absoluto de neutrófilos es normal (5.000) y en el segundo caso hay una situación de neutropenia crítica (500) que requiere aviso e intervención de inmediato. De la misma forma, considerando el valor absoluto de la población linfocitaria es posible diferenciar linfocitosis relativa de linfocitosis absoluta. Con frecuencia vemos en el laboratorio que no se identifica en forma oportuna una condición de neutropenia o que solicitan exámenes complementarios para estudio de linfocitosis, al interpretar como linfocitosis absoluta una linfocitosis que es relativa. Otra forma válida de hacer la interpretación correcta es utilizar el porcentaje de una determinada población leucocitaria, con la cifra total de leucocitos. Ej.: 60% de linfocitos con 20.000 leucocitos totales. Los autoanalizadores de última generación han incorporado nueva metodología para diferenciar las principales poblaciones leucocitarias, sin embargo la observación del frotis sanguíneo al microscopio sigue siendo indispensable para evaluar aspectos morfológicos específicos de los leucocitos que no son detectados por los equipos automatizados y que son relevantes para algunos diagnósticos, tales como: aspecto de la cromatina nuclear, presencia de nucléolos, inclusiones citoplasmáticas, hemoparásitos, cambios displásticos, etc. Los autoanalizadores también presentan limitaciones para diferenciar la presencia en la sangre periférica de células propias de patologías hematológicas como: blastos, células inmaduras, prolinfocitos, linfocitos atípicos, células velludas, células plasmáticas, células de Sezary y otras, que deben ser reportadas de inmediato por el laboratorio al médico tratante. En la Tabla Nº5 se observan leucocitos característicos de patologías hematológicas.
La descripción morfológica entregada por el laboratorio es relevante para el clínico, en particular la descripción de células inmaduras o blastos, condición que requiere ser evaluada a la brevedad por el especialista, para descartar leucemias agudas. Se recomienda que cada laboratorio hematológico establezca sus propios criterios de revisión de láminas de acuerdo a la población de pacientes que atiende.
Neutrofilia
Aumento en el recuento absoluto de neutrófilos (neutrófilos > 8.000/ml), se observa con mayor frecuencia en procesos infecciosos bacterianos, puede acompañarse de aumento en la sangre periférica de formas menos maduras de leucocitos, como baciliformes y mielocitos, hallazgo más conocido como desviación a izquierda, si la cifra de leucocitos es más elevada y se observan células inmaduras en el frotis se denomina reacción leucemoide. Se puede observar neutrofilia en cuadros inflamatorios no infecciosos como colagenopatías, en condiciones de estrés, ejercicio intenso, hipoxia y asociada al uso de algunos medicamentos como corticoides, adrenalina, entre otros. La neutrofilia propia de patologías hematológicas como Síndromes Mieloproliferativos crónicos se acompaña de alteración en los recuentos de las otras series celulares y características morfológicas especiales.
Neutropenia
Disminución en el recuento absoluto de neutrófilos (RAN<1.500/ml), la causa más frecuente es la inducida por fármacos, de una lista muy extensa cabe destacar quimioterápicos, antiinflamatorios no esteroidales, antiepilépticos, psicofármacos. En algunas infecciones virales como hepatitis, influenza, HIV y también en sepsis graves se pueden observar neutropenias severas. El parámetro RAN (recuento absoluto de neutrófilos), ha sido incorporado de rutina en el hemograma, permitiendo visualizar de inmediato la condición de neutropenia. Se considera neutropenia severa un RAN < 500 x mm3.
Otras alteraciones en la fórmula diferencial de los leucocitos:
Eosinofilia: Aumento en el recuento absoluto de eosinófilos, (eosinófilos >800/ml). Alergias, parasitosis y algunos fármacos son sus causas más frecuentes.
Linfocitosis: Aumento en el recuento absoluto de linfocitos, (linfocitos >4000/ml). Con mayor frecuencia es producida por infecciones virales.
Monocitosis: Aumento en el recuento absoluto de monocitos, (monocitos>1000/ml). Es característica en el período de recuperación de neutropenias y en convalecencia de cuadros infecciosos.
En la Tabla N° 5 se señala la fórmula leucocitaria o recuento diferencial de los diversos tipos de leucocitos.
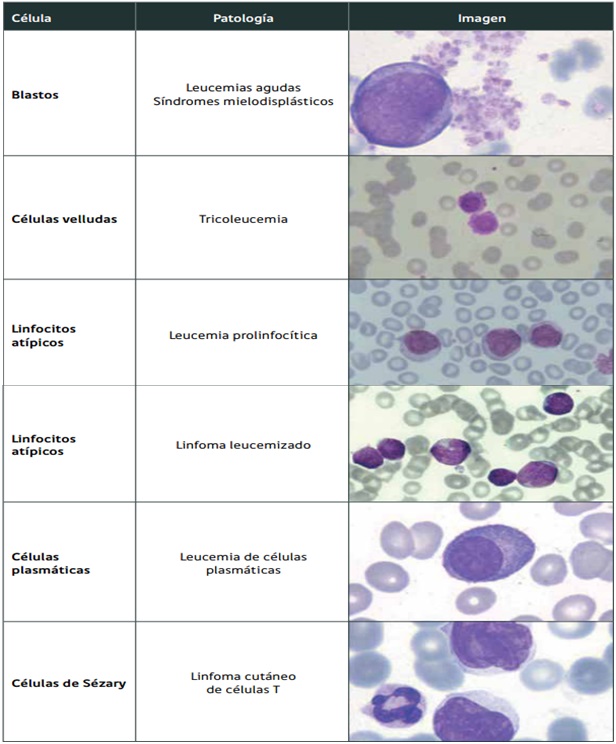
Tabla 6. Fórmula leucocitaria según Schilling o RDL en adultos
| TIPO MORFOLOGICO DE LEUCOCITO | % SEGÚN SCHILLING |
% OTRAS MEDICIONES RDL |
| Basófilos |
0-1 |
0 – 2 |
| Eosinófilos | 1-3 | 1-7 |
| Mielocitos | 0 | 0 |
| Juveniles | 0 | 0 |
| Baciliformes |
0-4 |
3-5 |
| Segmentados | 60-70 | 40-75 |
| Linfocitos | 20-30 | 20-45 |
| Monocitos | 4-6 | 3-9 |
Tabla 7. Causas de leucocitosis y leucopenia
|
Leucocitosis |
Fisiológicas |
Ejercicio intenso Embarazo Crisis convulsiva Adrenalina Trastornos emocionales |
|
Leucocitosis patológicas |
Basofilia Eosinofilia Neutrofilia Linfocitosis Monocitosis |
|
|
Leucopenia |
Infecciones |
Bacterianas: tifoidea, brucelosis, granulias, sepsis Virales: gripe, hepatitis |
|
Enfermedad hematológica |
Anemia perniciosa Anemia aplástica Anemia mieloptísica Leucosis aleucémica Agranulocitosis Hemoglobinuria paroxística nocturna Leucopenia cíclica Leucopenia familiar Leucopenia transitoria neonatal |
|
| Medicamentosa |
CAF Benzol HIN,salicilatos Antineoplásicos Anticonvulsivante Sulfas Antitiroideos Fenotiazinas Hipoglicemiantes orales Fenilbutazona |
|
| Causas varias |
Cirrosis hepática LED Felty Hipertensión portal Shock anafiláctico Esprue Solventes Insecticidas |
Tabla 8. Causas de basofilia y basopenia
|
Basofilia |
Asociación más frecuente |
Deficiencia de hierro, carcinoma pulmonar, anemia de causa no determinada, primer signo de una crisis blástica de una leucosis mieloide crónica, mielodisplasia, insuficiencia renal crónica, leucemia aguda mielógena, anemia sideroblástica con mielodisplasia, mieloma múltiple. |
|
Asociación también con |
Policitemia vera, metaplasia mieloide, mielofibrosis, Enfermedad de Hodgkin, postesplenectomía, anemia hemolítica crónica, reacciones de hipersensibilidad, sinusitis crónica, colitis ulcerativa, TBC, carcinoma, mixedema, Diabetes Mellitus, teniasis, influenza, drogas, intoxicación alimentaria, enfermedades víricas inicio menstruación, eritrodermia,urticaria,artritis reumatoidea, mastocitosis, leucemia a basófilos, nefrosis, administración estrógenos, radiaciones ionizantes |
|
|
Basopenia |
-Hipertiroidismo -Embarazo -Post-tratamiento con hormonas tiroideas -Síndrome de Cushing -Stress -Terapia esteroidal prolongada -Terapia prolongada con heparina -Postirradiación -Pos quimioterapia -Período inmediato reacciones alérgicas -Período agudo de infecciones -Neoplasia -Hemorragias |
Tabla 9. Principales causas de eosinofília, eosinopenia y aneosinofilia
|
EOSINOFÍLIA |
Alérgicas y autoinmunes |
Asma bronquial, fiebre de heno, urticaria, periarteritis nodosa, LES, AR, esclerodermia, dermatomiositis, colagenosis eosinofílica diseminada (enfermedad de Churg-Strauss), Síndrome de Harkavy (asma hipereosinofílica maligna). |
| Alergia a drogas |
Tartrazina, colorantes aditivos de alimentos y medicinas, antibióticos, antibióticos anti TBC, antimicoticos, fenotiazinas, anticonvulsivantes, barbitúricos, difenilhidantoína, cloropropamida, tolbutamida, citotóxicos, aspirina, metildopa. |
|
| Infecciosas | Fiebre reumática, eritema multiforme, brucelosis, enfermedades por micobacterias, clamidias, aspergilosis pulmonar, | |
|
Infestaciones Parasitarias |
Triquinosis, distomatosis, ascaridiasis, oxiuriasis, teniasis, hidatidosis, equinococosis, esquistosomiasis, estrongilosis, pneumocistis, amebiasis. |
|
| Endocrinas |
Addison, panhipopituitarismo, Enfermedad linfomatosa intestinal, Enfermedad de Crohn, colitis ulcerativa, gastroenteritis eosinofílica |
|
| Dermatológica | Eccema, pénfigo, dermatitis herpetiforme, escabiosis, prurigo, angioedema, vasculitis, enfermedades granulomatosas, foliculitis a eosinófilos de Ofugi, celulitis a eosinófilos, fasceitis a eosinófilos (síndrome de Schulman o pseudo esclerodermia a eosinófilos) | |
| Hematológicas |
Síndromes mieloproliferativos, leucemia eosinofílica, enfermedad de Hodgkin, linfomas no Hodgkin, linfomas de células T, mieloma múltiple, remisión anemia perniciosa, postesplenectomía. |
|
|
Enfermedades por inmunodeficiencia |
Enfermedad del injerto contra el huésped, neutropenia cíclica, déficit de IgA |
|
| Malignas |
Carcinoma ovárico, hepático, broncogénico, cabeza de páncreas, colon, metástasis óseas y cerebrales, mastocitosis sistémica, carcinoma epidermoide del útero, carcinoma gástrico, vesical, tiroideo, linfoepiteliomas. |
|
| Otras |
Picaduras de insectos, picadura de la araña viuda negra y serpientes, Postirradiación, intoxicación por fósforo, hipersensibilidad a la aspirina, familiar, adenomas bronquiales, convalescencia enfermedades infecciosas, sarcoidosis, hipoxia, diálisis peritoneal, endomiocarditis fibroplástica de Loefler, neumonía crónica eosinofílica, granuloma eosinofílico de la vejiga, granuloma eosinofílico del tubo digestivo, parotiditis alérgica del niño, síndrome hipereosinofílico idiopático. |
|
|
EOSINOPENIA |
Fiebre tifoidea, prueba de Thorn, post-stress (cirugía mayor, quemaduras severas, pérdida sanguínea, shock eléctrico, eclampsia, parto, infecciones severas, infarto agudo de miocardio), síndrome de Cushing, administración de corticoides y ACTH. |
|
|
ANEOSINOFILIA |
Período agudo de enfermedades infecciosas. Período más grave de enfermedades hematológicas (anemia perniciosa). Período máximo de intoxicaciones; uremia, diabetes. |
Tabla 10. Causas de neutrofilia y neutropenia
| Causas |
Neutrofília aguda |
Neutrofília crónica | Neutropenia adultos |
|
Enfermedades hematológicas y neoplasias |
Hemólisis aguda. |
-Recuperación agranulocitosis o terapia, por anemia megaloblástica; hemólisis crónica, hemorragia crónica, asplenia, leucemia mieloide crónica y –Otros trastornos mieloproliferativos–Mononucleosis infecciosa -Leuco aféresis continua – Leucocitosis idiopática crónica -Neoplasias: gástrica, broncogénica, mama, renal, hepática, pancreática, uterina, cánceres de células escamosas, tumores cerebrales, melanoma. -Rara vez: enfermedad de Hodgkin, otros linfomas, mieloma múltiple. |
-Anemia megaloblástica, anemia aplásica, anemia mieloptísica, neutropenia crónica hipoplástica, -Neutropenia autoinmune -Neutropenia esplénica -Pseudoneutropenia -Reticulosis medular histiocítica -Síndrome mielodisplásico -Leucemia aleucémica -Neutropenias autoinmunes e isoinmunes -Hiperesplenismo |
|
Inflamación, necrosis tisular, inmunológicas |
Infarto agudo de miocardio, quemaduras, shock eléctrico, trauma, gota, anoxia, ovulación, complejos antígenos-anticuerpo, activación del complemento, vasculitis aguda, gangrena, necrosis bacteriana. |
-Síndrome de Felty, -Lupus eritematoso sistémico( LES ) | |
| Trastornos metabólicos y endocrinos | Uremia, acidosis, eclampsia, gota aguda |
Eclampsia, azoemia, necrosis hepática, acidosis, gota, embarazo, lactancia, tormenta tiroidea, sobreproducción de ACTH o glucocorticoides. |
|
| Trastornos hereditarios y congénitos |
Síndrome de Down Trombocitopenia, Neutrofília-hereditaria familiar Urticaria por frío Familiar. |
|
Intoxicaciones por drogas, acción hormonas y toxinas |
intoxicación por sustancias químicas, fármacos, venenos, mercurio, adrenalina, epinefrina, etiocolanolona, endotoxina, corticoides, serotonina, histamina por vacuna tífica, caseína, peptona. veneno de la araña viuda negra. |
heparina, benceno, plomo, mercurio, etilenglicol, cisteína, digitálicos, litio, cloropropamida. |
inducida por fármacos, sulfonamidas, antibióticos, analgésicos, depresores de la MO, arsenicales, antitiroideos., etc. |
| Otras |
estímulo físico y emocional: frío, calor, ejercicios, convulsiones, taquicardia, dolor, prurito, vómitos, anestesia, cirugía, trabajo de parto, pánico, stress severo, hemorragia aguda |
radiacionesionizantes, endotoxinas, diálisis ,inanición, deficiencia de cobre |
Tabla 11. Causas de linfocitosis y de linfocitopenia
|
LINFOCITOSIS |
Benignas* *En las personas sanas pueden observarse hasta un 12 % de linfocitos atípicos |
-Virosis: Hepatitis, mononucleosis infecciosa, infección por citomegalovirus, SIDA (síndrome retroviral agudo), hepatitis, neumonia viral, parotiditis -Bacterianas: brucelosis, tifoidea, infecciones crónicas, TBC, convalecencia de una infección aguda. -Toxoplasmosis -Sífilis -Enfermedades autoinmunes: miastenia gravis y otras -Drogas y reacciones alérgicas -Vasculitis -Enfermedad del suero -Tirotoxicosis -Insuficiencia suprarrenal: Enfermedad de Addison -Hipopituitarismo -Enfermedad de Crohn -Neutropenia con linfocitosis relativa -Colitis ulcerativa -Post-esplenectomía -Linfocitosis benigna monoclonal tipo B |
| Malignas |
Tipo B -Leucosis linfática crónica B. -Leucosis prolinfocítica tipo B -Tricoleucosis -Linfoma no Hodgkin Tipo T -Leucosis linfática crónica T -Leucosis prolinfocítica tipo T -Linfoma/leucemia adultos tipo T -Linfoma cutáneo T (Síndrome de Sezary). -Carcinoma. |
|
| LINFOCITOPENIA | Disminución de la producción linfocitaria |
Anemia aplásica, neoplasias, enfermedad de Hodgkin avanzada, carcinoma terminal, infecciones, SIDA, Trastornos de inmunoglobulinas: Síndrome Wiskott-Aldrich, ataxia telangectasia, inmunodeficiencia combinada, linfopenia con disgamaglobulinemia |
| Aumento de la destrucción linfocitaria |
Irradiación, quimioterapia antineoplásica, administración globulina antilinfocítica, linfopenia episódica, aumento corticoides plasmáticos (administración ACTH o esteroides, stress), insuficiencia cardíaca congestiva, Síndrome de Cushing. |
|
| Aumento de la pérdida intestinal de linfocitos |
Drenaje ducto torácico, linfagiectasia intestinal, obstrucción del drenaje linfático (Enfermedad de Whipple, linfangitis intestinal, obstrucción linfática, tumoral, infiltrativa o por fibrosis), insuficiencia cardíaca derecha (insuficiencia tricuspídea, pericarditis constrictiva, cardiomiopatía). |
|
| Miscelánea |
Sarcoidosis, miastenia gravis, LES, TBC miliar, insuficiencia renal aguda o crónica, hemodiálisis crónica, terapia inmunosupresora, infecciones graves. |
Tabla 12. Condiciones asociadas con monocitosis, monocitopenia y plasmocitosis
|
MONOCITOSIS |
Enfermedades hematológicas |
Preleucemia, leucemia mielomonocítica crónica, leucemia aguda mielomonocítica, policitemia vera, linfomas, mieloma múltiple, anemia hemolítica, púrpura trombocitopénica idiopática, neutropenias crónicas, histiocitosis maligna, post-esplenectomía. |
| Cánceres no hematológicos | ||
| Enfermedades Inflamatorias e inmunes |
Conectivitis (Artritis reumatoide, Lupus eritematoso sistémico), hepatopatía alcohólica, arteritis temporal, miositis, poliarteritis nodosa, colitis ulcerativa, enteritis regional, Esprue, sarcoidosis. |
|
| Infecciones |
TBC, EBSA, Sífilis, micobacterias, Fiebre de origen desconocido. |
|
| Infestaciones parasitarias |
-Paludismo, |
|
| Miscelánea | Envenenamiento por tetracloroetano, | |
| MONOCITOPENIA |
-Infecciones agudas -Tricoleucemia -Leucemias agudas -Efecto corticoides y citostáticos |
|
| PLASMOCITOSIS |
-Virosis agudas: rubéola, mononucleosis infecciosa -TBC -Infecciones severas -Cirrosis hepática, -Nefropatía crónica -LES -Artritis reumatoide -Reacción alérgica al suero -Saturnismo -Anemia aplástica -Leucemia células plasmáticas -Mieloma múltiple -Enfermedad de Hodgkin -Leucemia linfática crónica, -Malignidades: cáncer mama, próstata, riñón, hígado |
Tabla 13. Causas de reacción leucoeritroblástica
| Hipoxemia |
Enfermedades respiratorias, cardiopatía congénita cianótica |
| Infiltración medular (mieloptosis) |
-Carcinomatosis, mielofibrosis, enfermedades mieloproliferativas, síndrome de Down, síndromes mielodisplásticos, trastornos linfoproliferativos -TBC diseminada, toxoplasmosis, sífilis, citomegalovirus, herpes. -Sarcoidosis |
| Mieloproliferación anormal |
-Pérdida aguda y crónica de sangre -Anemias hemolíticas graves -Anemias nutricionales graves |
| Miscelánea |
Sepsis, insuficiencia cardíaca, uremia, enfermedades severas terminales, osteopetrosis, vasculitis. |
ANALISIS DE LAS PLAQUETAS
Hay diferentes métodos para efectuar el recuento de plaquetas. El recuento en el frotis es aproximado y su rango normal es de aproximadamente 7-21 plaquetas x campo de inmersión. El conteo de plaquetas en cámara acepta como normal un rango de 140.000-440.000x mm 3. El conteo de mayor precisión se efectúa con contadores electrónicos y el coeficiente de variación es de 3-4%.
La automatización de los recuentos hematológicos ha permitido incorporar el recuento plaquetario en forma habitual al informe del hemograma. El pequeño volumen de las plaquetas y su capacidad de agregación y adhesión representó por años una limitante para su recuento en cámara, de modo que la forma más frecuente utilizada para informar el recuento plaquetario consistía en una apreciación directa al frotis, lo que requería excelencia en la técnica de extensión y tinción del frotis y gran experiencia del observador. Con el perfeccionamiento de los sistemas automáticos de recuento, que incluyen impedancia y lectura óptica mediante láser (incluyendo algunos equipos la posibilidad de agregar método inmunológico para reconocer marcador CD61), se obtienen recuentos plaquetarios rápidos y confiables. Los índices plaquetarios desarrollados son cada vez más utilizados por los especialistas.
Trombocitopenia
Es la disminución del recuento plaquetario bajo el rango de referencia establecido por el laboratorio (recuento plaquetario <100 x109/l).
Puede ser originada por diversos mecanismos:
– Inmunológico: por presencia de anticuerpos, como es el caso del Púrpura Trombocitopénico Inmune, lupus eritematoso sistémico, síndrome de Evans, síndrome antifosfolípido y trombopenia isoinmune neonatal, entre otras patologías.
– Trombopoyesis ineficaz: se observa en la anemia perniciosa, mieloptisis, mielodisplasias, hemoglobinuria paroxística nocturna, radiación, drogas antineoplásicas, entre otros.
– Destrucción no inmune, sobreconsumo: se observa en sepsis, CID, hemangioma cavernoso, infección por HIV. -Distribución anormal o secuestro: en hiperesplenismos de cualquier origen.
Pseudotrombocitopenia
El hallazgo de un recuento bajo de plaquetas, no sospechado e inesperado para el cuadro clínico del paciente, puede corresponder a una pseudotrombocitopenia. Algunos ejemplos de esta condición son: las punciones venosas difíciles (en niños pequeños, ancianos) que pueden originar activación plaquetaria con formación de microcoágulos, la agitación insuficiente del tubo para mezclar la muestra de sangre con el anticoagulante es otra causa de micro coágulos. También produce un recuento falsamente disminuido el efecto de agregación plaquetaria “in vitro” provocado por el anticoagulante EDTA, mediante activación de anticuerpos antifosfolí- pidos. Este efecto se reconoce fácilmente por la observación de las plaquetas agregadas al frotis y el laboratorio sugiere en estos casos análisis de una nueva muestra obtenida con otro anticoagulante como citrato o ACD.
Trombocitosis
Corresponde a recuento de plaquetas mayor al rango de referencia establecido por el laboratorio (recuento plaquetario > 400 x 10˄9/l), se puede observar en diferentes patologías como: cuadros inflamatorios crónicos, recuperación de procesos infecciosos, hemorragia aguda, déficit de fierro, post esplenectomía, entre otros. Trombocitosis con alza progresiva y sostenida en el recuento plaquetario se asocia a síndromes mieloproliferativos crónicos: leucemia mieloide crónica, policitemia vera, mielofibrosis y especialmente a trombocitosis esencial.
Tabla 14. Clasificación de las trombocitopenias
|
Púrpura trombocitopénico inmunológico, síndrome de P.T.I. |
Idiopático | PTI Agudo, crónico, recurrente |
| Sintomático |
-Drogas:heparina,quinidina,procainamida,quinina, penicilina, sulfonamidas -Sepsis -Anemia aplásica, LES, vasculitis inmune -Leucemia aguda síndrome linfoproliferativo -Post-transfusional -Síndrome de Evans |
|
|
Púrpura trombocitopénico no inmune |
Trombocitopoyesis ineficaz |
-Anemia perniciosa y afines -Hemoglobinuria paroxística nocturna, -Mieloptisis -Síndrome mielodisplástico -Radiaciones ionizantes -Síndrome de Di Guglielmo -Fármacos:alcohol,agentes antineoplásicos |
|
Destrucción no inmune de las plaquetas |
-Septicemia,EBSA,TBC, SIDA,mononucleosis infecciosa -Coagulación intravascular diseminada, Síndrome de Moschowitz -Hemangioma cavernoso |
|
|
Aplasias medulares y mieloptisis |
Ristocetina,defecto intracorpuscular de las plaquetas: síndrome de Wiskott Aldrich y otros |
TABLA 15. CAUSAS DE RECUENTO PLAQUETARIO ELEVADO
| Enfermedades Hereditarias |
Asplenia, síndrome de Down. |
| Enfermedades mieloproliferativas |
Trombocitosis esencial, policitemia vera, leucosis mieloide crónica, metaplasia mieloide agnogénica |
|
Trombocitosis |
Trastornos inflamatorios crónicos: artritis reumatoide, fiebre reumática, poliarteritis nodosa, granulomatosis de Wegener, colitis ulcerativa, enteritis regional, TBC, cirrosis hepática, sarcoidosis, neumonitis crónica, osteomielitis, artritis gonorreica. |
|
Otras enfermedades |
Quemaduras, hipotermia, preeclampsia, recuperación de infección aguda, hemorragia aguda, deficiencia de hierro, anemia megaloblástica, deficiencia de vitamina E, anemia hemolítica, carcinoma, enfermedad de Hodgkin y linfomas no Hodgkin, post-esplenectomía, otros procedimientos quirúrgicos. Respuesta a drogas (corticoides, vincristina, epinefrina), ejercicio. Síndrome de abstinencia de alcohol. Recuperación de trombocitopenia, osteoporosis, prematurez, enfermedad por rechazo injerto-huésped, síndrome nefrótico, insuficiencia renal, trauma, tromboembolismo, tromboflebitis. |
ANALISIS DE OTROS PARAMETROS
RETICULOCITOS
El recuento de reticulocitos mide la producción de glóbulos rojos. Los reticulocitos corresponden a los glóbulos rojos jóvenes con RNA residual. El RNA tiene afinidad por los colorantes básicos de la tinción May Grunwald Giemsa, utilizada para la evaluación del frotis al microscopio, es esta afinidad la que da a los reticulocitos el característico color gris azulado que se denomina policromatofilia. El recuento no automatizado de reticulocitos se realiza en un frotis teñido con tinción de Azul Cresil brillante. El recuento automático de reticulocitos basado en citometría de flujo con colorantes específicos que se enlazan al RNA, es entregado por los autoanalizadores como recuento absoluto y porcentaje y ha sido incorporado en muchos laboratorios por su menor variabilidad inter observador y por disminuir el tiempo de informe del hemograma. El recuento de reticulocitos aumentado o disminuido, permite clasificar a las anemias en regenerativas y arregenerativas, constituyendo otra herramienta de gran utilidad para orientar el diagnóstico de anemia. Se observa recuento disminuido o ausencia de reticulocitos en anemias por falla medular (aplasia, infiltración), y recuento de reticulocitos elevados asociado a las anemias secundarias a destrucción periférica (hemólisis).
El rango normal en adultos es de 0.2 a 2% (25-85x109/l); El recuento de reticulocitos puede expresarse en porcentajes con respecto a la cifra global de glóbulos rojos o en valor absoluto. Si se expresa en porcentaje deberá corregirse cuando hay anemia multiplicando el porcentaje de reticulocitos del paciente por el producto de la división del hematocrito del paciente dividido por el hematocrito normal.
Valor absoluto o número de reticulocitos.
Es el número de reticulocitos presentes en un determinado volumen de sangre. La determinación de este valor exige conocer previamente el RBC de la muestra. Se calcula según la siguiente fórmula:
![]() Los valores normales del número absoluto de reticulocitos van desde un 25 y un 90 x 109/l de sangre, pero hay que considerar que el valor es algo más alto en niños y mujeres y más bajo en hombres y ancianos.
Los valores normales del número absoluto de reticulocitos van desde un 25 y un 90 x 109/l de sangre, pero hay que considerar que el valor es algo más alto en niños y mujeres y más bajo en hombres y ancianos.
Su utilidad consiste en monitorizar la respuesta terapéutica al tratamiento de las anemias con hierro, vitamina B12, folatos, y en la pérdida de sangre; respuesta al tratamiento pos supresión y trasplante de Medula Ósea; respuesta a la eritropoyetina.
Causas de variación
- Reticulocitopenia: El porcentaje de reticulocitos está disminuido, inferior a 0,5 o cercano al 0 %. Se presenta en las anemias ferropénicas, megaloblásticas, anemias por mecanismos múltiples, anemias por insuficiencia medular, enfermedad hemolítica autoinmune grave, crisis arregenerativas, alcoholismo y mixedema.
- Reticulocitosis: El porcentaje de reticulocitos aumenta sobre el 2 %.Esta respuesta de aumento de la eritropoyesis se observa en los periodos pos hemorragias, en los tratamientos anti anémicos y en las anemias hemolíticas y otros procesos hematológicos como las poliglobulias, carcinomas metastásicos en la Medula Ósea, enfermedad de Di Guglielmo.
Corrección del recuento de reticulocitos
Para poder realizar el recuento de reticulocitos en la estimación de la respuesta medular son necesarias dos correcciones. La primera corrección permite ajustar el recuento de reticulocitos según el número reducido de eritrocitos circulantes. En la anemia puede estar aumentado el porcentaje de reticulocitos sin que se hayan producido modificaciones en su número absoluto. Para corregir este efecto, se multiplica el porcentaje de reticulocitos por el cociente entre la Hb o el Hto del paciente y la Hb / Hto esperados según la edad y el sexo del paciente. Esta corrección proporciona una estimación del recuento absoluto de reticulocitos. Estos cálculos matemáticos, actualmente los hace el Citométro de Flujo.
1. Corrección número 1 de la anemia: Esta corrección da lugar al Recuento Absoluto de Reticulocitos.
![]()
En una persona, cuyo recuento de reticulocitos es de 12%, la Hb es de 7.1 g/dL, y el Hto del 22%, el Recuento Absoluto de Reticulocitos es: 12 x (22 / 45) = 5,8 %
Índice de Producción de Reticulocitaria (IPR)
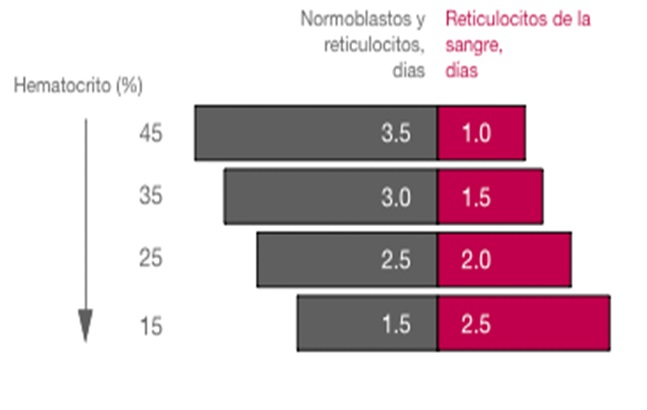
Para convertir el recuento de reticulocitos corregido en un índice de producción medular es necesaria una segunda corrección que depende de si algunos reticulocitos circulantes se han liberado prematuramente de la Medula Ósea. Para esta segunda corrección se estudia el frotis de sangre periférica con el objetivo de comprobar sí existen macrocitos policromatófilos. Estas células, que son reticulocitos liberados de manera prematura, se denominan “células de desplazamiento”. En la Figura 3 se muestra la relación entre el grado de desplazamiento y el factor de corrección del mismo que es necesario. Esta corrección es imprescindible debido a que las células liberadas de forma prematura sobreviven como reticulocitos en la circulación durante más de 1 día, dando lugar de esta manera a una estimación falsamente elevada de la producción diaria de eritrocitos. Si está aumentada la policromatofilia, el recuento de reticulocitos, se debe dividir de nuevo por un factor de 2 para tener en cuenta el tiempo de maduración más prolongado de estas células. El segundo factor de corrección varía entre 1 y 3, según la gravedad de la anemia. En general, se usa una corrección de 2. En la Figura 3 se muestra un cuadro con los días de maduración en sangre periférica de los reticulocitos que están determinados según el Hto del paciente. Son valores obtenidos experimentalmente.
Cuando no se observan células policromatófilas en el frotis de sangre periférica, no es necesaria la segunda corrección. El recuento de reticulocitos con la doble corrección se denomina Índice de Producción de Reticulocitos (IPR), y proporciona una estimación de la producción de la MO con respecto a la normalidad.
2. Corrección número 2 respecto al mayor ciclo vital en la sangre de los reticulocitos liberados prematuramente. Esta corrección da lugar al Índice de Producción de Reticulocitos.
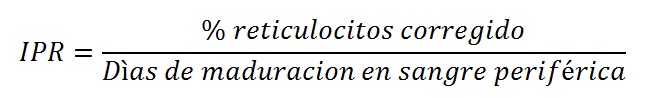
En el mismo ejemplo anterior, si la persona tiene un 5.8 % correspondiente al % de reticulocitos corregido o Recuento Absoluto de Reticulocitos, el Índice de Producción de Reticulocitos es:
Figura 3
VELOCIDAD DE ERITROSEDIMENTACION (VHS)
Es el tiempo que tardan en decantar los eritrocitos en una columna de sangre de un volumen determinado. Técnica publicada por Westergreen en 1926, mide la longitud de la columna de sangre anticoagulada con citrato, que queda libre de eritrocitos luego de una hora de permanecer en posición vertical. La VHS depende: del potencial z (potencial electrostático negativo de la membrana de los eritrocitos que lleva a los eritrocitos a repelerse entre sí), del recuento de eritrocitos, de la viscosidad del plasma, las proteínas plasmáticas, fibrinógeno, entre otros. Los reactantes de fase aguda de la inflamación modifican el potencial z de los eritrocitos aumentando la VHS. En el último tiempo se ha discutido la utilidad de este examen por su baja especificidad, ya que puede verse afectada por una gran cantidad de condiciones, incluso fisiológicas como edad, sexo y embarazo. Se observa aumento moderado de la VHS asociado a patologías infecciosas, anemia, cuadros inflamatorios, neoplasias, etc. Sin emb argo, c uando la V HS e s t á elev ada por s obr e 100 mm/h, adquiere alta especificidad y es útil en diagnóstico y seguimiento de patologías como: mieloma múltiple, enfermedad de Waldestrom, cáncer metastásico, colagenopatías (polimialgia reumática y arteritis temporal) y linfomas. Por ser una técnica simple y de bajo costo, la VHS ha mantenido su vigencia, considerándose una herramienta práctica para el clínico, como un indicador de amplio espectro de enfermedad.
En la tabla N° 16 se enumeran las condiciones clínicas en las que la (VHS) es > 100 mm/hora, aumento moderado y VHS baja o cero.
Tabla 16. CORRELACION CLINICA DE LA VHS
|
VHS > 100 mm/hora |
Mieloma múltiple y Enfermedad de Waldenstrom Linfomas Leucemias Anemia severa Carcinoma y metástasis Sarcomas Infección bacteriana severa Conectivitis Cirrosis biliar o portal Colitis ulcerativa Nefropatía severa Neumonitis viral TBC Arteritis temporal |
|
VHS aumento moderado |
Enfermedades infecciosas agudas o crónicas Infecciones agudas localizadas Reactivación de una infección clínica TBC Hepatitis aguda infecciosa Tumores malignos con necrosis Fiebre reumática Artritis reumatoide Infarto miocardio Síndrome post-comisurotomía Nefrosis Glomerulonefritis aguda Púrpura Schönlein Henoch Hipertiroidismo Hipotiroidismo Hemorragia interna Embarazo ectópico después del tercer mes Edad avanzada Hiperlipidemia Ingestión oral de anticonceptivos Dextrán intravenoso Intoxicación por arsénico y plomo |
|
VHS baja o cero |
Policitemia vera Hipofibrinogenemia Drepanocitosi Hemoglobinosis C Esferocitosis |
Tabla 17. CAUSAS DE PANCITOPENIA
| INSUFICIENCIA DE LA MEDULA OSEA |
Anemia aplásica adquirida Anemia aplásica hereditaria |
|
SUSTITUCION DE LA MEDULA OSEA (Mieloptisis) |
Leucemia aleucémica Mieloma múltiple Carcinoma metastático Mielofibrosis, mieloesclerosis, metaplasia mieloide gnogénica Leucemia aguda por megacariocitos (M7) Hairy cell leukemia Anemia refractaria normoblástica Síndrome de Di Guglielmo Síndrome mielodisplástico |
| ENFERMEDADES QUE COMPROMETEN EL BAZO (Hiperesplenismo) |
Esplenomegalia congestiva Linfomas Enfermedades infiltrativas (Gaucher, Niemann-Pick, Letterer-Siwe) Sarcoidosis Pancitopenia primaria esplénica |
|
INFECCIONES |
Sepsis fulminante TBC miliar Sífilis Micosis diseminadas SIDA |
|
ENFERMEDADES POR DEFICIENCIA DE VITAMINAS |
Avitaminosis B12 o Ácido fólico Déficit de Piridoxina |
| OTRAS ENFERMEDADES |
Coagulación intravascular diseminada Hemoglobinuria paroxística nocturna Timoma Insuficiencia renal crónica LES |
OTRAS CONDICIONES QUE AFECTAN LOS RECUENTOS HEMATOLÓGICOS
Al interpretar los resultados informados en el hemograma el clínico debe tener en consideración algunas condiciones propias de su paciente que pueden afectar los recuentos celulares. Estas condiciones habitualmente no son informadas al laboratorio:
Muestra diluida: Muestra de sangre obtenida directamente de vías venosas y/o en sitio cercano a infusión de suero. La hemodilución afecta a todos los recuentos, disminuyendo hematocrito, leucocitos y plaquetas, conservando las características morfológicas, los índices eritrocitarios y la fórmula diferencial.
– Trabajo (permanencia) en altura – Tabaquismo severo: Aumenta el recuento de eritrocitos. – Poliglobulia secundaria.
– Ejercicio intenso: Puede ser causa de leucocitosis y neutrofilia.
– Efecto de medicamentos: Con frecuencia el paciente olvida mencionar fármacos de uso permanente (generalmente asociados a patologías crónicas) en la información que entrega en el laboratorio. Muchos fármacos alteran los recuentos celulares, si este efecto no es conocido por el médico que solicitó el examen, un resultado esperable para la condición del paciente, puede confundir e inducir a solicitar exámenes complementarios innecesarios. En el laboratorio se obtienen a diario resultados fuera de rango de referencia por efecto de medicamentos, a modo de ejemplo cabe mencionar el efecto de:
| Fármaco | Efecto |
| Corticoesteroides |
Neutrofilia Ausencia de eosinófilos |
| Litio | Leocucitosis (neutrofilia) |
| AINES |
Leucopenia Neutropenia |
| Ácido valproico | Trombocitopenia |
| Inmunosupresores (azathioprina, metotrexato) |
Anemia macrocítica Pancitopenia |
| Isotrenitoína | Pancitopenia |
| Tratamientos quimioterapéuticos asociados a factores estimulantes de médula ósea |
Leucocitosis intensa Reacciones de tipo leucemoide |
RESUMEN Y CONCLUSIONES
Una vez completado el análisis por separado de las distintas series, es necesario realizar una síntesis e integración de los hallazgos. La interpretación de una anomalía que compromete una sola serie corresponde a un problema periférico, por ejemplo anemia por hemorragia, leucocitosis por infección, etc.
La asociación de anomalías a nivel de diferentes series es a menudo expresión de una etiología medular central. En las anemias es frecuente la presencia de alteraciones asociadas de dos o tres series. Estas asociaciones permitirán formular una línea de investigación diagnóstica.
CONSIDERACIONES FINALES
Otro punto importante a considerar en la interpretación del hemograma son las variaciones fisiológicas. Su número es notable y puede explicar los cambios de un hemograma a otro en un mismo sujeto.
Por último es importante considerar que pueden existir errores en las determinaciones y además el clínico debe tener mucho cuidado con las falsas interpretaciones. Por ejemplo definir una anemia por el recuento de glóbulos rojos aislado; no considerar las variaciones del volumen plasmático en las cuales se producen pseudoanemia por hemodilución (ej. embarazo, nefritis aguda, esplenomegalia gigante, cirrosis hepática). También una anemia puede ser enmascarada por hemoconcentración (estrés, deshidratación, shock). Se debe evitar el diagnóstico de poliglobulia cuando hay una disminución del volumen plasmático, como ocurre en la deshidratación grave, grandes quemaduras, enfermedad de Addison, síndrome de Cushing. Respecto a los leucocitos no es conveniente considerar como leucopenia un recuento de 4.5x109/L.Tampoco se puede diagnosticar una leucemia ante un 1-3% de mielocitos o juveniles Recordar que en el embarazo normal pueden aparecer mielocitos.
No está de más recordar que para garantizar la utilidad clínica del hemograma, los laboratorios clínicos deben velar por la calidad analítica de los resultados, mientras los médicos deben poner su esfuerzo en la mejor interpretación posible a la luz del contexto clínico de cada paciente.
REFERENCIAS BIBLIOGRÁFICAS
Dr. Guido Osorio Solís
Servicio de Medicina
Sección Hematología
Universidad de Chile
Hospital del Salvador
INTERPRETACIÓN CLÍNICA DEL
HEMOGRAMA DRA. MÓNICA TORRENS P. [REV. MED. CLIN. CONDES – 2015; 26(6) 713-725]
