Garantías
Garantía de acceso:
- Todo beneficiario de 15 años y más:
- Con confirmación de indicación quirúrgica tendrá acceso a cirugía, seguimiento y tratamiento anticoagulante según indicación médica.
- En tratamiento anticoagulante, tendrá acceso a continuarlo.
Garantía de oportunidad:
- Tratamiento
- Dentro de 45 días desde la confirmación de indicación quirúrgica.
- Seguimiento
- Dentro de 15 días desde indicación médica.
Objetivos
- Ayudar a tomar decisiones clínicas en el diagnóstico y manejo de pacientes con algún tipo de valvulopatía crónica.
- Guiar las decisiones de referencia de pacientes desde el sitio de atención inicial a Centros de Referencia de mayor complejidad.
- Destacar las indicaciones del tratamiento quirúrgico para cada patología valvular.
Introducción
Las valvulopatías son las enfermedades propias de las válvulas del corazón, cuya función es abrirse y cerrarse correctamente durante el ciclo cardiaco. Las válvulas pueden dañarse por infecciones, por traumatismos, por envejecimiento u otras causas. La alteración resultante se puede manifestar en una disminución de la apertura de la misma (estenosis), el cierre insuficiente (insuficiencia) o una combinación de las mismas.
Las cuatro categorías de valvulopatías corresponden a:
- Valvulopatía Mitral: Separa la aurícula izquierda del ventrículo izquierdo.
- Valvulopatía Aórtica: Separa el ventrículo izquierdo de la arteria aorta.
- Valvulopatía Pulmonar: Separa el ventrículo derecho de la arteria pulmonar.
- Valvulopatía Tricúspide: Separa la aurícula derecha del ventrículo derecho.
En la evaluación diagnóstica debemos considerar las causas de la lesión y la severidad de las alteraciones hemodinámicas, verificando la consistencia entre síntomas, signos y resultado de los exámenes de laboratorio. La indicación de una intervención para corregir la lesión valvular debe tener en consideración la evolución natural de la enfermedad y los resultados de la intervención de acuerdo a las características personales de cada paciente.
Una de las causas más frecuentes lo constituye la fiebre reumática. La prevención secundaria de la fiebre reumática consiste en el uso prolongado de Penicilina Benzatina 1.200.000 U. cada 30 días o Sulfadiazina 1 g/día en casos de alergia a penicilina, o Eritromicina 250 mg 2 v/día para prevenir la reaparición de infecciones estreptocócicas. La duración de la prevención secundaria dependerá de la presencia de carditis, valvulopatía, y de la edad del paciente.

La válvula aórtica puede dañarse por infecciones, traumatismos y trastorno degenerativo, siendo este último la causa más frecuente. La alteración resultante se puede manifestar en una disminución de la apertura de la misma (estenosis), el cierre insuficiente (insuficiencia) o una combinación de ambas.
RECOMENDACIONES
- Prótesis Valvulares
- Recomendaciones Prótesis Valvulares
Válvulas Biológicas
Pueden ser de dos clases: de origen animal o xenoinjerto y de origen humano, de donante cadáver (homoinjerto) o del propio paciente (autoinjerto).
Ventajas:
- Bajísimo riesgo de trombosis.
- No requieren de anticoagulantes a largo plazo.
- No hay medicación anticoagulante diaria y se reducen los exámenes de sangre periódicos.
- Vida normal sin restricciones de ningún tipo.
Desventajas:
- Puede requerir de una reoperación al cabo de algunos años (10 – 15 años) y esto principalmente por la degeneración del tejido de la válvula biológica.
Recomendaciones:
- Deseo expreso del paciente informado.
- Ausencia de disponibilidad de una anticoagulación de buena calidad (contraindicación o alto riesgo, poca disposición, problemas de cumplimiento, estilo de vida, ocupación).
- Reoperación por trombosis de la válvula mecánica en un paciente con un mal control anticoagulante demostrado.
- Pacientes en los que una nueva cirugía valvular futura tendría un riesgo bajo.
- Esperanza de vida limitada, comorbilidad severa o edad > 65-70 años.
- Mujer joven que considere la posibilidad de embarazo.
Tratamiento anticoagulante:
- En pacientes con bioprótesis en posición aórtica, en ritmo sinusal y sin otra indicación de anticoagulación oral, indicar AAS 100 mg los primeros tres meses.
- En posición mitral, ritmo sinusal y sin otra indicación de anticoagulación oral, indicar antagonista de vitamina K por 3 meses luego de la intervención, luego continuar con AAS 100 mg al día.
- Con historia de embolismo sistémico, indicar tratamiento anticoagulante oral con un INR objetivo de 2,5 (2 a 3) los primeros 3 meses, seguido de evaluación clínica.
- Con evidencia de un trombo auricular izquierdo o en presencia de factores de riesgo adicional de tromboembolismo, indicar tratamiento anticoagulante oral con un INR objetivo de 2,5 (2 – 3).
Válvulas Mecánicas
Ventajas:
- Potencialmente duran toda la vida.
- Bajo riesgo de reoperación: Sólo requieren reoperación en caso de infección de la válvula o trombosis por dejar el tratamiento anticoagulante, se menciona un porcentaje inferior al 10% al cabo de 30 años
Desventajas:
- Requieren anticoagulación oral de por vida para minimizar el riesgo de formación de trombos en la prótesis.
- Por lo anterior:
- Deben realizarse un control estricto de la anticoagulación (una vez por mes).
- Tienen limitación de actividades físicas tales como deportes extremos y de contacto.
- Golpes en la cabeza o cortes pueden ser graves.
- Riesgo de complicaciones en embarazo.
- El sonido de la válvula puede molestar al paciente.
Recomendaciones:
- En ausencia de contraindicación para tratamiento anticoagulante a largo plazo.
- Pacientes con riesgo de deterioro estructural acelerado de la bioprótesis (jóvenes, hiperparatiroidismo).
- Paciente que ya se encuentra en tratamiento anticoagulante por otra válvula mecánica.
- Paciente que ya se encuentra en tratamiento anticoagulante por un alto riesgo de tromboembolismo.
- Edad < 65-70 años y buena esperanza de vida.
- Pacientes para los que una cirugía futura de reintervención valvular sería de alto riesgo (debido a disfunción ventricular izquierda, cirugía de derivación aortocoronaria previa, múltiples prótesis valvulares).
Tratamiento Anticoagulante:
En pacientes con válvulas protésicas está recomendada la terapia anticoagulante oral más un antiagregante plaquetario.
- Se recomienda la administración de heparina no fraccionada o heparina de bajo peso molecular hasta el momento en que el INR esté estable y a nivel terapéutico, por dos días consecutivos.
- En pacientes con una prótesis mecánica aórtica bivalva o una prótesis de disco inclinado, en ritmo sinusal y sin dilatación de la aurícula izquierda se recomienda anticoagulación oral con un nivel de INR 2,5 (rango 2 – 3)
- Con prótesis mitral bivalva o de disco inclinado, de canastillo – balón o disco o canastillo – disco, dar anticoagulación oral con un nivel de INR 3 (rango 2,5 a 3,5).
- Con factores de riesgo adicionales para eventos tromboembólicos, se indica agregar AAS en dosis de 100 mg, a excepción de pacientes con historia de hemorragia digestiva o en pacientes mayores de 80 años.
- Con embolismo sistémico, a pesar de INR adecuados, se sugiere aumentar el INR objetivo a 3 en los pacientes con INR objetivo original 2,5; y a 3,5 en los pacientes con INR objetivo original
Seguimiento:
- En pacientes con prótesis valvulares, se debe realizar un primer control a las 2-4 semanas después del alta, que incluya examen físico, anamnesis, ecocardiograma Doppler transtorácico en caso de no tener un ECG de base antes del alta.
- Los controles de rutina tienen una periodicidad anual, la que se puede reducir en el caso de cambios en el estado.
- En el caso de pacientes con bioprótesis, se pueden considerar ecocardiogramas anuales después de los primeros 5 años de la cirugía, en ausencia de cambios clínicos.
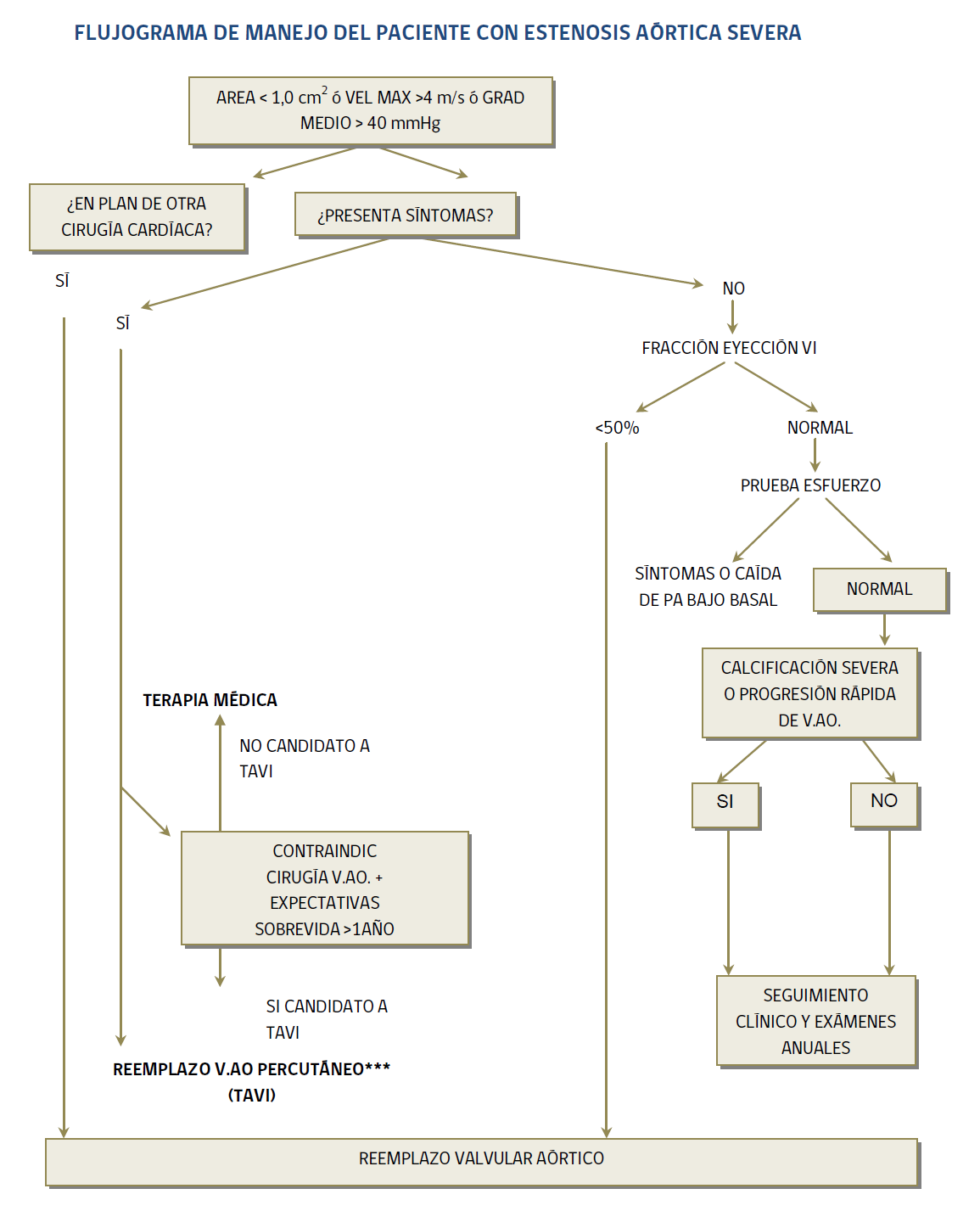
II. Estenosis Aórtica
Prevención primaria y sospecha diagnóstica
Constricción patológica que puede ocurrir sobre (estenosis supra-valvular), bajo (estenosis sub-valvular), o a nivel de la válvula aórtica. Se caracteriza por un flujo restringido desde el ventrículo izquierdo hacia la aorta. La EA se refiere a los cambios patológicos, fisiopatológicos y clínicos que se asocian a la disminución del área valvular aórtica lo que implica una restricción de la apertura valvular, que genera obstrucción y restricción al flujo de sangre desde el VI.
Las causas más frecuentes de EA corresponden a una calcificación degenerativa de la válvula tricúspide o a una progresión de la estenosis de una válvula bicúspide congénita.
Factores de riesgo clínico más comunes son: edad avanzada, presencia de factores de riesgo de aterosclerosis: hipertensión arterial, hábito tabáquico, niveles séricos de lipoproteínas de baja densidad, diabetes mellitus.
Factores de riesgo ecocardiográficos: calcificación valvular, alta velocidad aórtica, fracción de eyección del ventrículo izquierdo, progresión hemodinámica y aumento del gradiente con el ejercicio.
Confirmación diagnóstica
Historia clínica y Examen físico:
El paciente con EA puede ser asintomático aun cuando la estenosis haya llegado a ser severa.
Paciente asintomático: requieren de un monitoreo frecuente del desarrollo de síntomas y avance de la enfermedad.
Paciente sintomático: la aparición de síntomas indica evaluar la cirugía como terapia para cambiar el curso natural de la enfermedad.
- Disnea de esfuerzo o disnea paroxística nocturna, como expresión de insuficiencia cardíaca.
- Angina de esfuerzo o de estrés.
- Síncope de esfuerzo o pre-síncope, que aparecen varios años después de la obstrucción.
- Soplo sistólico en mesocardio o en la base, irradiado a los vasos del cuello.
- En casos severos, el pulso arterial es fuerte (grado 4/6), lento (pulsus parvus et tardus ) y se aprecia mejor a nivel carotídeo.
- Puede existir un murmullo característico a lo largo del borde esternal izquierdo que se irradia hacia el borde esternal superior derecho y hacia las arterias carótidas.
Métodos diagnósticos:
- ECG: HVI y crecimiento AI. Indicado en pacientes asintomáticos para evaluar parámetros de actividad, o para esclarecer la real ausencia de síntomas.
- Rx tórax: Cardiomegalia infrecuente. Puede haber dilatación postestenótica de aorta ascendente y calcificación valvular. Congestión pulmonar. Signos radiológicos de HVI no son frecuentes, porque hipertrofia es concéntrica.
- Ecocardiografía Doppler transtorácica: Examen central en el diagnóstico y para determinar severidad.
- Función VI: Si es <50% y EA es severa, indicación de reemplazo valvular aún en asintomáticos.
- Test de esfuerzo: Contraindicada en estenosis valvular aórtica grave sintomática. Considerar en pacientes con EA asintomáticos, para provocar síntomas y respuestas anormales de PA.
- Ecocardiografía de estrés con dobutamina: Permite diferenciar los casos de estenosis severa con falla ventricular secundaria, de aquellos con estenosis leve y falla ventricular originada en otras causas de daño miocárdico.
- Cateterismo cardiaco: Cuando ecocardiografía no es herramienta diagnóstica, o en discrepancia clínica-eco en EA sintomática.
- Coronariografía: En pacientes que requieran reemplazo valvular y sean >40 años, tengan angina, Función VI disminuida o FR coronario.
Tratamiento
- Tratamiento Médico:
- Modificación de factores de riesgo.
- Fármacos: Indicados para aliviar síntomas en pacientes no candidatos a cirugía, como transición para el tratamiento quirúrgico o como profilaxis para endocarditis infecciosa. Digitálicos, Diuréticos, IECA o ARAII si presentan IC. Nitroprusiato en Edema Pulmonar. Tratar la HTA. Mantener ritmo sinusal.
- Tratamiento Quirúrgico:
- En la EA severa asintomática, el tratamiento quirúrgico puede ser diferido hasta la aparición de los síntomas, salvo que la fracción de eyección esté disminuida.
- Valvuloplastía o Reparación valvular: NO es una opción.
- Reemplazo valvular: Tratamiento ideal y definitivo, pues no hay tratamiento médico que mejore o cambie el pronóstico de la enfermedad. Está asociada a una morbilidad significativa.
- Valvuloplastía por catéter o balón, o implante de bioprótesis por catéter. Indicado en portadores de EAo importante, con indicación de cirugía, pero contraindicación al tto quirúrgico convencional.
- En la EA severa asintomática, el tratamiento quirúrgico puede ser diferido hasta la aparición de los síntomas, salvo que la fracción de eyección esté disminuida.
Seguimiento
Debe educarse al paciente respecto del curso esperado de su condición y los síntomas asociados. Controlar el funcionamiento de la prótesis, fracción de eyección y ausencia de derrame pericárdico.
- EA grave: Ecocardiograma anual
- EA moderada: Ecocardiogramas consecutivos cada 1-2 años
- EA leve: Ecocardiogramas consecutivos cada 3-5 años.
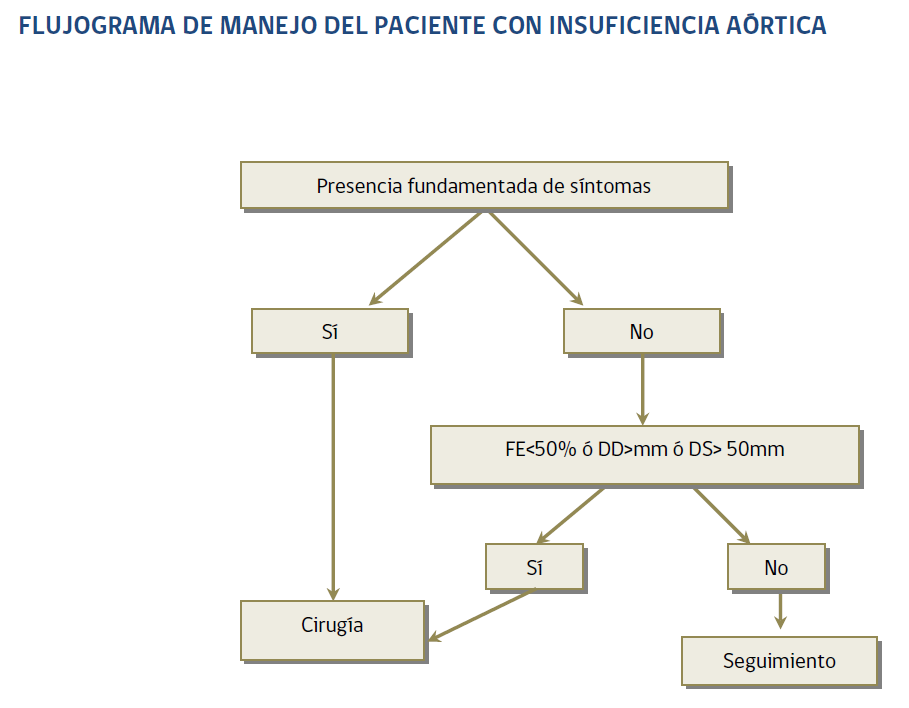
III. Insuficiencia Aórtica
a. Prevención primaria, sospecha diagnóstica
Condición patológica caracterizada por el reflujo de sangre desde la aorta ascendente hacia el ventrículo izquierdo, lo que produce regurgitación, debido a mala coaptación de las cúspides aórticas, ya sea por anormalidades de los velos, de las estructuras de soporte (raíz aórtica y anillo) o ambos. Es causada por enfermedades de la válvula aórtica o de sus tejidos circundantes.
IA Aguda:
Puede producirse por: disección aórtica, endocarditis infecciosa, infarto agudo de miocardio, disfunción de la válvula protésica, aneurisma de aorta o traumatismo de tórax.
Existe reflujo de inicio súbito de un volumen de sangre considerable desde la aorta hacia el VI. La característica principal a tener en mente es que este VI es de tamaño normal y no ha tenido el tiempo suficiente para adaptarse a esta sobrecarga aguda de volumen, por consiguiente, lo que ocurrirá es un marcado y rápido aumento en la presión de fin de diástole. Se desarrolla taquicardia compensatoria.
Sus principales manifestaciones son edema pulmonar agudo y shock cardiogénico.
IA Crónica:
Existe una sobrecarga crónica de volumen sobre el VI, generando mecanismos compensatorios tales como: aumento del volumen diastólico final del ventrículo izquierdo y aumento en la complacencia de las cámaras, lo que le permite a este VI sobrecargado acomodarse a este nuevo estado de volumen aumentado, sin un incremento en sus presiones de llene. Finalmente, se produce una combinación de hipertrofia de tipo excéntrica y concéntrica.
En la medida que la enfermedad progresa la utilización de la reserva de la precarga y la hipertrofia le permiten al VI mantener una eyección normal, pero con postcarga elevada. Así, la mayoría de los pacientes con IA crónica permanecen asintomáticos a través de esta fase de la enfermedad, conocida como la fase compensada de la IA, que puede durar varios años.
Esta fase compensada no puede ser mantenida en forma indefinida. La disminución de la reserva coronaria, sumado a la hipertrofia del VI, puede generar isquemia y, como manifestación clínica, angina de esfuerzos. Una de las características principales de este proceso de transición a la de descompensación, es que puede ser insidioso y los síntomas pueden aparecer en fases avanzadas de disfunción del VI.
Factores de pronóstico quirúrgicos:
- Deterioro de la función contráctil del ventrículo izquierdo: reducción de la fracción de eyección, dilatación de cavidades (diámetros telesistólicos y telediastólicos y volúmenes telesistólicos).
- Aparición de síntomas: disnea en sus diferentes etapas, angina.
- Severidad y duración de los síntomas.
- Edad.
b. Confirmación diagnóstica de Insuficiencia Aórtica
Historia y Exámen físico:
IA Crónica:
Asintomático por largo periodo. Síntomas en disfunción ventricular avanzada: disnea de esfuerzo, ortopnea, DPN, edema periférico. Angina.
Elementos destacados en IA moderada a severa:
- Examen físico:
- Pulso Celler (amplio con rápido ascenso y descenso)
- Signo Musset (movimiento cefálico con latidos)
- Signo Quincke (pulsación a nivel capilar)
- PA diferencial aumentada >60 mmHg.
- Examen cardiaco:
- Choque de la punta desplazado.
- Soplo: diastólico aspirativo, paraesternal izquierdo, mayor en paciente sentado en espiración. Soplo Austin Flint: segundo soplo tipo rodada, en IA severa por dificultad en normal excursión de valva mitral en diástole.
IA Aguda:
Se presenta en pacientes con disección aórtica, endocarditis infecciosa, post balón-plastía.
Sin signos clásicos. Soplo diastólico de corta duración que puede ser difícil de auscultar.
Métodos diagnósticos:
- ECG: Crecimiento VI y AI. Trastornos de conducción intraventricular.
- Rx Tórax: Cardiomegalia VI. En IA Aguda: Congestión pulmonar sin cardiomegalia.
- Ecocardiograma doppler color: Confirma el diagnóstico, evalúa etiología, estima severidad.
- Test de esfuerzo: Evaluación de síntomas y capacidad funcional en pacientes con historia de síntomas ambiguos o antes de actividades atléticas.
- Cateterismo cardiaco: Cuando ecocardiografía no es concluyente o discordante con resultados clínicos.
- Coronariografía: Indicado en pacientes de riesgo para cardiopatía cornonaria, previo a la cirugía.
- RNM: Casos especiales en que imágenes no invasivas no son concluyentes.
c. Tratamiento
Tratamiento Médico:
- Actividad física: evaluar recomendación en IA crónica y postquirúrgicos.
- Fármacos: terapia de corta duración para mejorar las condiciones en pacientes con IC severa previo a cirugía.
- Vasodilatadores: indicados en pacientes con síntomas o asintomáticos con disfunción VI severa o comorbilidades que contraindiquen a cirugía. Pacientes asintomáticos con función VI normal, dilatación ventricular e HTA Sistólica.
- vasodilatadores y los betabloqueadores: indicados en pacientes con disfunción VI residual (post operatoria).
Tratamiento Quirúrgico:
- Reparación valvular o Reemplazo valvular. Indicado en IA Aguda severa, IA crónica (en pacientes sintomáticos, o asintomáticos con disfunción VI (FE<50%)) y Dilatación de raíz aórtica.
d. Seguimiento
- Evaluación seriada en pacientes con IA: para detectar los primeros síntomas y definir momento de cirugía
- Seguimiento preoperatorio en IA crónica:
- IA leve-moderada: control clínico anual + ecocardiográfico bianual
- IA severa asintomática estable: control clínico semestral + ecocardiográfico anual
- Seguimiento postoperatorio: Medición función VI previa al alta, a los 3 y 6 meses. Ecocardiograma anual.