Garantías
Garantía de acceso
Todo beneficiario
- Con sospecha, tendrá acceso a confirmación diagnóstica.
- Con confirmación diagnóstica, tendrá acceso a tratamiento, siempre que cumpla con el siguiente criterio de inclusión:
- Agudeza visual igual o inferior a 0,3 con corrección óptica.
Garantía de oportunidad
- Diagnóstico
- Dentro de 180 días desde la sospecha. Incluye ambos ojos.
- Tratamiento
- Agudeza visual igual o inferior a 0,1 con corrección óptica en el mejor ojo, dentro de 90 días desde la confirmación.
- Agudeza visual igual o inferior a 0,3 con corrección óptica dentro de 180 días desde la confirmación.
Objetivos
- Recomendar prácticas clínicas basadas en la evidencia, con el fin de asegurar una adecuada confirmación diagnóstica, una oportuna cirugía para el tratamiento quirúrgico de catarata congénita y del adulto y el seguimiento respectivo.
- Reducir los síntomas visuales, restablecer la funcionalidad y mejorar la calidad de vida en el entorno biopsicosocial de las personas con catarata congénita y del adulto.
- Recomendar que todas las indicaciones y resultados que se realicen a los pacientes sean sometidos a auditorías aleatorias y periódicas para velar por la calidad técnica y ética con las que fueron realizadas, además cuidando el cumplimiento de las características de los medicamentos e insumos utilizados.
Introducción
Las cataratas (opacidad del cristalino que disminuye o perturba la visión) son la principal causa de ceguera a nivel mundial. Su intervención quirúrgica tiene un alto impacto en la calidad de vida de las personas y una buena relación costo-efectividad.
Existen varios tipos de cataratas: Nuclear, cortical, subcapsular posterior y mixta, con características específicas según su localización, patología y factores de riesgo. Según el tipo, pueden provocar disminución en la agudeza visual o trastornos en la calidad de la visión con distintos grados de indicación quirúrgica.
Las cataratas en los adultos suelen estar asociadas al envejecimiento y tienen un desarrollo lento y sin dolor con una gradual pérdida de visión. Los problemas visuales, antes de manifestarse totalmente, pueden ser precedidos por una dificultad para ver de noche, halos alrededor de las luces o encandilamiento al mirar las luces, disminución en tono y brillo de los colores y, finalmente, por una agudeza visual disminuida incluso durante el día.
Las causas de cataratas son multifactoriales. Además de la edad, los estudios epidemiológicos han identificado otros factores de riesgo: edad, diabetes mellitus, luz solar, uso de corticoides tópicos y sistémicos, factores nutricionales y socio-económicos, tabaquismo, deshidratación/ síndrome diarreico. En muchos casos, la causa de las cataratas es desconocida.
En el caso de la catarata congénita, principal causa de ceguera infantil, la etiología puede ser hereditaria, infecciosa-metabólica o desconocida.
RECOMENDACIONES
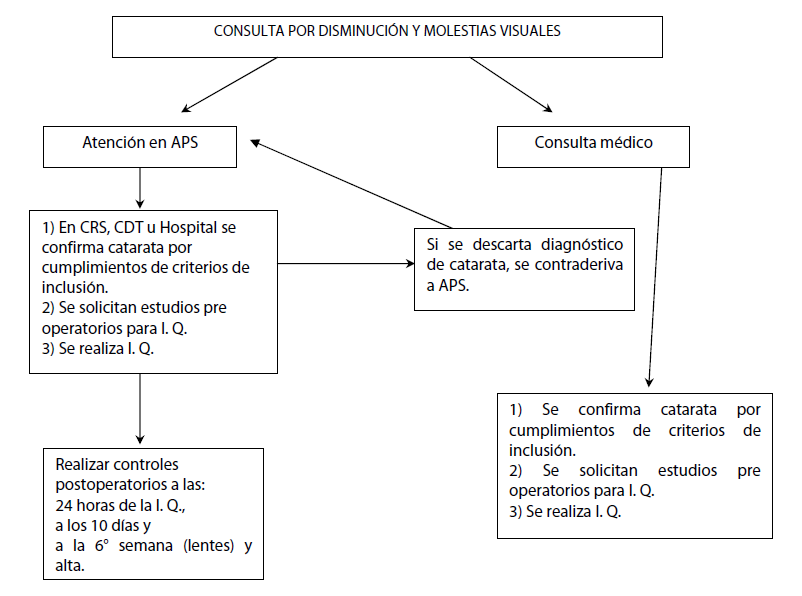
Sospecha diagnóstica
Pacientes menores de 15 años
La sospecha diagnóstica deberá realizarse ya sea en el control neonatal, control de niño sano o detección en el escolar a través de Programa Salud Visual de JUNAEB, debiendo derivarse al nivel secundario de atención para indicación quirúrgica según criterio del especialista. En casos de lactantes menores de dos años, la derivación debe ser inmediata.
- Recién Nacido, se recomienda examen de rojo pupilar o detectar anomalías externas al examen físico, examen que debe ser realizado por pediatra.
- Entre 3 a 6 meses: ver el reflejo de fijación.
- Entre 6 a 12 meses: ver reflejo de fijación y seguimiento con oclusión alternante para evaluar cada ojo por separado.
- Desde 3 años: evaluar la agudeza visual menor de 20/50 ó con diferencia de 2 líneas entre ambos ojos.
- Desde 5 años: Después de los 5 años, visión igual o menor de 20/40.
- En caso de dudar del rojo pupilar, se puede dilatar pupila en infantes con una combinación de clorhidrato de fenilefrina y tropicamida con bajos efectos colaterales
Casos de consideración especial
- Niños prematuros (revisar Guía de Retinopatía Prematuro).
- Complicaciones perinatales (reevaluar al 6° mes).
- Diabetes Mellitus (examen después de 5 años del diagnóstico).
- Artritis Reumatoide Juvenil.
- Tratamiento crónico con corticoides orales.
- Niños con antecedentes familiares de catarata congénita o hereditaria.
Pacientes mayores de 15 años
En las personas de 15 años y más, la sospecha se inicia por consulta espontánea, o detectada en los controles de salud en APS, donde se realizará un primer tamizaje, pudiendo ser realizado por enfermera capacitada, enfermera especialista en oftalmología, tecnólogo médico especialista en oftalmología, atención de médico general, o en centros privados. El centro debe contar con Cartilla de Snelen, agujero estenopéico y oftalmoscopio directo.
En el tamizaje se observa alteración de la agudeza visual indolora, no acompañada de ojo rojo, gradual, uni o bilateral que se manifiesta como:
- Visión borrosa para lejos y/o cerca.
- Percepción alterada de colores.
- Diplopía monocular.
- Miopía transitoria.
- Cambios frecuentes en la fórmula de los lentes de corrección óptica.
- Visión deficiente en la noche, sobre todo al manejar, causada por los efectos de las luces brillantes (encandilamiento).
- Problemas con el brillo de las lámparas o del sol.
- Halos alrededor de las luces.
- Visión doble.
- Manchas blancas o nubladas en el cristalino del ojo (las pupilas se ven blancas o lechosas en lugar de negras).
Examenes:
- Agudeza visual igual o menor a 0.3 que no mejora al tomarla con agujero estenopéico (con corrección óptica).
- Ambliopía y anisometropÍa >3.0 dioptrías El examen del rojo pupilar revelará leucocoria, atenuación o ausencia de rojo pupilar en el ojo afectado.
- En el niño, se agrega estrabismo, atenuación o ausencia de rojo pupilar en el ojo afectado y/o leucocoria.
Los pacientes sospechosos de cataratas deben ser derivados a oftalmólogo.
Confirmación diagnóstica
La confirmación diagnóstica debe ser realizada por especialista oftalmólogo.
- Confirmación diagnóstica de catarata congénita:
- Recién Nacido: realizar examen de rojo pupilar y examen ocular externo.
- 3 a 6 meses: confirmar reflejo de fijación.
- 6 a 12 meses: reflejo de fijación y seguimiento con oclusión alternante para evaluar cada ojo por separado.
- Desde 3 años: evaluar la agudeza visual menor de 20/50 o con diferencia de 2 líneas entre ambos ojos.
- Desde 5 años: Después de los 5 años, visión igual o menor de 20/40.
- Confirmación diagnóstica de catarata adquirida:
- Debe descartarse que la mala visión se deba a otra causa, así como resolver defectos de refracción y detectar otras patologías asociadas.
- El oftalmólogo realizará los siguientes procedimientos:
- Historia clínica.
- Examen clínico: Historia de la alteración visual.
- Medición de la agudeza visual.
- Refracción clínica.
- Biomicroscopía.
- Medición de la presión intraocular.
- Fondo de ojo.
- Descartar patología asociada que produzca disminución de la agudeza visual, mediante ecografía ocular si no se ve el fondo del ojo.
- El paciente debe concurrir al oftalmólogo en caso de una modificación de la agudeza visual u otro síntoma ocular durante el intervalo entre la confirmación diagnóstica y la cirugía.
Criterios de inclusión/exclusión
Criterios de inclusión para el tratamiento quirúrgico
- Paciente de toda edad con sospecha o diagnóstico de catarata.
- En pacientes cuya agudeza visual sea igual o inferior a 0.3 con corrección óptica atribuible esta disminución a la catarata.
- Si existe en el paciente otra patología que disminuye AV hay que especificar pronóstico reservado de la cirugía de catarata.
- Salud compatible con procedimientos quirúrgicos y anestésicos.
Criterios de exclusión para el tratamiento quirúrgico
Relativos
- Enfermedades sistémicas descompensadas que contraindiquen la cirugía.
- Diabetes o trastornos metabólicos descompensados.
Absolutos:
- Agudeza visual mayor de 0.3.
- Ceguera total o absoluta.
- Padres que rechacen la intervención de su hijo.
- Paciente que rechaza intervención quirúrgica.
Tratamiento de Cataratas
Para la mayoría de las personas, la cirugía tiene bajo riesgo, especialmente si no se asocia a otras patologías oculares o sistémicas. Dado el implante de una lente artificial, algunas personas no necesitan seguir utilizando lentes correctivos para la visión de lejos, pero sí necesitan para leer o ver de cerca.
En casos de presentarse catarata simultáneamente con astigmatismo y/o presbicia, se dispone de alternativas mixtas que pueden corregir estas alteraciones.
En el niño, la cirugía es una urgencia relativa, por estar asociada al desarrollo de la visión, y tiene riesgo de ambliopía definitiva, por lo cual requiere de un manejo inmediato y especializado.
Exámenes preoperatorios
- Ecografía con biómetro óptico. A y B Scan si la catarata es muy densa.
- Exámenes de rutina en pacientes con enfermedades sistémicas o pacientes sanos sin evaluación médica en 6 últimos meses:
- Glicemia o hemoglucotest
- ECG
- Evaluación médica preoperatoria en pacientes con enfermedades sistémicas.
Profilaxis antibiótica perioperatoria
Se recomienda el uso de povidona yodada al 5% en los fondos de sacos conjuntivales, a lo menos 15 minutos previos a la intervención
Tratamiento quirúrgico
El oftalmólogo formulará un plan de tratamiento que debe considerar:
- Tipo de anestesia: local, sedación o general.
- Tipo de LIO, poder del lente e insumos necesarios para realizar la cirugía.
- Lugar de la incisión y reducción del astigmatismo si es necesario.
- Complejidad de la cirugía y nivel de experiencia requerido.
Técnicas quirúrgicas recomendadas
- Facoeresis o extracción del cristalino: El 95% de las cirugías se realizan con la técnica facoemulsificación y un 5% con la técnica extracapsular. Ocasionalmente puede ser intracapsular.
- En el niño, se realiza una facoaspiración con el equipo de facoemulsificación, que puede incluir una vitrectomía anterior en los niños menores de 4 años, según criterio técnico.
- Implante de LIO: se debe evaluar tipo de lente intraocular, de acuerdo al tipo de paciente, especialmente en niños
Control post operatorio
- Prescripción de lentes ópticos (adultos), de contacto (niños) cuando se requieran.
- Control dentro de las 24 horas siguientes de la intervención quirúrgica, a los 10 días siguientes y a la sexta semana.
- El alta es a la sexta semana con lente óptico, en cirugía con facoemulsificación.
- Control urgente en caso de dolor ocular, ojo rojo, disminución o pérdida de visión o traumatismo ocular.
- El alta es a la décima semana con lente óptico, en cirugía tipo extracapsular.
- En recién nacidos, lactantes y niños, se debe continuar con seguimiento de oftalmo-pediatra hasta completar su desarrollo visual.
Eventuales complicaciones
- Complicaciones Intraoperatorias:
- Rotura capsular con o sin perdida vítrea.
- Luxación parcial o total de núcleo de la catarata cámara vítrea.
- Hemorragia coroidea.
- Complicaciones Postoperatorias:
- Elevación de la presión intraocular.
- Desplazamiento, subluxación o dislocación del lente intraocular.
- Edema de la retina y/o cornea.
- Desprendimiento de la retina con pérdida de la visión.
- Endoftalmitis
- Uveitis.
- Alergia a medicamentos.
La complicación más común que se presenta aproximadamente a los 2 años, posterior a la cirugía es la opacificación de la cápsula posterior, lo cual puede ser tratado con yag – láser en forma ambulatoria.

