Definición: La diálisis peritoneal (DP) es un procedimiento que permite la depuración de toxinas, electrolitos y la eliminación de líquido en pacientes que sufren ERC terminal de distintas etiologías. Con el término de DP se engloban todas aquellas técnicas de tratamiento sustitutivo de la función renal que utilizan el peritoneo como membrana dialítica.
Objetivos
– Pone en conocimiento el procedimiento de DP y sus modalidades como método de sustitución renal.
– Propone recomendaciones para el manejo y prevención de complicaciones.
– Otorga claves generales y básicas en el manejo y control del paciente en DP.
– Maximiza la supervivencia del paciente y de la técnica.
Unidad de Diálisis Peritoneal (DP)
En las unidades de DP debe establecerse un programa de supervisión clínica de los pacientes y del programa para poder comparar lo planificado con lo realmente logrado y generar así planes de corrección necesarios.
Los resultados se evaluarán de forma ambulatoria de la siguiente forma:
– Cuando el paciente ha sido enviado a domicilio por primera vez, debe ser evaluado por nefrólogo y enfermera en 1 ó 2 semanas para comprobar que el desarrollo de la técnica sigue el modelo recomendado.
– Posteriormente, se realizan visitas programadas a la unidad que permitirán efectuar un control de calidad de la técnica, vigilancia de efectos adversos, infecciones, cumplimientos de protocolos y pesquisa de eventos centinela. Para esto de forma mensual se evaluará clínica, datos de DP, diuresis residual, hematocrito, sodio, potasio, glucosa, calcio, fósforo, fosfatasas, BUN y creatinina. Además, de forma trimestral, se evaluará albúmina plasmática, de forma semestral se evaluará perfil lipídico, FRR y los clearance peritoneal de urea y creatinina y de forma anual PTH, HbsAg, VHC, VIH y estudios de función peritoneal (TEP).
– La atención de urgencias es fundamental en una unidad de DP, por lo que todas las unidades de diálisis deberán tener establecido un centro de referencia en caso de estar frente a una urgencia. Dentro de las situaciones de urgencia obligada contamos la sospecha de peritonitis, el mal funcionamiento del drenaje que se acompaña de sobrepeso y disnea, y por último la ultrafiltración excesiva que puede acompañarse de mareos, pérdida de conocimiento y sensación de opresión precordial.
Tratamiento
Antes de iniciar la sustitución mediante DP, el paciente debe ser sometido a una preparación previa. Por ello, se recomienda que todo paciente que presente ERC en etapa 4 reciba información respecto a las opciones de tratamiento de la enfermedad renal, que incluye DP, hemodiálisis (HD) y trasplante renal (TR).
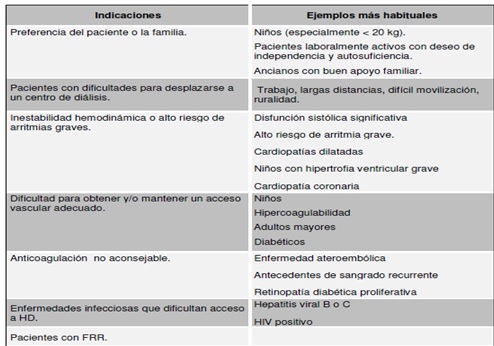
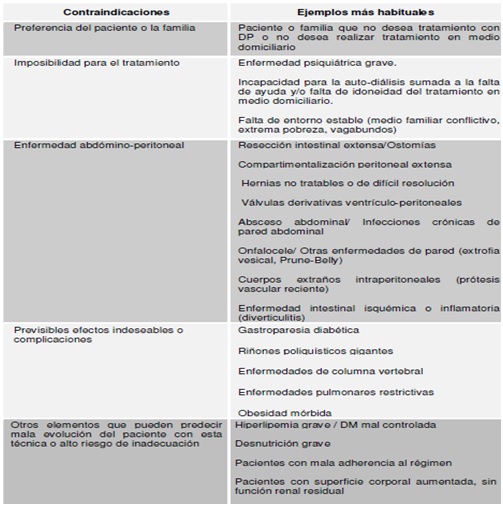
La DP está indicada de preferencia en ERC pediátrica, ya que permite dializarse de noche y facultar al paciente para realizar sus actividades diurnas. La DP está indicada en todos los casos de ERC etapa 5, excepto en los que existe una clara contraindicación para la misma, generalmente derivada de un peritoneo inutilizable o de una situación psico-social concreta del paciente.
Los resultados comparativos entre DP y HD no han mostrado diferencias en lo que refiere a la sobrevida. La DP es incluso mejor en los 2-3 primeros años de terapia, sin embargo, después de este periodo la sobrevida es mejor en HD, en especial en mayores de 60 años y pacientes diabéticos. La mejor sobrevida en niños y adultos con DP, ha sido vista en que aquellos que siguieron un tratamiento integral, es decir, que cambiaron de técnica terapéutica (HD y PD) según necesidad.
Los pacientes con DP tienen un menor riesgo de infección por VHC, es por esto que pacientes que se piensan realizar un TR en corto plazo, se prefiere DP debido a que ha existido un aumento de la morbilidad asociada a VHC en pacientes post-transplante. Además, en caso de existir una función renal residual, esta disminuye de forma mucho más lenta que en pacientes sometidos a HD, y por último, la DP presenta una mejor relación costo-utilidad con respecto a HD.
Modalidades de DP
1- DP continua ambulatoria (DPCA): combina un régimen continuo, ambulatorio, con intercambios de solución de diálisis intermitentes, es un método manual. La dosis dependerá del transporte peritoneal, de la función renal residual (FRR). En niños se realizan 4-5 intercambios de 4 horas en el día y una duración de 10-12 horas en la noche.
2- DP automatizada (DPA): hay varias alternativas:
a- DP continua cíclica (DPCC): es una prescripción de DP que combina un régimen continuo, ambulatorio, con intercambios de solución intermitentes realizados con una cicladora en la noche y dejando líquido en el peritoneo durante el día.
b- DP continua intermitente: combina régimen nocturno y supino, donde se realizan múltiples intercambios (nocturnos), según características de transporte de la membrana peritoneal y requerimiento del paciente. Durante el día la cavidad peritoneal queda seca.
c- DP tidal (DPT): prescripción que combina un régimen nocturno, supino y técnica tidal. Esta técnica consiste en que, tras un llenado inicial de la cavidad peritoneal, sólo se drena una porción del líquido infundido y se reemplaza por un nuevo líquido de diálisis en cada ciclo, quedando líquido de diálisis en permanente contacto con la membrana hasta el fin de la sesión.
d- DP intermitente (DPI): es una prescripción de DP, que consiste en realizar sesiones múltiples de 2-4 veces por semana, en las cuales se efectúan múltiples intercambios. Hoy no se usa.
e- DP mixta: combina DPA nocturna más 1 ó 2 intercambios manuales
Factores a considerar para elegir una modalidad de DP
1- Factores relacionados al paciente:
a- Tipo de transporte de la membrana peritoneal: para determinar las características de la MP se usa el Test de equilibrio peritoneal (TEP). En nuestro país, los transportadores altos corresponden al 7% de la población, y se caracterizan por alcanzar el equilibrio entre el plasma y el líquido peritoneal de forma rápida, por lo tanto, en estos pacientes las técnicas que utilizan intercambios frecuentes y con tiempos de permanencia cortos son lo ideal. Lo contrario ocurre con los transportadores bajos que requieren un alto tiempo de permanencia
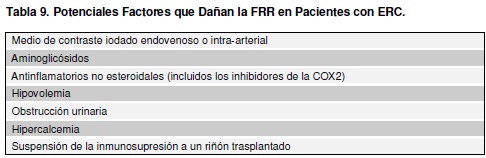
b- Función renal residual (FRR): la FRR resulta útil en los pacientes por 3 razones. En primer lugar elimina sustancias tóxicas de elevado peso molecular con mayor facilidad que la diálisis peritoneal, en segundo lugar ayuda con el control de volumen extracelular, y por último colabora con la función endocrina (anemia y osteodistrofia).
c- Superficie corporal: los pacientes con una mayor superficie requerirán altos volúmenes de líquido de diálisis, sobre todo si son transportadores lentos y no tienen FRR.
d- Preferencia del paciente
2- Factores relacionados con la técnica:
a- Frecuencia de los intercambios diarios
b- Volumen de infusión de los intercambios
c- Aumento de osmolaridad de las soluciones
d- Selección de la solución de diálisis
¿Cuáles son los componentes de una diálisis adecuada?

Complicaciones
Complicaciones infecciosas del acceso peritoneal
1- Infección del sitio de salida: se caracteriza por secreción purulenta con o sin eritema alrededor de la piel. Causa importante de morbilidad y de abandono de la DP. La duración del tratamiento debe ser entre 2 y 4 semanas, y juega un papel importante en la sobrevida del catéter de DP
2- Infección del túnel: ocurren posterior a una infección del sitio de salida
Complicaciones no infecciosas del acceso peritoneal
1- Fugas de líquido peritoneal: relacionada con la mala implantación del catéter, traumatismo y/o anomalías anatómicas.
2- Obstrucción de salida/entrada: observadas en las 2 primeras semanas. Se puede deber a obstrucción mecánica, estreñimiento u obstrucción del catéter. El problema más común es la obstrucción dela salida
Complicaciones no infecciosas relacionadas con la técnica
1- Hernias: antes de iniciar la DP es importante corregir todos los problemas de la pared abdominal relacionados con hernias. En caso contrario, pueden aumentar debido al aumento de la presión intra-abdominal.
2- Hidrotórax: complicación rara en DP. En general ocurre en el primer mes de iniciada la DP, y casi en el 90% ocurre en el lado derecho. Es más frecuente en mujeres y en enfermedad poliquística.
3- Hemoperitoneo
4- Neumoperitoneo
5- Hipoalbuminemia
6- Aumento de peso, hipertrigliceridemia, hiperglicemia
7- Dolor durante la infusión
8- Hipokalemia
Complicaciones infecciosas relacionadas con la técnica
1- Peritonitis: es la más común de las complicaciones infecciosas en PD. Causa importante de pérdida de catéter y primera causa de transferencia a HD. En ocasiones puede ocasionar la muerte. El diagnóstico se realiza con la clínica de peritonitis, asociado a turbidez del líquido drenado y/o cultivo (+) del líquido drenado. El tratamiento es con antibióticos de amplio espectro intraperitoneales.
Indicaciones de remoción del catéter:
– Peritonitis refractaria
– Recaída de peritonitis
– Infección refractaria del sitio de salida y túnel
– Peritonitis por hongos
– Considerar la posibilidad de remoción del catéter si no responde a terapia antibiótica
– Peritonitis por micobacterias
– Múltiples organismos entéricos

