Antígeno prostático específico (APE)
1.- Definición del examen
El antígeno prostático específico, o APE, es una proteína producida por las células de la glándula prostática. El análisis del APE mide la concentración del APE en la sangre de un hombre. Para esta prueba, se envía una muestra de sangre a un laboratorio para ser analizada. Los resultados se reportan generalmente en nanogramos de APE por cada mililitro de sangre (ng/ml).
La concentración del APE en la sangre es frecuentemente elevada en hombres con cáncer de próstata. Los hombres que presentan síntomas de la próstata usualmente se hacen el análisis del APE (junto con el examen digital del recto) para ayudar a determinar la naturaleza del problema.
Además del cáncer de próstata, algunos estados benignos (no cancerosos) pueden causar que aumente la concentración del APE. Las afecciones benignas más comunes de próstata que causan que se eleve la concentración del APE son la prostatitis (inflamación de la próstata) y la hiperplasia benigna de la próstata (BPH) o agrandamiento de la próstata. No existe evidencia de que la prostatitis o que la hiperplasia benigna de la próstata causen cáncer, pero es posible que un hombre presente una o ambas afecciones y que tenga también cáncer de próstata. (1)
2.- Forma de realización del examen
El APE, se analiza en una muestra de sangre venosa, por lo que el procedimiento para su obtención es mediante el método estandarizado para punciones venosas como se describe a continuación, generalmente se selecciona una vena del brazo. Se puede poner un torniquete (correa larga de caucho) para ver la vena. Se limpia la piel sobre la vena y se introduce la aguja. La sangre se puede recolectar en uno o más tubos y el torniquete pueden ser retirados. Cuando se ha obtenido suficiente sangre para la muestra, el técnico laboratorista saca la aguja.
En este el paciente no requiere prepararse, pero es importante consultar sobre posibles alergias las que deben ser notificadas, considerar alergia al látex y si está ingiriendo medicamentos que puedan causar sangrado excesivo. También considerar antecedentes anteriores, si en alguna ocasión presentó náuseas, ligero dolor de cabeza o debilidad cuando le sacaron sangre. (2)
3.- Cuáles son las indicaciones del examen
En general está indicado como seguimiento en pacientes con antecedente de Ca prostático o alteraciones clínicas sugerentes de hiperplasia prostática. Donde tendrá utilidad para la detección precoz del crecimiento prostático y su velocidad en pruebas seriadas.
Se recomienda el tamizaje de los sujetos a partir de los 40 años de edad que poseen parientes de primer grado con antecedente de Cáncer de próstata, en especial si éste ha sido de inicio temprano, excluidas a las personas con una expectativa de vida menor de 10 años.
Los pacientes mayores de 40 años, con sintomatología urinaria (por ejemplo, síntomas obstructivos), deben ser examinados con TR y APE
A todo paciente con TR alterado debe solicitarse un examen APE.
Como método de tamizaje el Tacto rectal y Antígeno Prostático específico en revisiones sistemáticas disponibles sólo se refieren a la capacidad de discriminación diagnóstica de los test. Existe una mayor proporción de cánceres detectados en etapa temprana con el tamizaje, pero no hay evidencia concluyente del efecto sobre la mortalidad y/o calidad de vida ni sobre su potencial costo-efectividad. Existen Ensayos Clínicos Aleatorizados en curso que debieran aportan conclusiones definitivas en algunos años. La combinación de ambos métodos aumenta la sensibilidad. (3-11)
Rangos de APE específicos para edad, Velocidad de cambio de APE, Densidad de APE, Razón APE libre/total: en general para este tipo de pruebas no se ha demostrado mejoría clínicamente significativa en la capacidad de discriminación diagnóstica respecto del APE, o bien su punto de corte óptimo no ha sido determinado todavía. Se ha sugerido que en algunos casos podrían ser más útiles para el seguimiento luego de una primera biopsia negativa.(12-20)
Considerar que el APE es una serina proteasa afín a la calicreína que producen casi exclusivamente las células epiteliales de la próstata. A efectos prácticos, tiene especificidad de órgano, pero no de cáncer. Por tanto, las concentraciones séricas pueden aumentar en presencia de hipertrofia benigna de próstata (HBP), prostatitis y otras enfermedades no malignas.
El valor de APE como variable independiente es un mejor factor predictivo de cáncer que los hallazgos sospechosos en el tacto rectal o la ecografía transrectal (21)
4.- Contraindicaciones del examen:
No existe una contraindicación absoluta para realizar el examen, pero algunos factores pueden alterar los resultados.
– – Finasteride (Oral route, Tablet)
– – Indium In 111 Capromab Pendetide (Intravenous route, Kit)
La eyaculación y un examen rectal digital pueden causar un subida insignificante en los niveles de APE, mientras la biopsia de próstata y cistoscopia pueden causar aumentos sustanciales; los exámenes de APE deberían ser retrasados hasta 3 a 4 semanas después de estos procedimientos. El ejercicio, infección y algunos medicamentos puede también causar una subida en los niveles de APE. Finasteride bajará APE por el aproximadamente 50%. (22)
5.- Resultado que entrega el examen:
Los resultados se reportan generalmente en nanogramos de APE por cada mililitro de sangre (ng/ml). El APE ha demostrado su utilidad en estimar el volumen prostático (0,30 ng./ml por gramo de tejido con HBP) y en predecir los resultados del tratamiento de la enfermedad (Emberton et al. 2008).
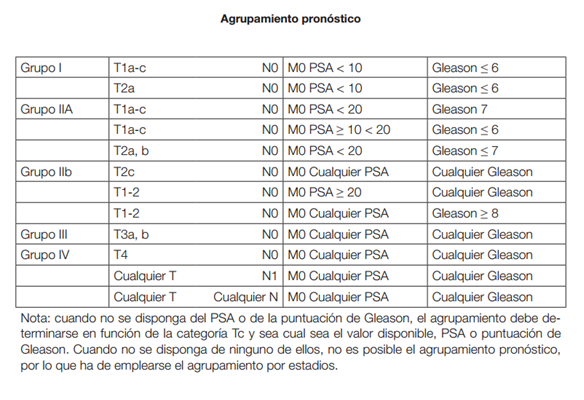
6.- Interpretación del resultado de examen:
Hay muchos equipos diferentes de análisis comercial para determinar el APE, pero no existen valores de referencia internacionales aceptados de forma generalizada (23). La concentración de APE es un parámetro continuo: cuanto mayor es el valor, más probabilidades hay de que exista un CaP (tabla 4). Esto significa que no hay un valor umbral o límite superior aceptado de forma universal. El hallazgo de que muchos varones pueden tener un CaP, a pesar de presentar concentraciones bajas de APE, ha sido subrayado por los resultados recientes de un estudio de prevención estadounidense (24) (grado de comprobación científica: 2a). En la tabla se presenta la tasa de Ca P en relación con el APE sérico en 2.950 varones del grupo placebo y con valores normales de APE.
Tabla: Riesgo de Ca Próstata en relación con unos valores bajos de APE.
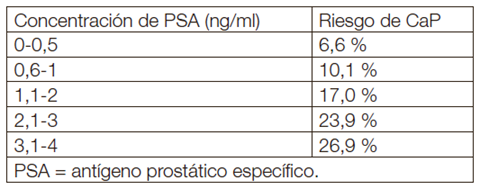
Estos datos ponen de relieve una cuestión importante con respecto a la disminución del umbral de concentración de APE, a saber, cómo evitar la detección de cánceres insignificantes cuya evolución natural tiene pocas probabilidades de ser potencialmente mortal (25). Hasta ahora, no se dispone de datos a largo plazo que ayuden a determinar el valor umbral óptimo de APE para detectar un CaP no palpable, pero clínicamente significativo (grado de comprobación científica: 3).
Se han descrito varias modificaciones del valor de APE en suero, lo que podría mejorar la especificidad del APE en la detección precoz del CaP. Entre ellas figuran: densidad del APE, densidad del APE de la zona de transición, intervalos de referencia específicos de la edad y formas moleculares de APE. Sin embargo, estos derivados y ciertas isoformas del APE (cAPE, proAPE, BAPE, iAPE) tienen utilidad limitada en el contexto clínico habitual.
Cociente de APE libre/total (APE l/t)
El cociente de APE libre/total (APE l/t) es el concepto más investigado y utilizado en la práctica clínica para diferenciar entre HBP y CaP. Este cociente se utiliza para estratificar el riesgo de CaP en los varones con una concentración total de APE entre 4 y 10 ng/ml y un TR negativo. En un estudio prospectivo multicéntrico se identificó CaP en la biopsia en el 56 % de los varones con un APE l/t < 0,10, pero sólo en el 8 % de aquellos con un APE l/t > 0,25 (26) (grado de comprobación científica: 2a). No obstante, este concepto debe emplearse con precaución porque diversos factores preanalíticos y clínicos podrían influir en el APE l/t. Por ejemplo, el APE libre es inestable a 4 ºC y a temperatura ambiente. Además, las características del análisis pueden variar y una HBP concomitante en una próstata grande puede originar un ‘efecto de dilución’ (27). Además, el APE l/t no resulta clínicamente útil en caso de un valor sérico total de APE > 10 ng/ml y en el seguimiento de los pacientes con CaP conocido.
Velocidad del APE (V-APE) y tiempo de duplicación del APE (TD-APE)
Hay dos métodos de medición del APE a lo largo del tiempo. Son los siguientes: Velocidad del APE (V-APE), definida como un incremento anual absoluto del APE sérico (ng/ml/año) (28) (grado de comprobación científica: 1b).
Tiempo de duplicación del APE (TD-APE), que mide el aumento exponencial del APE sérico a lo largo del tiempo, lo que refleja una variación relativa (29).
Estos dos conceptos pueden tener importancia pronóstica en los pacientes con CaP tratado (30). Sin embargo, su uso es limitado en el diagnóstico del CaP debido al ruido de fondo (volumen total de la próstata, HBP), las variaciones del intervalo entre las determinaciones de APE y la aceleración/ desaceleración de la V-APE y el TD-APE a lo largo del tiempo. En estudios prospectivos se ha demostrado que estas determinaciones no proporcionan información adicional en comparación con el APE solo (30 – 33).
7.- Signos de alarma:
Los pacientes mayores de 40 años, con sintomatología urinaria (por ejemplo, síntomas obstructivos), deben ser examinados con TR y APE
A todo paciente con TR alterado debe solicitarse un examen APE.
Todo paciente con TR o APE alterado debe ser remitido a evaluación por urólogo.
No se recomienda la aplicación de programas de tamizaje universal para cáncer de próstata, mientras no exista evidencia de buena calidad que avale su efectividad en términos de sobrevida y calidad de vida.
La decisión de usar el APE como tamizaje debiera individualizarse y discutirse con cada paciente (riesgo-beneficio).
Cuando se decida aplicar, el tamizaje debe realizarse mediante TR y APE combinados y puede repetirse cada 1-2 años (en pacientes con APE menor a 2 ng/ml la frecuencia de control podría ser cada 2 años).
Se recomienda el tamizaje de los sujetos a partir de los 40 años de edad que poseen parientes de primer grado con antecedente de Cáncer de próstata, en especial si éste ha sido de inicio temprano, excluidas a las personas con una expectativa de vida menor de 10 años.
El umbral para la detección de casos mediante APE es de 4.0 ng/ml.
La interpretación del APE debe considerar los siguientes factores que lo alteran: ▪ Enfermedades: infección, hiperplasia benigna de la próstata. ▪ Procedimientos: cateterismo uretral, cistoscopia, biopsia, cirugía. ▪ Drogas: Finasteride (lo disminuye en un 50%), antiandrógenos, agonistas LHRH. ▪ Nota: el Tacto rectal reciente o la eyaculación no varían significativamente el APE pero debe evitarse de ser posible. No se recomienda el uso sistemático para fines de tamizaje de: ▪ Rangos específicos de APE por edad. ▪ Velocidad de APE. ▪ Densidad de APE. ▪ Razón APE libre/total.
A todo paciente con TR alterado debe solicitarse un examen APE.
Todo paciente con TR o APE alterado debe ser remitido a evaluación por urólogo.
Un APE <10 representa un riesgo de diseminación ganglionar < 1%, un APE < 20 implica un riesgo de metástasis óseas < 1%, y si el APE es > 50 el riesgo de metástasis óseas supera el 50%.
8.- Riesgos del examen
Sobre la base de datos probatorios sólidos, los exámenes de detección con APE detectan algunos cánceres de próstata que nunca habrían infligido problemas importantes de salud. Por lo tanto, los exámenes de detección conducen a algún grado de sobretratamiento. Sobre la base de datos probatorios sólidos, los tratamientos actuales del cáncer de próstata, incluso la prostatectomía radical y la radioterapia, producen efectos secundarios permanentes en muchos hombres. Los más comunes de estos efectos secundarios son la disfunción eréctil y la incontinencia urinaria. Cualquiera que sea la modalidad de los exámenes de detección, el proceso de detección mismo puede conducir a efectos psicológicos adversos en hombres sometidos a biopsia de próstata mediante la que no se identificó un cáncer. Las biopsias prostáticas se relacionan con complicaciones que incluyen fiebre, dolor, hematospermia/hematuria, urocultivos positivos y, con poca frecuencia, septicemia.
9.- Bibliografía
1. A. Heidenreich, M. Bolla, S. Joniau, M.D. Mason, V. Matveev, N. Mottet, H-P. Schmid, T.H. van der Kwast, T. Wiegel, F. Zattoni Guía clínica sobre el cáncer de próstata, European Association of Urology.
2. Barry MJ. Clinical practice. Prostate-specific-antigen testing for early diagnosis of prostate cancer. New England Journal of Medicine 2001;344(18):1373-1377.
3 Coley CM, Barry MJ, Fleming C, Mulley AG. Early detection of prostate cancer. Part I: Prior probability and effectiveness of tests. The American College of Physicians. Ann Intern Med 1997;126:394-406.
4 Hoogendam A, Buntinx F, de Vet HC. The diagnostic value of digital rectal examination in primary care screening for prostate cancer: a meta-analysis. Fam.Pract. 1999;16:621-6.
5 Mistry K,.Cable G. Meta-analysis of prostate-specific antigen and digital rectal examination as screening tests for prostate carcinoma. J Am.Board Fam.Pract. 2003;16:95-101.
6 van der Cruijsen-Koeter IW, Vis AN, Roobol MJ, Wildhagen MF, de Koning HJ, van der Kwast TH, Schroder FH. Comparison of screen detected and clinically diagnosed prostate cancer in the European randomized study of screening for prostate cancer, section rotterdam. J Urol. 2005 Jul;174(1):121-5.
7 Andriole GL, Levin DL, Crawford ED, Gelmann EP, Pinsky PF, Chia D, Kramer BS, Reding D, Church TR, Grubb RL, Izmirlian G, Ragard LR, Clapp JD, Prorok PC. Gohagan JK; PLCO Project Team. Prostate Cancer Screening in the Prostate, Lung, Colorectal and Ovarian (PLCO) Cancer Screening Trial: findings from the initial screening round of a randomized trial. J Natl Cancer Inst. 2005 Mar 16;97(6):433-8.
8 Harris R,.Lohr KN. Screening for prostate cancer: an update of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med 2002;137:917-29.
9 Selley S, Donovan J, Faulkner A, Coast J, Gillatt D. Diagnosis, management and screening of early localised prostate cancer. Health Technol.Assess. 1997;1:i, 1-i,96.
10 Sennfalt K, Sandblom G, Carlsson P, Varenhorst E. Costs and effects of prostate cancer screening in Sweden–a 15-year follow-up of a randomized trial. Scand J Urol Nephrol. 2004;38(4):291-8.
11 Labrie F, Candas B, Cusan L, Gomez JL, Belanger A, Brousseau G, Chevrette E, Levesque J. Screening decreases prostate cancer mortality: 11-year follow-up of the 1988 Quebec prospective randomized controlled trial. Prostate. 2004 May 15;59(3):311-8.
12 Catalona WJ, Hudson MA, Scardino PT, et al. Selection of optimal prostate specific antigen cutoffs for early detection of prostate cancer: receiver operating characteristic curves. J Urol 1994; 152(6 Pt 1):2037-42.
13 Oesterling JE, Jacobsen SJ, Chute CG, et al. Serum prostate-specific antigen in a community based population of healthy men. Establishment of age-specific reference ranges. JAMA 1993; 270(7): 860-4.
14 Carter HB, Pearson JD, Metter EJ, et al. Longitudinal evaluation of prostate-specific antigen levels in men with and without prostate disease. JAMA 1992; 267(16): 2215-20.
15 Smith DS, Catalona WJ. Rate of change in serum prostate specific antigen levels as a method for prostate cancer detection. J Urol 1994; 152(4): 1163-7.
16 Brawer MK, Aramburu EA, Chen GL, Preston SD, Ellis WJ. The inability of prostate specific antigen index to enhance the predictive the value of prostate specific antigen in the diagnosis of prostatic carcinoma. J Urol 1993; 150(2 Pt 1): 369-73.
17 Catalona WJ, Richie JP, deKernion JB, et al. Comparison of prostate specific antigen concentration versus prostate specific antigen density in the early detection of prostate cancer: receiver operating characteristic curves. J Urol 1994; 152(6 Pt 1): 2031-6.
18 Djavan B, Zlotta AR, Byttebier G, et al. Prostate specific antigen density of the transition zone for early detection of prostate cancer. J Urol 1998; 160(2): 411-8.
19 Bangma CH, Kranse R, Blijenberg BG, Schröder FH. The value of screening tests in the detection of prostate cancer. Part II: Retrospective analysis of free/total prostate- specific analysis ratio, age-specific reference ranges, and PSA density. Urology 1995; 46(6): 779-84.
20 Catalona WJ, Smith DS, Ornstein DK. Prostate cancer detection in men with serum PSA concentrations of 2.6 to 4.0 ng/ml and benign prostate examination. Enhancement of specificity with free PSA measurements. JAMA 1997; 277(18): 1452-5.
21. Catalona WJ, Richie JP, Ahmann FR, Hudson MA, Scardino PT, Flanigan RC, deKernion JB, Ratliff TL, Kavoussi LR, Dalkin BL, et al. Comparison of digital rectal examination and serum prostate
22. Stamey TA, Yang N, Hay AR, McNeal JE, Freiha FS, Redwine E. Prostate-specific antigen as a serum marker for adenocarcinoma of the prostate. N Engl J Med 1987 Oct;317(15):909-16. http://www.ncbi.nlm.nih.gov/pubmed/2442609
23. Semjonow A, Brandt B, Oberpenning F, Roth S, Hertle L. Semjonow A, Brandt B, Oberpenning F, Roth S, Hertle L. Discordance of assay methods creates pitfalls for the interpretation of prostate-specific antigen values. Prostate Suppl 1996;7:3-16. http://www.ncbi.nlm.nih.gov/pubmed/8950358
24. Thompson IM, Pauler DK, Goodman PJ, Tangen CM, Lucia MS, Parnes HL, Minasian LM, Ford LG, Lippman SM, Crawford ED, Crowley JJ, Coltman CA Jr. Prevalence of prostate cancer among men with a prostate-specific antigen level < or =4.0 ng per milliliter. N Engl J Med 2004 May 27;350(22):2239-46. (level of evidence: 2a) http://www.ncbi.nlm.nih.gov/pubmed/15163773
25. Stamey TA, Freiha FS, McNeal J, Redwine EA, Whittemore AS, Schmid H-P. Localized prostate cancer. Relationship of tumor volume to clinical significance for treatment of prostate cancer. Cancer 1993 Feb;71(3 Suppl):933-8.
26. Catalona WJ, Partin AW, Slawin KM, Brawer MK, Flanigan RC, Patel A, Richie JP, deKernion JB, Walsh PC, Scardino PT, Lange PH, Subong EN, Parson RE, Gasior GH, Loveland KG, Southwick PC. Use of the percentage of free prostate-specific antigen to enhance differentiation of prostate cancer from benign prostatic disease: a prospective multicenter clinical trial. JAMA 1998 May20;279(19):1542-7. (level of evidence: 2a) http://www.ncbi.nlm.nih.gov/pubmed/9605898
27. Stephan C, Lein M, Jung K, Schnorr D, Loening SA. The influence of prostate volume on the ratio of free to total prostate specific antigen in serum of patients with prostate carcinoma and benign prostate hyperplasia. Cancer 1997 Jan;79(1):104-9. http://www.ncbi.nlm.nih.gov/pubmed/8988733
28. Carter HB, Pearson JD, Metter EJ, Brant LJ, Chan DW, Andres R, Fozard JL, Walsh PC. Longitudinal evaluation of prostate-specific antigen levels in men with and without prostate disease. JAMA 1992 Apr 22- 29;267(16):2215-20. (level of evidence: 1b) http://www.ncbi.nlm.nih.gov/pubmed/1372942
29. Schmid H-P, McNeal JE, Stamey TA. Observations on the doubling time of prostate cancer. The use of serial prostate-specific antigen in patients with untreated disease as a measure of increasing cancer volume. Cancer 1993 Mar 15;71(6):2031-40. http://www.ncbi.nlm.nih.gov/pubmed/7680277
30. Arlen PM, Bianco F, Dahut WL, D’Amico A, Figg WD, Freedland SJ, Gulley JL, Kantoff PW, Kattan MW, Lee A, Regan MM, Sartor O; Prostate Specific Antigen Working Group. Prostate Specific Antigen Working Group guidelines on prostate specific antigen doubling time. J Urol 2008 Jun;179(6):2181-5; discussion 2185-6. http://www.ncbi.nlm.nih.gov/pubmed/18423743
31. Heidenreich A. Identification of high-risk prostate cancer: role of prostate-specific antigen, PSA doubling time, and PSA velocity. Eur Urol 2008 Nov;54(5):976-7; discussion 978-9. http://www.ncbi.nlm.nih.gov/pubmed/18640768
32. Ramirez ML, Nelson EC, Devere White RW, Lara PN Jr, Evans CP. Current applications for prostatespecific antigen doubling time. Eur Urol 2008 Aug;54(2):291-300. http://www.ncbi.nlm.nih.gov/pubmed/18439749
33. O’Brien MF, Cronin AM, Fearn PA, Smith B, Stasi J, Guillonneau B, Scardino PT, Eastham JA, Vickers AJ, Lilja H. Pretreatment prostate-specific antigen (PSA) velocity and doubling time are associated with outcome but neither improves prediction of outcome beyond pretreatment PSA alone in patients treated with radical prostatectomy. J Clin Oncol 2009 Aug 1;27(22):3591-7. http://www.ncbi.nlm.nih.gov/pubmed/19506163
34. Rodríguez LV, Terris MK. Risks and complications of transrectal ultrasound guided prostate needle biopsy: a prospective study and review of the literature. J Urol 1998; 160(6 Pt 1): 2115-20.
35. Huncharek M, Muscat J: Serum prostate-specific antigen as a predictor of radiographic staging studies in newly diagnosed prostate cancer. Cancer Investigation 13(1): 31-35, 1995.

