Obstrucción intestinal
Introducción
La obstrucción intestinal (OI) se define como la detención del tránsito del contenido intraluminal debido a una causa mecánica (íleo mecánico) y puede deberse a múltiples causas que pueden ser intraluminales, intramurales o extraluminales. El íleo paralítico corresponde a la detención del tránsito del contenido intraluminal debido a una causa funcional, generalmente secundario a irritación peritoneal o alteraciones metabólicas.
La OI representa el 15-20% de todos los ingresos de urgencia por dolor abdominal agudo y su incidencia aumenta con la edad. La ubicación más frecuente es en intestino delgado llegando al 80% del total.
El diagnóstico de OI es esencialmente clínico y se confirma con imágenes, idealmente TC de abdomen con contraste, que permite evaluar la presencia de complicaciones. Las OI complicadas corresponden a un 10-30% y en estos casos requieren tratamiento quirúrgico de urgencia. Sin tratamiento, la OI alcanzan un 100% de mortalidad.
Fisiopatología
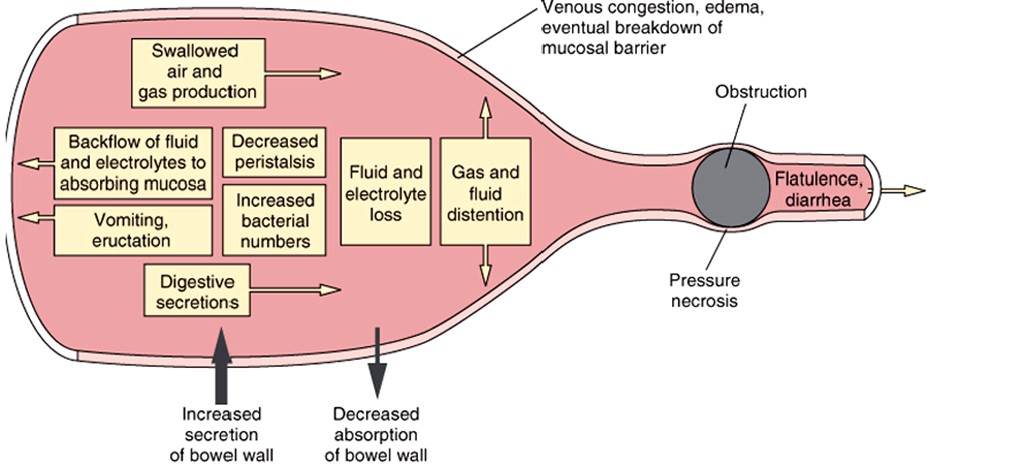
Proximal al sitio de obstrucción, se genera distensión de las asas intestinales por acumulación de gas y fluidos, lo que lleva al aumento de la presión intraluminal e intramural que afecta la motilidad intestinal. Inicialmente genera un aumento de la peristalsis con el fin de superar la obstrucción y posteriormente la disminución de esta. Esto último asociado a la estasis del contenido intraluminal, favorece el sobrecrecimiento bacteriano y su translocación a través de la pared intestinal, hasta la circulación portal y sistémica añadiendo al cuadro clínico de la OI los síntomas y signos de sepsis.
Cuando la presión intraluminal excede la presión venosa, se produce edema e hiperemia local, que puede progresar y comprometer el flujo arterial generando isquemia, necrosis y perforación intestinal (OI complicada). Esto ocurre con mayor frecuencia en la OI en asa cerrada, donde un segmento de intestino está ocluido proximal y distalmente (las OI bajas, distales a la válvula ileocecal se comportan como asa cerrada, ya que la válvula impide que el contenido del colon refluya hacia proximal). En estos casos la presión intraluminal aumenta rápidamente, traduciéndose en una urgencia quirúrgica.
En la OI en asa abierta, el flujo intestinal está ocluido distalmente, pero el segmento proximal está abierto y puede ser descomprimido por vómitos o intubación nasogástrica.
La pérdida de fluidos secundario a los vómitos, el edema y la disminución de la capacidad de absorción intestinal, favorecen la deshidratación y los trastornos electrolíticos y ácido base en el paciente.
Clasificación
La OI puede clasificarse en:
- OI alta o baja: según sea proximal o distal a la válvula ileocecal respectivamente.
- OI parcial o total: cuando el lumen intestinal se encuentra completamente ocluido y no permite el paso de líquido ni gas hacia distal, se clasifica como OI total.
- OI simple o complicada: es simple cuando no existe compromiso vascular arterial del asa.
Causas:
Existen múltiples causas de OI, sin embargo las tres causas más frecuentes corresponden a: bridas, hernias de la pared abdominal complicada y neoplasias. Por lo tanto es fundamental evaluar durante la entrevista clínica el antecedente de: cirugía abdominal, hernia de pared abdominal, neoplasia, enfermedad inflamatoria intestinal, etc. ya que estos son factores de riesgo que deben hacer sospechar el diagnóstico.
- Intraluminales (ej. Cuerpos extraños, íleo biliar, bezoares, fecalomas, parásitos)
- Intramurales (ej. Tumores, enfermedad inflamatoria intestinal, estenosis actínica)
- Extraluminales (ej. Bridas, hernias, carcinomatosis)
Las causas más frecuentes según segmento de intestino:
Obstrucción alta (intestino delgado 85-90%):
- Bridas (60%)
- Hernias atascadas o estranguladas (10-20%)
- Neoplasias (10-20%)
- Otras*
Obstrucción baja (intestino grueso 10-15%):
- Neoplasia 65%
- Diverticulitis 20%
- Vólvulo 5%
- Otras*
Clínica
Hay que considerar que los síntomas van a depender de si la obstrucción es aguda o crónica, de la ubicación y del tiempo de evolución. También se debe estar alerta ante la aparición de algunos síntomas que deben hacer sospechar de alguna complicación.
El diagnóstico de OI es clínico y las imágenes permiten su confirmación. Los exámenes de laboratorio son complementarios para evaluar el estado general del paciente.
Síntomas
- Náuseas y vómitos: las características dependen del sitio de obstrucción y tiempo de evolución . Mientras más proximal se asocia a más episodios de vómitos, que inicialmente contienen bilis, mucosidades y secreciones intestinales. Mientras más distales los vómitos disminuyen (y predomina el dolor). Los vómitos fecaloideos (color naranjo-café y olor fétido) generalmente se asocian a una OI alta distal (a nivel de yeyuno terminal) ya que en las OI bajas la válvula ileocecal impide que el contenido refluya hacia proximal.
- Dolor abdominal tipo cólico: generalmente difuso y cuando es localizado el sitio del dolor no refleja necesariamente el lugar de la obstrucción.
- Flatulencia
- Singulto
- Sensación de distensión abdominal
- Ausencia de deposiciones y eliminación de gases por ano
- Letargia
Signos
- Distensión abdominal y timpanismo a la percusión: depende del lugar y tiempo de evolución. Mientras más distal y mayor tiempo de evolución mayor distensión y timpanismo, sobre todo si se trata de una OI total. En una OI alta o de poco tiempo de evolución pueden no estar presente.
- Aumento de los ruidos hidroaéreos (de lucha): en pacientes con OI aguda y de poco tiempo de evolución, posteriormente los RHA van disminuyendo en algunos casos hasta su abolición.
- Bazuqueo
- Deshidratación
- Signos de irritación peritoneal: en OI complicada.
Estudio
Laboratorio
Son útiles para evaluar el estado general del paciente y ayudan en la corrección de alteraciones hidroelectrolíticas y a monitorizar la evolución del paciente. Los exámenes a solicitar dependerán de cada paciente.
- Parámetros inflamatorios (PCR – Leucocitos)
- Electrolitos plasmáticos
- Gases venosos
- Creatininemia y BUN
- Lactato
- Marcadores de necrosis (LDH – CK – K)
Imágenes
El estudio imagenológico permite confirmar el diagnóstico y evaluar la presencia de complicaciones.
- Radiografía de abdomen simple: útil en el estudio inicial cuando existe la sospec de OI, tiene una sensibilidad moderada que alcanza un 40-80%. Permite confirmar el diagnóstico, localizar el sitio de obstrucción y en algunos casos identificar la causa. Debe ser tomada en decúbito y en bipedestación para apreciar adecuadamente la distensión intestinal.
En la radiografía se pueden encontrar:
- Asas dilatadas (hacia proximal): Intestino Delgado > 3.5 cm e Intestino Grueso > 5 cm de diámetro.
- Asas colapsadas o de calibre normal hacia distal.
- Niveles hidroaéreos
- Signo de pila de monedas
- Signo del grano de café: Cuando la causa es un vólvulo del sigmoides
- Signos de complicación:
Pneumatosis intestinal (signo de Leo Rigler), Neumoperitoneo (aire debajo del diafragma, generalmente sobre el hígado).
- TC de abdomen con contraste: se recomienda como estudio de entrada si la sospecha es alta o si la sospecha persiste tras una radiografía de abdomen simple negativa. Tiene una alta sensibilidad para confirmar el diagnóstico, localizar el sitio de obstrucción e identificar la causa en la gran mayoría de los casos así como evaluar la presencia de complicaciones al permitir evaluar la vasculatura, los omentos, los mesenterios, el peritoneo, etc.
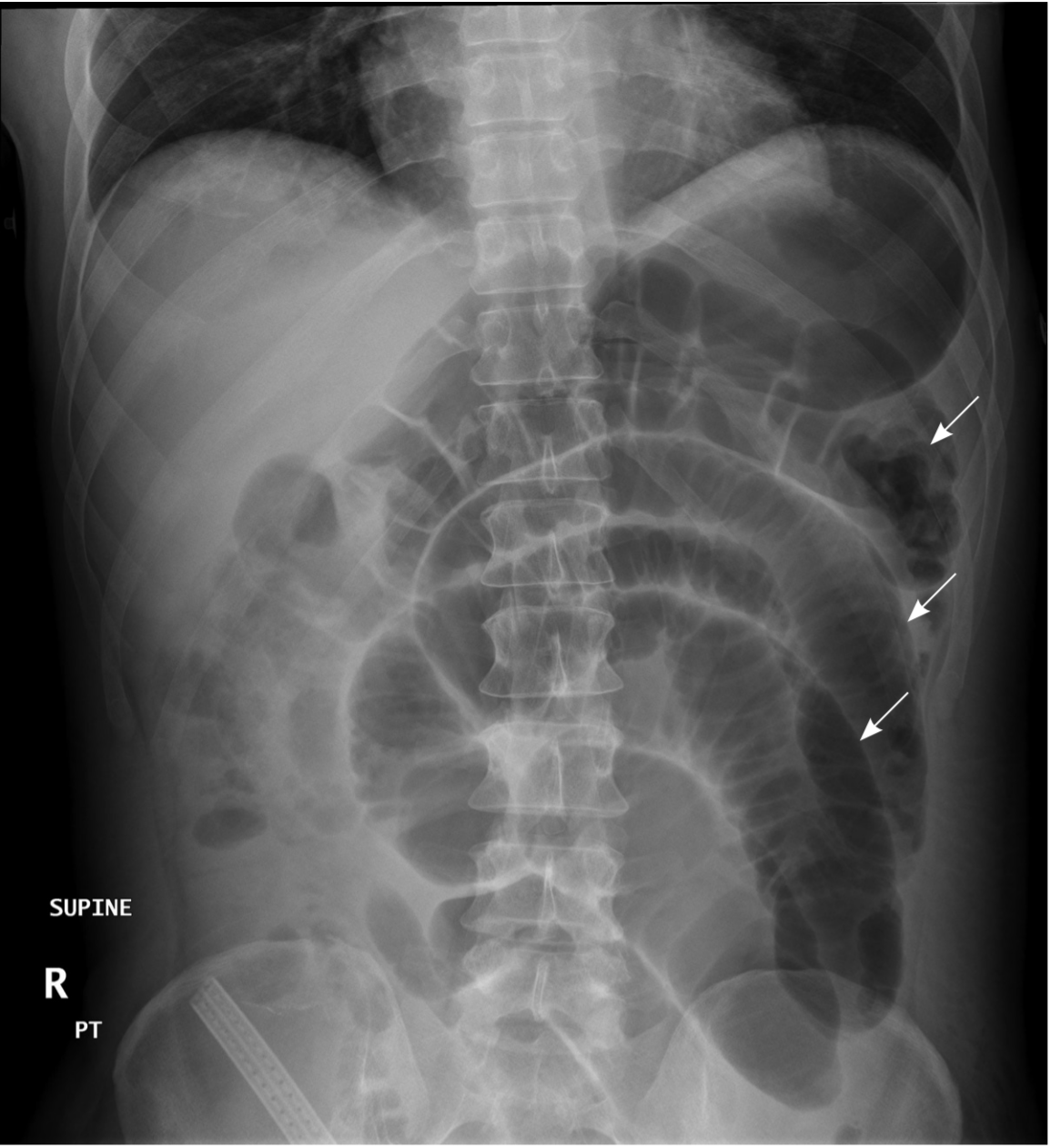
Imagen 1. Rx de abdomen simple. Se observa asas de ID dilatadas y signo de pila de monedas.
Manejo
Tiene tres pilares fundamentales:
- Corrección hidroelectrolítica: instalar 2 vías venosas periféricas para rehidratar con solución isotónica, monitorizar diuresis con sonda vesical y reservorio.
- Eliminar causa de obstrucción: manejo médico o quirúrgico según el caso.
- Reposo intestinal: Régimen cero, descompresión gastrointestinal con SNG,
En el caso de fiebre o parámetros inflamatorios muy altos se debe agregar tratamiento
antibiótico empírico que cubra Gram negativos y anaerobios.
Bibliografía
- Taylor MR, Lalani N. Adult small bowel obstruction. Acad Emerg Med 2013;20:528–44.
- Cappell MS, Batke M. Mechanical obstruction of the small bowel and colon. Med Clin North Am 2008; 92(3):575–97
- Richard M. Gore, Robert I. Silvers, Kiran H. Thakrar, Daniel R. Wenzke, Uday K. Mehta, Geraldine M. Newmark, Jonathan W. Berlin. Bowel Obstruction. Radiologic clinics. November 2015Volume 53, Issue 6, Pages 1225–1240
- PATRICK G. JACKSON, MD, and MANISH RAIJI, MD. Evaluation and Management of Intestinal Obstruction, Am Fam Physician. 2011;83(2):159-165.
- Liliana Bordeianou, MD, MPH, Daniel Dante Yeh, MD. Epidemiology, clinical features, and diagnosis of mechanical small bowel obstruction in adults. UpToDate. Updated: Jun 21, 2016.
- Liliana Bordeianou, MD, MPH, Daniel Dante Yeh, MD. Overview of management of mechanical small bowel obstruction in adults. UpToDate. Updated: May 08, 2017.


