2.1 Trastornos afectivos
2.1.1 Disforia posparto
El síndrome disfórico (“postpartum blues”) es un cuadro transitorio, que se presenta durante los primeras 48 – 72 hrs. luego del parto. Caracterizado por marcada labilidad emocional, irritabilidad, ansiedad, insomnio y falta de apetito. Ocurre habitualmente en relación a los cambios hormonales propios de este período. Es un cuadro leve, autolimitado, que puede durar solo algunas horas o, a lo sumo, uno a dos días y es distinto de la depresión posparto.
Su abordaje es de psicoeducación, en la que se debe explicar a la mujer que es un cuadro autolimitado, que de ningún modo se trata de un fracaso para asumir el rol de madre. Incorporar en esta educación a la pareja o familiares de la puérpera, con el fin de evitar mensajes culpógenos o críticos del rol materno, junto con maximizar las instancias de apoyo y contención afectiva.
En caso de observación de este cuadro en puerperio, es importante consignarlo en la epicrisis e indicaciones de monitoreo en atención primaria.
Es importante considerar que, pese a ser un cuadro autolimitado, aproximadamente el 25% de las mujeres que lo presentan pueden desarrollar depresión posparto, por lo que es importante considerar los tiempos e intensidad de la sintomatología presente, para diferenciarlo de una depresión posparto.
Los factores de riesgo a considerar para la disforia posparto son:
• Síntomas depresivos durante el embarazo.
• Historia personal de depresión.
• Historia personal de trastorno disfórico premenstrual.
2.1.2 Depresión posparto
Se estima que más del 40% de las mujeres durante el posparto sufre síntomas depresivos-ansiosos inespecíficos y entre el 10 a 15 % desarrolla un episodio depresivo. La incidencia de cuadros depresivos durante el puerperio es 8,8% y la prevalencia durante este periodo, puede llegar al 20,5%, estimándose que aproximadamente el 50% de los cuadros depresivos se inician durante el emba- razo.
No tratar la depresión en el posparto puede implicar efectos adversos de largo plazo para la mujer, como que este episodio puede constituirse en un precursor de depresión recurrente. Y puede tener también consecuencias negativas para el vínculo madre-hijo. Existe consenso en la evidencia desde las neurociencias, respecto a que la depresión materna constituye una variable gatillante de estrés tóxico en el bebé, que a su vez puede impactar de manera significativa el funcionamiento y estructura de su cerebro en formación.
Asimismo, se sabe también que las intervenciones precoces de apoyo a la crianza y rol materno, tienen un efecto preventivo en la reducción del estrés parental y con ello en la aparición de sintomatología depresiva posparto y/o en la evolución de la misma. Por esta razón, es que cobran especial relevancia las estrategias educativas en torno a contenidos de crianza temprana, tales como: con- suelo efectivo del llanto, manejo de cólicos, lactancia materna, fortalecimiento del apego seguro, entre otras.
La presentación sintomática de la depresión posparto, es similar a aquella depresión no vinculada al embarazo, exceptuando que el contenido puede estar centrado en el hecho de haber tenido un hijo.
La depresión posparto se caracteriza por llanto, abatimiento, labilidad emocional, sentimiento de culpa, pérdida de apetito, problemas de sueño y sentimientos de incapacidad de hacer frente a las necesidades del bebé, problemas de memoria, fatiga e irritabilidad. Algunas mujeres pueden preocuparse de forma excesiva por la salud del bebé o verse a sí mismas como madres malas, inadecua- das o poco cariñosas.
Los factores de riesgo que han mostrado asociaciones fuertes y consistentes con el desarrollo de la depresión posparto son:
• Historia personal o familiar de depresión.
• Antecedentes personales de depresión durante el embarazo.
• Antecedentes personales de ansiedad durante el embarazo.
• Antecedentes personales de depresión posparto.
• Acontecimientos vitales estresantes durante el embarazo o el inicio de puerperio.
• Bajo nivel de apoyo social.
Respecto de la gravedad del cuadro depresivo, autores chilenos señalan que las mujeres separadas o anuladas tienen una probabilidad cuatro veces mayor que las solteras de tener una depresión posparto más severa (según puntaje Escala de Depresión posparto de Edimburgo) y que aquellas que tienen más de un hijo, tienen una probabilidad dos veces mayor que las primíparas de tener un episodio más severo.
Para la detección de la depresión posparto, se utiliza la Escala de Edimburgo, la cual es autoaplicada, consta de 10 ítems y se encuentra validada para la población chilena con un punto de corte de 9/10 que determina posibles casos de depresión.
En un estudio realizado en Santiago se encontró que la depresión posparto se asocia con grados importantes de discapacidad en la vida cotidiana de las mujeres. Por ello es importante incluír en el proceso de diagnóstico una evaluación funcional de la puérpera, con el fin de orientar el tratamiento a la reducción de la discapacidad asociada al cuadro depresivo.
Para el diagnóstico diferencial, es aconsejable considerar otras posibles entidades, principalmente alteraciones en las hormonas tiroideas.
La disforia posparto, es un trastorno transitorio, que aparece los primeros días posparto, típicamente alrededor del tercer día, durando sólo algunas horas y, a lo más, un día o dos. Se trata de un estado caracterizado por ansiedad, labilidad emotiva y, a veces, el ánimo depresivo, síntomas muy pasa- jeros, por lo que no se requiere de tratamiento. Se estima que se presenta en más del 60% de las puérperas.
El tratamiento de la depresión posparto, consiste en intervenciones psicoterapéuticas y farmacológicas, dependiendo de la severidad del cuadro.
Las intervenciones psicoterapéuticas se recomiendan para el tratamiento de la depresión leve a moderada, especialmente las líneas cognitivo conductual e interpersonal (Scottish Intercollegiate Guidelines Network, 2012). Las sesiones de psicoeduación se deben orientar a explicar a la puérpera la naturaleza del trastorno, enfatizando en la reducción del sentimiento de fracaso en la tarea de asumir la maternidad.
En este ámbito, es relevante también considerar dentro de las acciones de tratamiento, la vincula- ción de la mujer y familia, con los recursos de apoyo disponibles en la red local Chile Crece Contigo (talleres parentales, servicios de asistencia telefónica en crianza, modalidades de apoyo al desarro- llo infantil, entre otros).
También puede ser de utilidad alterar mínimamente los ritmos circadianos, por lo cual es recomendable sugerir a la familia asistir a la puérpera en los cuidados nocturnos del hijo(a).
Frente a cuadros de mayor severidad, incluir fármacos al tratamiento puede ser necesario. Se debe realizar un análisis de la relación riesgo/beneficio en conjunto con la puérpera, considerando los favores de la lactancia materna, la importancia de tratar los cuadros depresivos y las consideraciones sobre el efecto de los fármacos que pasan a través de la leche materna, en el bebé, entre otros aspectos.
Instrumento de tamizaje depresión posparto

El mejor momento para aplicar la Escala de Depresión de Edimburgo es a las ocho semanas posparto ya que coincide con el período de máxima incidencia de la depresión puerperal y además, con la disminución de los síntomas atribuibles a un período adaptativo normal.
La escala explora qué ha sentido la madre durante la semana anterior. En caso de duda puede ser útil repetir la escala después de 2 semanas. Esta no detectará las madres con neurosis de ansiedad, fobias o trastornos de la personalidad.
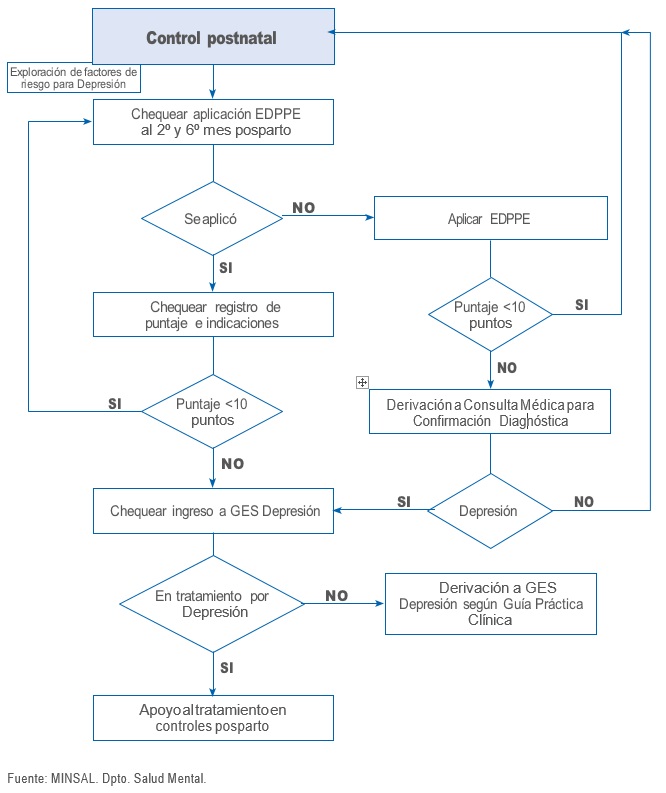
Algoritmo Detección Depresión en el Posparto
Acciones recomendadas:
• Capacitación de profesionales del área obstétrica y neonatal en la detección y manejo de la Depresión.
• Es importante velar porque durante su estadía en puerperio, la madre sea reforzada en sus competencias y rol materno (particularmente en casos de parto traumático), se le entregue la información pertinente respecto a los cuidados físicos y emocionales del recién nacido, insta- lación de la lactancia, herramientas de consuelo del llanto y otras.
• Se recomienda también educar a la madre y familia respecto a las variantes normales de la- bilidad emocional, durante los primeros días, junto con los signos de alerta y criterios para consulta en centro de salud.
• Se requiere velar por el acceso a la evaluación psicosocial específica en los casos en que se sospeche depresión o exista el antecedente de cuadro depresivo durante la gestación.
• Es importante que los profesionales del área obstétrica y neonatal estén capacitados en los aspectos emocionales asociados al preparto, parto y puerperio, enfatizando el rol de apoyo y contención que se espera del equipo de salud en este proceso.
• El control posparto integral a los 2 y 6 meses: contempla el monitoreo de la aplicación de la EPDS, aplicarla si no se ha aplicado, además de la detección y seguimiento del riesgo psicosocial, regulación de fertilidad según criterios de elegibilidad y salud sexual.
La Matrona o Matrón deberá:
• Verificar la aplicación de Escala de Depresión Postnatal de Edimburgo (EPDS), registro de puntaje e indicación de intervención si corresponde, en ficha obstétrica y agenda salud de la mujer, en el control a los 2 y 6 meses posparto.
• Aplicar EPDS en control posparto a los 2 y 6 meses, si no se ha aplicado en otros controles de salud.
• Realizar monitoreo y seguimiento de la aplicación de EPDS a mujeres a los 2 y 6 meses pos- parto.
• Derivar al equipo de cabecera del Centro de Salud, cuando puntaje de EPDS sea sugerente de depresión posparto (10 o más puntos o puntaje distinto a 0 en la pregunta Nº 10).
• Registro y seguimiento de las mujeres que están en tratamiento por depresión posparto, su evolución y crecimiento y desarrollo del niño.
Escala Depresión de Edimburgo para embarazo y posparto.
Como usted está embarazada o hace poco tuvo un bebé, nos gustaría saber cómo se ha estado sin- tiendo. Por favor SUBRAYE la respuesta que más se acerca a cómo se ha sentido en los últimos 7 días.
En los últimos 7 días:
1. He sido capaz de reírme y ver el lado divertido de las cosas:
tanto como siempre
no tanto ahora
mucho menos ahora
no, nada
2. He disfrutado mirar hacia delante:
tanto como siempre
menos que antes
mucho menos que antes casi
nada
*3. Cuando las cosas han salido mal, me he culpado a mi misma innecesariamente:
sí, la mayor parte del tiempo
sí, a veces
no con mucha frecuencia
no, nunca
4. He estado nerviosa o inquieta sin tener motivo:
no, nunca
casi nunca
sí, a veces
sí, con mucha frecuencia
*5. He sentido miedo o he estado asustadiza sin tener motivo:
sí, bastante
sí, a veces
no, no mucho
no, nunca
*6. Las cosas me han estado abrumando:
sí, la mayor parte del tiempo no he podido hacer las cosas en absoluto
sí, a veces no he podido hacer las cosas tan bien como siempre
no, la mayor parte del tiempo he hecho las cosas bastante bien
no, he estado haciendo las cosas tan bien como siempre
*7. Me he sentido tan desdichada que he tenido dificultades para dormir:
sí, la mayor parte del tiempo
sí, a veces
no con mucha frecuencia
no, nunca
*8. Me he sentido triste o desgraciada:
sí, la mayor parte del tiempo
sí, bastante a menudo
no con mucha frecuencia
no, nunca
*9. Me he sentido tan desdichada que he estado llorando:
sí, la mayor parte del tiempo
sí, bastante a menudo
sólo ocasionalmente
no, nunca
*10. Se me ha ocurrido la idea de hacerme daño:
sí, bastante a menudo
a veces
casi nunca
nunca
A las respuestas se les otorga un puntaje de 0, 1,2 y 3 de acuerdo a la severidad creciente del síntoma. A los items marcados con un asterisco (*) se les da un puntaje en orden inverso (3, 2, 1 y 0). El puntaje total se calcula sumando los puntajes para cada uno de los 10 items.
1 Alvarado, R. Guajardo, V. Rojas, G. Jadresic, E. Informe final Validación de la Escala de Edimburgo para Embarazadas. Santiago; 2012
2 Jadresic E, Araya R, Jara C. Validation of the Edinburgh Postnatal Depression Scale (EPDS) in Chilean postpartum women. J Psychosom Obstet Gynaecol. diciembre de 1995;16(4):187-91
Explicación de la Escala de Depresión de Edimburgo:
Es el instrumento de tamizaje para depresión más comúnmente usado durante el posparto, y también durante la gestación, en todo el mundo. Es una encuesta auto-administrada, desarrollada por Cox y colaboradores (1) en 1987. Fue diseñada específicamente para detectar síntomas depresivos en mujeres que hayan dado a luz recientemente. Consta de 10 preguntas de selección múltiple, con 4 alternativas cada una, puntuadas de 0 a 3 de acuerdo a la severidad creciente de los síntomas. Se ha validado su uso en el posparto en Chile, determinándose que la mayor sensibilidad se logra con el punto de corte 9/10. Puntaje ≥ 10 = probable depresión posparto.
Su uso en el embarazo ha sido validado en Chile. Se recomienda usar el punto de corte 12/13. Puntaje ≥ 13 = probable depresión en el embarazo.
Interpretación

Instructivo para la aplicación de la Escala Depresión de Edimburgo para Posparto:
a. Explicar a las puérperas que la depresión es una enfermedad frecuente en estas etapas de la vida y que tiene tratamiento, pero que es necesario detectarla lo más tempranamente posible
b. Solicitar a la puérpera que marque con una X la alternativa que más se acerca a la forma en que se ha sentido en los últimos 7 días.
c. Especificar que las 10 preguntas deben ser respondidas y que para cada pregunta debe marcar sólo 1 de las 4 alternativas.
d. Si la puérpera tienen dificultades de lecto-escritura, el profesional o técnico lee las preguntas y las alternativas y espera la respuesta, si pasado un lapso prudente la gestante o puérpera no responde, se le repite la pregunta haciendo una pausa entre cada alternativa
e. En todos los casos, se debe asegurar, que las respuestas provengan de la mujer.
2.3 Trastorno bipolar
El trastorno bipolar afecta en similar frecuencia tanto a hombres como a mujeres, aun cuando se ha reportado mayores tasas de ciclos rápidos, episodios depresivos y episodios con características mixtas en las mujeres.
Este es un período donde hay que prestar especial atención, pues el posparto es una etapa de mayor riesgo de recaídas para las mujeres con trastorno bipolar, existiendo además una asociación entre las psicosis puerperales y esta entidad.
Algunos predictores de recurrencia durante este periodo son:
• Diagnóstico de trastorno bipolar tipo II.
• Inicio precoz de la enfermedad.
• Número de recurrencias al año.
• Enfermedad reciente.
• Uso de antidepresivos.
El tratamiento del trastorno bipolar debe ser manejado por el equipo de la especialidad. Los pilares fundamentales del tratamiento, son la farmacoterapia (la cual debe ajustarse según la lactancia), psicoterapia y psicoeducación, siendo estos últimos eficaces, principalmente durante los episodios depresivos y de remisión de la enfermedad.

