Nivel de manejo del médico general: Diagnóstico: Sospecha. Tratamiento: Inicial. Seguimiento: Derivar.
Aspectos esenciales
- Grupo heterogéneo de síndromes por inflamación de pared vascular.
- Siempre descartar causa secundaria (más frecuente).
- Biopsia certifica la vasculitis, de no poder realizarse es necesario ir a realizar imagen con angiografía.
Caso clínico tipo
Mujer de 73 años que consulta por cefalea intensa de predominio frontotemporal bilateral y episodios de amaurosis fugax, de 3 días de evolución. Trae un hemograma del día previo que es normal, pero tiene VHS de 78 mm 1ª hora. Al examen físico sólo destaca sensibilidad a la palpación de ambas regiones temporales y disminución de la amplitud del pulso en las arterias temporales.
Definición:
Grupo heterogéneo de síndromes clínicos definidas por inflamación de las paredes vasculares. Las consecuentes rupturas de pared que conducen a sangrado y el compromiso del lumen vascular lleva a isquemia distal y necrosis en distintos territorios.
Etiología
En general, los vasos afectados varían en tamaño, tipo y ubicación, asociado al distinto tipo de vasculitis resultan en variados síndromes. Las vasculitis pueden ocurrir como una enfermedad primaria o secundaria a una enfermedad subyacente. La etiología exacta es largamente desconocida. A menudo son enfermedades de cuidado e incluso fatales, por lo que requieren pesquisa y terapia precoz.
Epidemiología
Existen pocos datos epidemiológicos, además los distintos tipos están asociados a diferentes poblaciones, por ejemplo, Kawasaki principalmente en niños, Takayasu, en mayores de 30 años, asi como la arteritis de la temporal se sospecha desde los 50 años, aumentando su incidencia en la 8° y 9° década de vida.
Fisiopatología:
Mecanismos de daño
- Elevación de IgE
- Aumento de eosinófilos.
- Daño por complejos inmunes:
- Depósito de complejos inmunes subendoteliales con:
- Activación de complemento
- Atracción de PMN
- Daño directo por anticuerpos
- ANCA (anticuerpos anticitoplasma de neutrófilos)
- Anca-C (antiproteinasa 3)
- Anca-P (anti mieloperoxidasa)
- Anticuerpos anti-cel. endotelial
- ANCA (anticuerpos anticitoplasma de neutrófilos)
- Por células:
- Activación de células T
- Formación de granulomas
- Secreción de citoquinas proinflamatorias.
- Inducción del proceso por antígenos exógenos (infecciones, drogas, otros)
Clasificación:
Primarias:
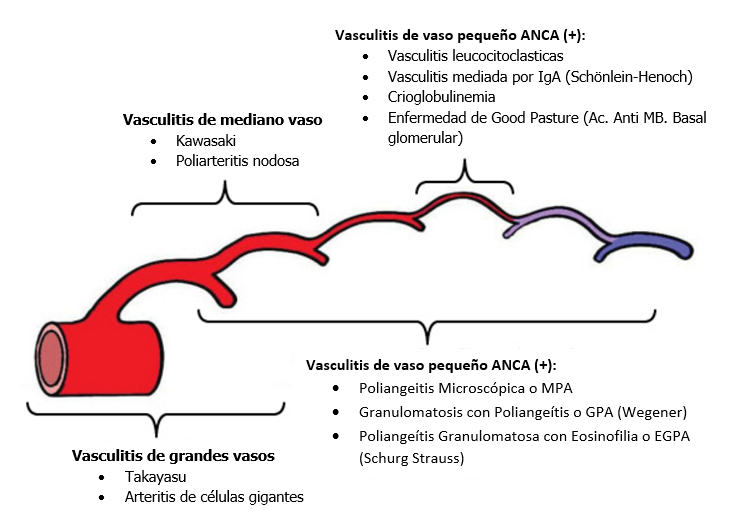
Se basa en diámetro de los vasos predominantemente afectados, aunque puede existir traslape en el tamaño de las arterias afectadas, tenemos:
- Vasculitis de vaso grande:
- Arteritis de Takayasu
- Arteritis de Células Gigantes (Arteritis de la temporal)
- Vasculitis de vaso mediano
- Poliarteritis nodosa
- Enf. Kawasaki
- Vasculitis de vaso pequeño
- ANCA (+):
- Poliangeítis Granulomatosa con Eosinofilia o EGPA (Schurg Strauss)
- Granulomatosis con Poliangeítis o GPA (Wegener)
- Poliangeitis Microscópica o MPA
- ANCA (-) o Asociadas a inmunocomplejos:
- Vasculitis leucocitoclasticas
- Vasculitis mediada por IgA (Schönlein-Henoch)
- Crioglobulinemia
- Enfermedad mediada por Ac-Anti MB. Basal Glomerular (Good Pasture)
- ANCA (+):
- Vasculitis de vaso de tamaño variable
Secundarias:
Asociadas a diferentes factores, como:
- Drogas
- Neoplasias
- Infecciones
- Mesenquimopatías
Imagen n° 1: Clasificación de Vasculitis según territorio vascular afectado
Diagnóstico:
Clínica:
Es importante destacar que dependiendo del tipo de vaso afectado y su localización, se van a desarrollar diferentes cuadros clínicos.
Imagen n°2: Manisfestaciones clínicas de vasculitis según territorio vascular afectado
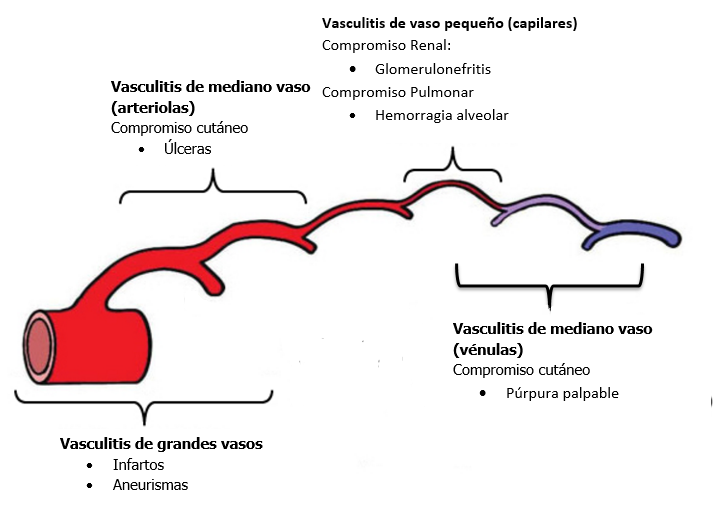
A grandes rasgos, los síntomas asociados a este gran grupo de enfermedades corresponden a:
- Enfermedad inflamatoria crónica
- CEG, pérdida de peso, mialgias, artralgias, artritis, fiebre…
- Piel
- Ulceras, púrpura, nodulos, rash…
- Neuropatía
- Mononeuritis multiple
- SNC
- Cefalea, cambios visuales, AVE, convulsiones, compromiso de conciencia…
- Renal
- HTA, proteinuria, GNF necrotizante…
- Tracto respiratorio
- Alveolitis, hemorragia alveolar, Infiltrados nódulos, asma, sinusitis…
- Gastrointestinal
- Diarrea, náuseas, vomitos, dolor abdominal, hemorragia…
- Claudicación muscular
- En extremidades, en mandibula…
Al laboratorio se objetiva:
- Alteraciones inespecíficas (anemia, VHS elevada, leucocitosis)
- ANA, ANCA (P ó C)
- Hipocomplementemia
- Electromiografía
- Deberá solicitarse siempre que haya alteraciones neurológicas periféricas y servirá para certificar el hallazgo de una mononeuritis múltiple y ayudará a obtener un buen sitio para biopsia.
- Biopsia, y de estar contraindicada se debe realizar angiografía.
SIEMPRE descartar una causa secundaria inicialmente.
Tratamiento:
Está basado en tres pilares:
- Inducción de la remisión de la enfermedad, que involucra:
- Dosis medianas-altas de glucocorticoides
- Uso de inmunosupresores
- La presentación inicial de las vasculitis a menudo es rápida y la demora en el reconocimiento de la enfermedad e inicio del tratamiento puede llevar a una importante morbilidad, y en algunos casos, mortalidad. Es por esto, que el tratamiento inicial suele ser más intensivo, que las etapas posteriores.
- Mantenimiento de dicha remisión
- Disminución gradual de la dosis de glucocorticoides, según tolerancia.
- Glucocorticoides e inmunosupresores, se pueden continuar o suspender, según la condición, acorde a los protocolos de cada patología específica
- Objetivos:
- Mantener controlada la actividad de la patología
- Prevenir la recurrencia de la enfermedad
- Minimizar los riesgos de toxicidad
- Monitoreo
- De la actividad de la enfermedad
- De la toxicidad a fármacos durante el tratamiento activo
- De la recurrencia
Seguimiento:
Derivar a especialista.
Bibliografía
1. Maria Cinta Cid Xutglà, Roser Solans. Avances en vasculitis sistémicas. 1° edición, 2012. Marge Médica Books.

