34. Embarazo Múltiple
25/10/2016
Puntos a Evaluar
- Definición, epidemiología, clasificación, factores de riesgo, fisiopatología, diagnóstico clínico y ecográfico del embarazo múltiple
- Concepto general de complicaciones y patologías asociadas al embarazo múltiple
- Manejo inicial, educación, control prenatal inicial y criterios de derivación al especialista
Conceptos Generales
Embarazo Múltiple: más de un feto en la cavidad uterina
Embarazo Gemelar: dos fetos en la cavidad uterina
Embarazo Triple: tres fetos en cavidad
Embarazo múltiple de Alto Orden: mas de tres fetos en la cavidad uterina
Monocorial: una sola placenta
Bicorial: dos placentas
Monoamniótico: fetos compartes el saco amniótico
Biamniótico: dos cavidades amnióticas
Monocigotico: provienen del mismo óvulo fecundado
Dicigótico: provienen de dos óvulos fecundados distintos
La mayoría de las veces la gestación múltiple se debe a una ovulación múltiple, es menos frecuente que se produzca por al división del cigoto. En los embarazos múltiples las complicaciones tanto maternas como fetales son más frecuentes, por lo que es considerado un embarazo patológico (alto riesgo). El pronóstico y conducta estaran dados por la corionicidad.
El diagnóstico debe sospecharse con una altura uterina exagerada para la edad gestacional durante el segundo trimestre y se confirma con la ecografía de las 11 -13+6 semanas.
Epidemiología
La incidencia a aumentado en el último tiempo devido a las técnicas de fertilización asistida, que no solo aumentan la frecuencia de los dicigóticos, si no que también de los monocigóticos, por razones que se desconocen.
De los embarazos inicialmente dombles la mitad finaliza en el parto de dos fetos viables, aun así los partos gemelares tienen una frecuencia de un 1%. Sin embargo, la mortalidad perinatal es significativamente superior en embarazos gemelares, siendo este tipo de embarazo responsable del 25% de los recién nacidos de bajo peso al nacer y de un 10% de los casos de parálisis cerebral.
Clasificación
Cigosidad
- Dicigóticos o “Mellizos”: se originan porovulación doble. Todos son bicoriales biamniótios y tienen menos riesgo que los monocigóticos
- Mayor incidencia: mujeres de raza negra, embarazo gemelar previo, paridad mayor a tres, edad materna superor a 35 años y uso de técnicas de fertilización asistida. Suspension aco de larga data
- Monocigóticos o “Gemelos”: se originan en la división de un huevo fecundado.
- Espontáneos tienen una incidencia de 4 en 1000, similar en todos los grupos étnicos y no cambia con la edad materna.
- Según el momento de la división serán
- 1 a 3° día: Bicorial biamniótico (20 a 30%)
- 4 a 8°día: Monocorial biamniótico (70 a 80%)
- 9 a 12° día: Monocorial Monoamniótico (1%)
- >12° día: Gemelos fusionados
Corionicidad
En embarazos gemelares bicoriales las complicaciones mas frecuentes son el parto prematuro, la restriccion al crecimiento fetal y la RCF selectiva.
Los monocoriales tienen el problema de repartir la placenta, que puede o no ser equitativa, y además, los problemas derivados de compartir vasculatura a nivel de ésta, que seria responsable de agregar el síndrome de transfusion feto fetal, la secuencia TRAP y las secuelas neurológicos al pool de posibilidades.
Las comunicaciones pueden ser anastomosis verdaderas, “vaso a vaso” en el que se unene arterias con arterias o venas con venas y no hay flujo porque la presion es muy similar, o las anastomosis falsas, donde un cotiledon es irrigado por la arteria de un feto pero la sangre vuelve por la vena de otro, estas comunicaciones tienen flujo constante y se pueden diagnósticar por festocopia.
Diagnóstico
Se diagnostican con la ecografía, siendo más fácil en la precoz (7 -12 semanas) o en la 11-14 semanas. Al momento del diagnóstico es importante objetivar.
- Corionicidad:
- Bicorial: signo de Lambda
- Monocorial: signo de T
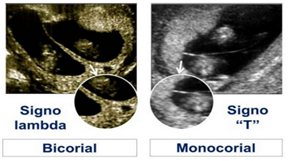
- Asignar un número a cada feto: se le asigna el número 1 al feto que se encuentre más cerca del OCI. Aunque es poco frecuente que se muevan, es importante consignar otras características que permitan reconocer a cada uno (sexo, posición de la placenta, lado materno, etc..)
Control Prenatal
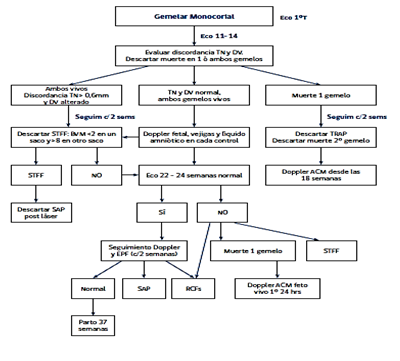
El control dependerá si el embarazo es bicorial o monocorial, en general con control ecografico
-Bicorial: si no tienen patologías deben ser derivados a un centro secundario a las 18 semanas de gestación. En caso de tener patologías se derivará de inmediato a un centro terciario. Los controles seran cada 3 semanas desde 22 -24 semanas
-Monocorial: se deben derivar de inmediato a un centro de alta complejidad, donde se controlarán según el esquema
En el tercer trimestre se busca el momento idoneo para interrumpir el embarazo si este no ocurre por su cuenta, según si existen o no patologías. Sin embargo no existen estudios randomizados ni consensos para tomar esta decisión.
Complicaciones del Embarazo Múltiple
Maternas
En relación al número de fetos, mas que a la corionicidad. La principal complicación es el SHE.
- Sd. Hipertensivo del Emabarazo: más precoz y más severo, en el 10 a 20% de los gemelos, 25 a 50% de los triples y en todos los de alto orden.
- Edema pulmonar agudo: por exageración de los cambios fisiológicos del embarazo, puede ser desencadenado por tocolíticos.
- Anemia: por hemodilución
- Hemorragia Post parto: por inercia uterina debida a la sobredistención.
- Placenta previa, vasa previa y DPPNI
- Hiperémesis gravídica: hasta en un 50%, por altos niveles de gonadotrofina coriónica. Siempre buscar embarazo múltiple y mola (enfermedades trofoblásticas).
- Manejo Hospitalizada: en caso de deshidratación, mala tolerancia oral, etc. Clorpromazina
- Manejo Ambulatorio: antihistaminicos gástricos como pluriamin.
- Hígado graso agudo y Colestacia intrahepática del embarazo
- Diabetes Gestacional
Fetales
Parto Prematuro
Es la complicación mas frecuente e importante, se da en el 50%. Como predictor se recomienda usar la cervicometría, digital o ecografica transvaginal (idealmente), tambien se podría objetivar la presencia cervicovaginal de fibronectina fetal, aunque no se recomienda de rutina.
Ni el reposo en cama, hospitalizado, el cese de actividad laboral, el cerclaje ni el uso de progesterona han demostrado ser utules en la prevencion del parto premauro en mujeres con embarazo múltiple. Sin embargo se les da licencia desde las 26 a 28 semanas por las molestias que genera la sobredistension.
El manejo del parto prematuro en estas embarazadas debe realizarse igual que en un amabarazo unico
Restriccón del Crecimiento Fetal (RCF)
La mayoría de los embarazos gemelares presentan restriccion del crecimiento fetal, entendida como estimacion ecografica del peso menor al percentil 10 para la edad gestacional. Habitualmente es simietrico por lo que se le ha llamado “fisológico” sin embargo conlleva los mimos riesgos que un RCF en un embarazo único
Restriccion de Crecimiento Fetal selecitva (RCFs)
En esta situación existe uno de los fetos con RCF y el otro no, entendida como peso estimado menor de p10, y en muchos casos la diferencia entre ambos fetos es mayor del 25% ( (feto grande – feto pequeño)x100/feto grande). La “verdadera” se debe a insuficiencia placentaria para el feto afectado y debe ser diferenciado de otras condicones que puedan estar afectandolo.
En el caso de los gemelos bicoriales, si el RCF es severa y de inicio temprano, antes de las 24 semanas, no se hace nada con lo que se maximizan las posibilidades del gemelo sano a expensas de la muerte del gemelo pequeño. Si por el contrario es de inicio tardío, se maneja como un RCF en una gestación única, según la ecografía.
En el caso de la RCFs en gemelos monocigótico, la presencia de comunicaciones vasculares permiten que mejorar un poco la oxigenacion del feto enfermo a pesar de tener una “mala placentación” a expensas de arriegar al feto sano, por lo que aumenta la morbimortalidad de ambos.
Se clasifica según el doppler en arteria umbilicar del feto con RCF
Tipo 1: arteria umbilical normal
Buen pronóstico , progresión infrecuente con nula o escasa secuela neurológica, manejo expectante con seguimiento ecografico semanal o bisemanal por si porgresa a tipo 2
Tipo 2: flujo ausente o reverso a finde diástole persistente
Deterioro precoz intrautero, tiene una mortalidad de 29% para el feto afectado y del 22% para el sano, frecuentemente requiere interrupción del embarazo a las 30 semanas.
Manejo expectante con doppler semanal en caso de tener ductus venoso normal y puede plantearse el manejo activo con fotocoagulación láser de las comunicaciones, pero hay un aumento de la mortalidad para el feto pequeño. Como no hay estudios randomizados lo mejor es la consejería para que los padres tomen la desición.
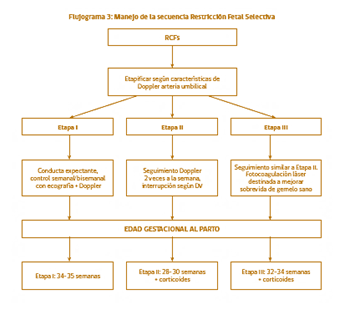
Tipo 3: flujo ausente o reverso a fin de diástole intermitente
El manejo expectante puede plantearse, al igual que en el tipo 2 si el ductus venoso es normal, con ecografia semanal. Por otra parte el manejo activo con mejores resultados para el sano es la coagulación del cordón del gemelo RCF, que tiene una mortalidad del 75% para éste, pero reduce significativamente la mortalidad para el sano.
Muerte In Utero de un Gemelo
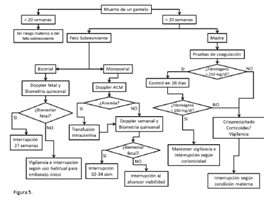
Ocurre en un 30% de los embarazos durante el primer trimestre del embarazo, siempre que esto ocurra antes de las 20 semanas no genera ningun riesgo para el sobreviviente o la madre (salvo la parte emocional).
Sobre las 20 semanas el riesgo de que uno muera es del 2 al 6%, mayor en monocoriales. Estas pueden deberse a las mismas razones por las que morría un feto unico pero tambien las propias del embarazo múltiple. El principal riesgo siempre es la prematuridad, por decisión médica o por parto espontáneo
- Bicoriales: como cada uno tiene suplacenta la muerte de uno no afecta al otro, pero pudiera generar una CID en la madre, 4 semanas despues de que esta ocurra (mas de 20 semanas).
- Monocoriales: el riesgo de secuelas neurológicas o muerte en el otro es alta, debida a tromboembolismo desde el feto muerto al otro y/o hipotensión por perdida de resistencia vascular en el feto muerto (particularmente alto el riesgo de secuelas neurológicas).
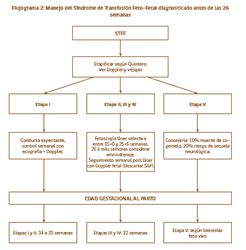
Sd. de Transfusión Feto-Fetal (STFF)
Al igual que el SAP se debe a una distribución desigual del flujo en la placenta, lo que determina que el feto que recibe menor flujo (donante), disminuya si diuresis desarrollando inevitablemente oligo/anhidroamnios e incluso insuficiencia renal y muerte, y en el feto receptor (quien recibe mas flujo) genera un estado de hipervolemia, que inicialmente es compensado con un aumento de la diuresis (polihidroamnios) pero finalmente llevara al feto a une stado de insuficiencia cardiaca con hidrops fetal (derrames en 2 o mas compartimientos) y finalmente su muerte. Tambien se genera alta morbilidad y secuales neurológicas.
En la ecografía de las 11-14 semanas se puede preveer el riesgo de STFF con una dieferencia en la tranlucencia nucal mayor o igual a 0,6mm intergemelar. Sin embargo la enfermedad como tal aparece desde la 16-26 semanas, donde se diagnostica en la presencia de un embarazo gemelar monocorial, donde uno de ellos tiene oligoamnios (Bolsillo vertical mayor menor o igual a 2cm) y disminucion o ausencia de la vejiga y el otro presenta polihidroamnios (BVM mayor o igual a 8cm).
El tratamiento de elección es la fotocoagulación láser de las anastomosis placentarias, con una superviviencia de 80 a 90% para almenos uno de los fetos. En caso de no poder realizarse, como segunda alternativa está el amniodrenaje agresivo seriado, extrayendo 3 a 4 L por vez, con lo que se logra la superviviencia de almenos un feto en 50 a 60% de ñlos casos con muchas secuelas neurológicas (hasta 35%).

Secuencia Anemia – Policitemia (SAP)

Definida como discordancia severa en la concentración de hemoglobina fetal entre ambos fetos secundaria a comunicaciones vasculares placentarias unidireccionales en vasos de pequeño calibre sin discordancia del liquido amniótico.
Se presenta en un 3 a 5% de los monocoriales y es complicación del tercer trimestre, puede ocurrir tambien como complicacion al tratamiento láser del STFF. Debe buscarse activamente en la ecografia doppler de la ACM.
No existe evidencia en el manejo óptimo de esta patología, las transfusiones intravasculares no han demostrado cambiar el pronósticoincluso asociandose a complicaciones en el gemelo poliglobúlico. Actualmente hay estudios con fotocoagulacion no selectiva de placenta.
En general el pronóstico es bueno (peor en la iatrogénica)
Secuencia de Transfusión Arterial Retrógrada (TRAP)
Situación extrema de STFF, donde el gemelo bomba envía sangre al gemelo receptor (acárdico, sin corazón) a traves de uniones arterio arteriales y se devuelve desoxigenada al gemelo bomba a través de uniones veno venosas. Esto trae como consecuencia alteracion en el desarrollo de la cabeza, corazon y extremidades superiores del gemelo acárdico.
Plantear siempre la posibilidad de desarrollar trap posterior a la muerte de un gemelo durante el primer trimestre en gestaciones monocoriales.
El tratamiento de eleccion es la coagulación vascular del cordon del feto acárdico idealmente entre las semanas 16 a 18. Otra técnica es la coagulación intrafetal con alcohol, coagulación láser o bipolar.
Siameses
….
Parto en Embarazo Gemelar
Lo ideal es entre las 37 y 38 semanas, por vía vaginal.
En promedio los gemelos nacen a las 36 semanas, los triples entre las 33 y las 34 y los cuadruples entre las 30 y las 31. Para que se pueda hacer el parto vaginal se requieren una serie de requisitos, incluyendo que esten ambos en presentación cefálica, lo que ocurre en un 40% de los casos. Aún mas, durante el periodo expulsivo un 30% de las veces el feto que queda adentro cambia de posición, en estos casos estan indicadas las maniobras de versión interna. Lo ideal en estos casos es espaciar los partos en 15 a 30 minutos, o inccluso 60 a 70 min siemprq eu tenga monitorización continua que no demuestre alteraciones.
Son indicaciones habituales de cesárea electiva en estos casos
- Alguno de los fetos en presentación no cefálica
- Cesárea previa
- Malformacion de alguno de los fetos que impida el parto vaginal
- Gemelos monoamnióticos
- Gemelos fusionados
- Embarazo con mas de 2 fetos.
Fuentes
Guia Perinatal MINSAL, 2015
Manual de Ginecología y Obtetricia PUC, 2014
Clase 2015 Dr. Parra Tomás Pérez-Luco A.
