Manejo de médico general: Diagnóstico sospecha, tratamiento inicial, seguimiento por especialista
Existen varios tumores cutáneos malignos, pero el 90% se reparten entre carcinoma basocelular y espinocelular.
Epidemiología
- La incidencia de los tumores cutáneos ha ido en aumento y se reconoce que la radiación UV es el factor más importante en el desarrollo de estos. Factor de riesgo que es prevenible, mediante exposición responsable desde la infancia, la protección solar física y con filtro solar.
- La radiación que uno recibe los primeros 20 años de vida es la que a la larga predispone a generar cáncer en la edad adulta.
Carcinógenos cutáneos
- El cáncer de piel tiene mucha relación con el ambiente para su desarrollo, pero también hay cierta predisposición personal, como tener fototipo bajo.
- Se reconocen algunos carcinógenos cutáneos como la radiación UV, la infección por virus papiloma humano, químicos como el arsénico, hidrocarburos y síndromes de inmunosupresión o genéticos.
- La radiación que llega a la tierra es en mayor proporción UVA y UVB, la mayor es UVA y menor UVB, cuya longitud de onda es más pequeña, pero es de mayor energía y su efecto es más directo a nivel de DNA. Hasta hace poco solo se asociaba la radiación UVB al desarrollo del cáncer de piel, pero la investigaciones últimamente están demostrando que la radiación UVA también tiene ese rol.
- El virus papiloma tiene una proteína la E9, que bloquea directamente p53. Esto tiene un efecto en la patogénesis del cáncer.
- El arsénico está presente en el agua de la segunda región, y en los pacientes mayores de 70 años que tuvieron una infancia en ese lugar estuvieron muy expuestos a índices altos de arsénico.
- La inmunosupresión por trasplante aumenta la aparición de espinocelular.
- Síndromes genéticos como el síndrome de Gorlin donde aparece carcinoma basocelular múltiples.
Carcinoma Basocelular
Tiene una elevada prevalencia. Corresponden al 80% de los tumores cutáneos no melanoma.
El carcinoma basocelular es el tumor cutáneo maligno más frecuente de la especie humana, cuyo factor de riesgo más importante para su desarrollo es el fototipo bajo y la radiación UV.
Clasificación:
- Carcinoma basocelular nodular.
- Carcinoma basocelular morfeiforme
- Carcinoma basocelular superficial
- Carcinoma basocelular pigmentado
El tipo nodular es el más frecuente. El morfeiforme es muy difícil de tratar pues no tiene bordes definidos, hay que hacer bordes muy amplios o usar cirugía micrográfica de Mohs para poder extirparlos completamente. El superficial aparece en el tronco o tórax y tiene mucha asociación a la exposición de arsénico, por lo general solo afecta la epidermis y su pronóstico es excelente. Y el pigmentado, que puede ser cualquiera de los tres tipos anteriores con pigmentación. Si ninguna de las formas se trata, estos crecen y tienden a invadir. Pueden extenderse superficialmente comprometiendo una gran área. También se expande en profundidad, pudiendo comprometer hueso y SNC.
Las metástasis en carcinoma basocelular son anecdóticas.
Clínica
Por lo general es una lesión que se presenta en una persona entre los 50-60 años, con fotodaño solar en la cara, de preferencia en la cara, en la nariz (30%), es una lesión de reciente aparición, de crecimiento lento, ameboideo e indoloro, con borde perlado, que en estadios tardíos se comporta como una úlcera que no cura. La lesión puede ulcerarse, sanar con una costra que luego se deprende para volver a ulcerarse.
Como regla general toda lesión nueva en frente o nariz, en paciente añoso, con daño solar, sospechar un carcinoma basocelular y derivar a la brevedad.
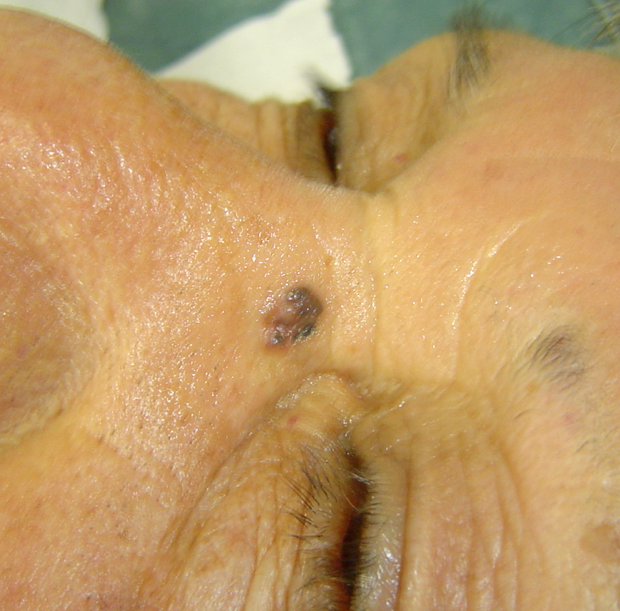
Figura 1: Carcinoma Basocelular
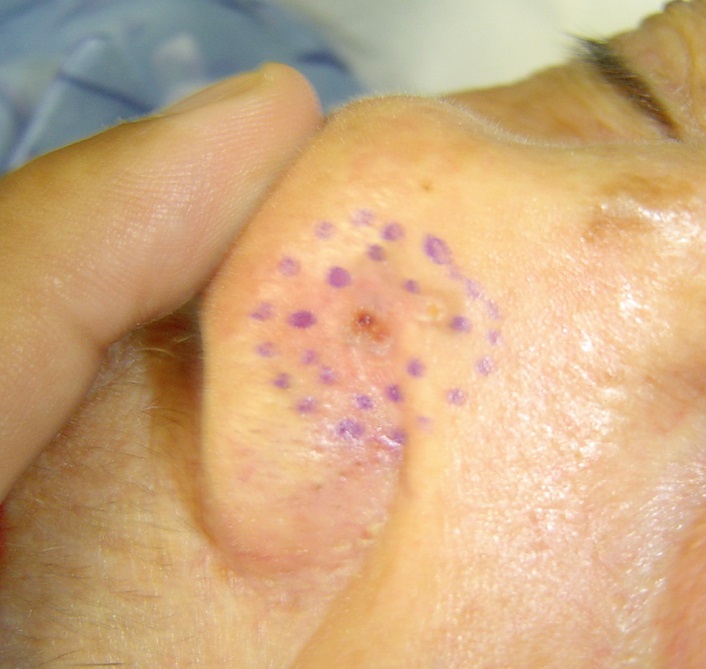
Figura 2: CBC morfeiforme
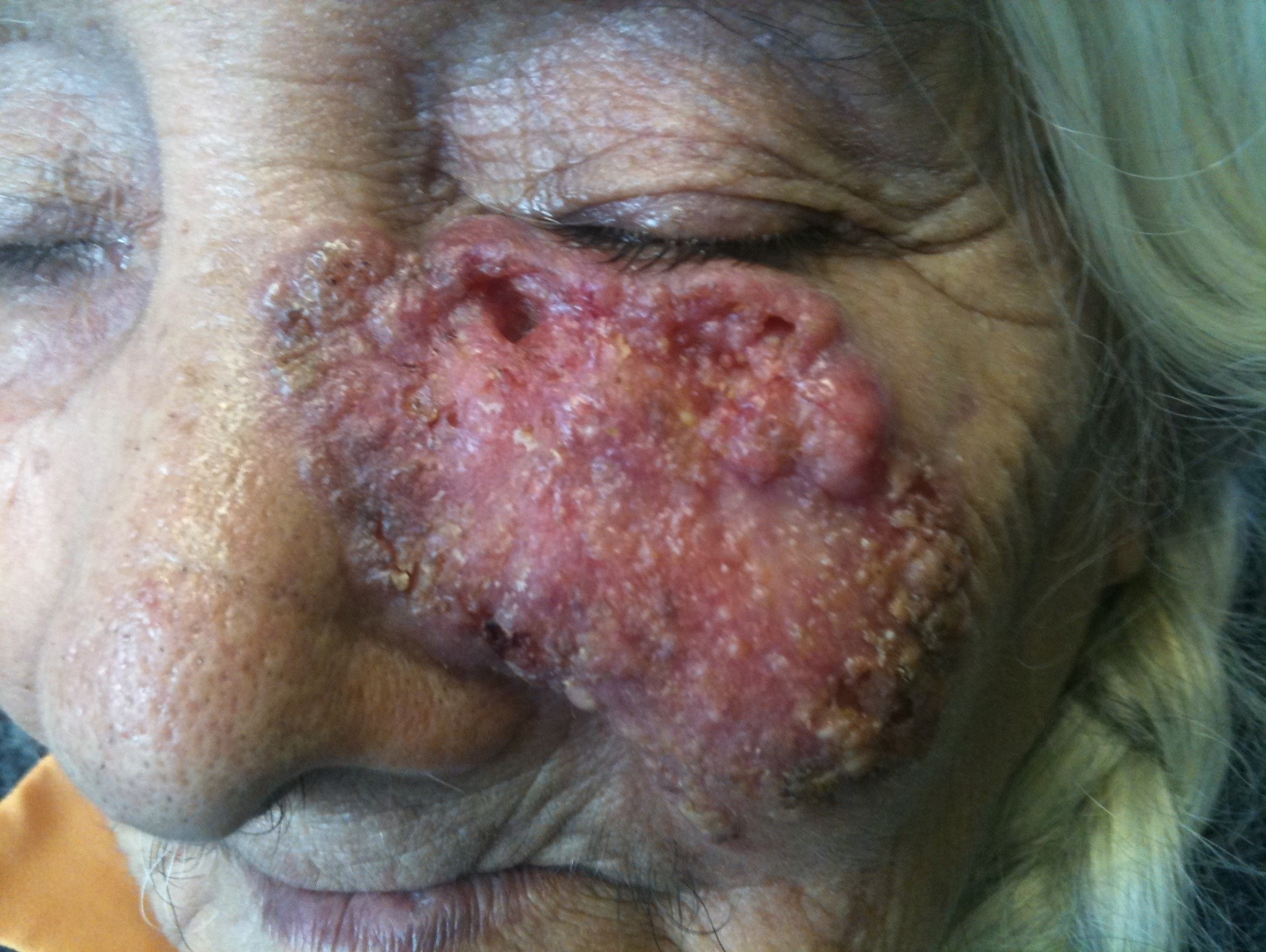
Figura 3: CBC avanzado
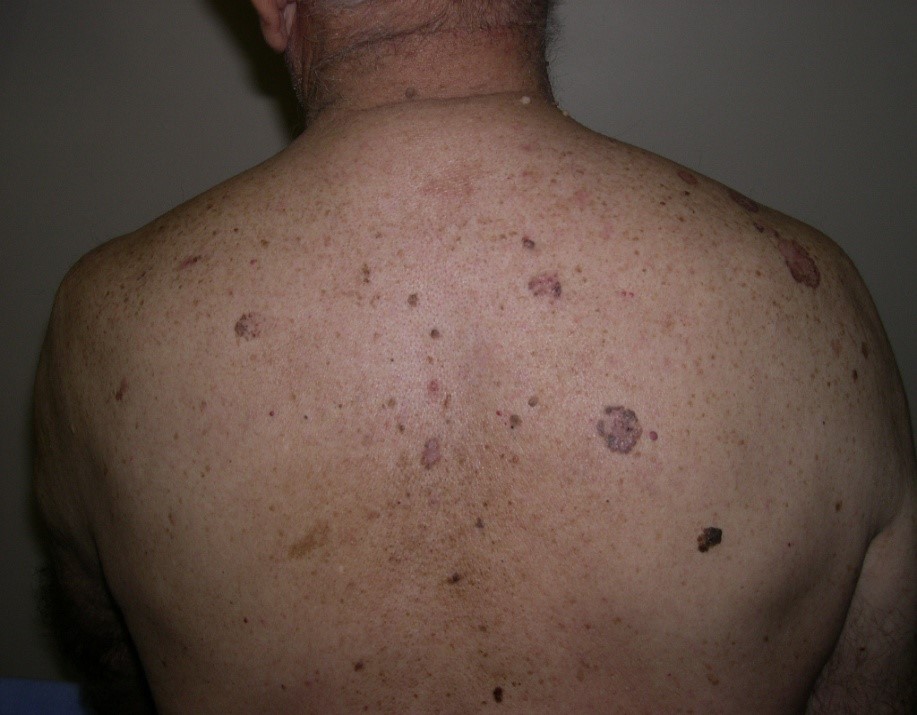
Figura 4: CBC superficial.
Imagen dermatoscópica
Lo clásico es que presenta telangiectasias arboriformes y glóbulos azul-gris que son característicos de CBC. Puede además presentar ulceraciones.
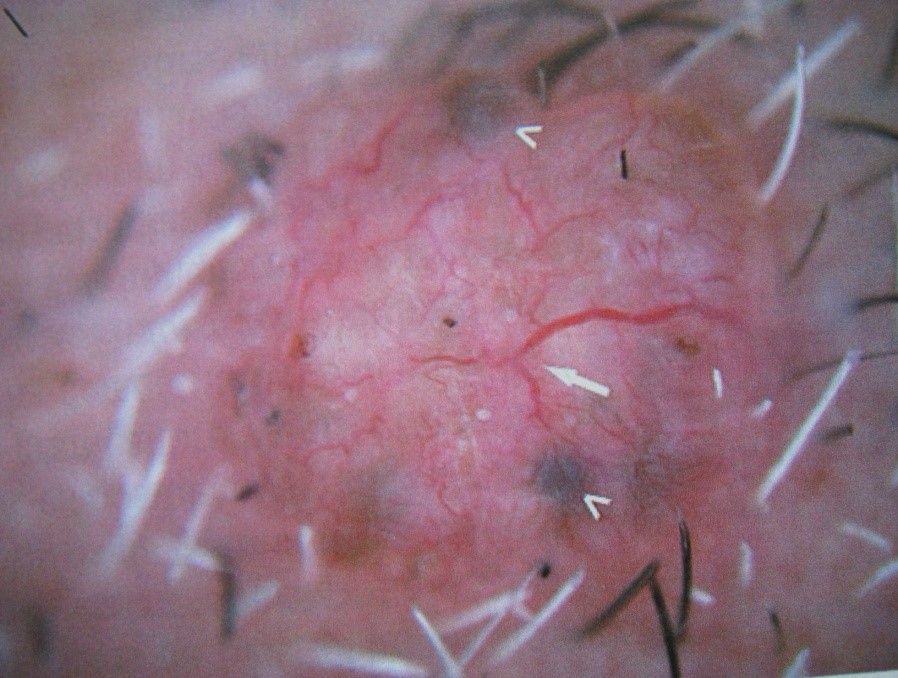
Figura 5: Dermoscopía de CBC
Puede presentar estructuras en forma de hoja digitiforme o en hojas de arce.
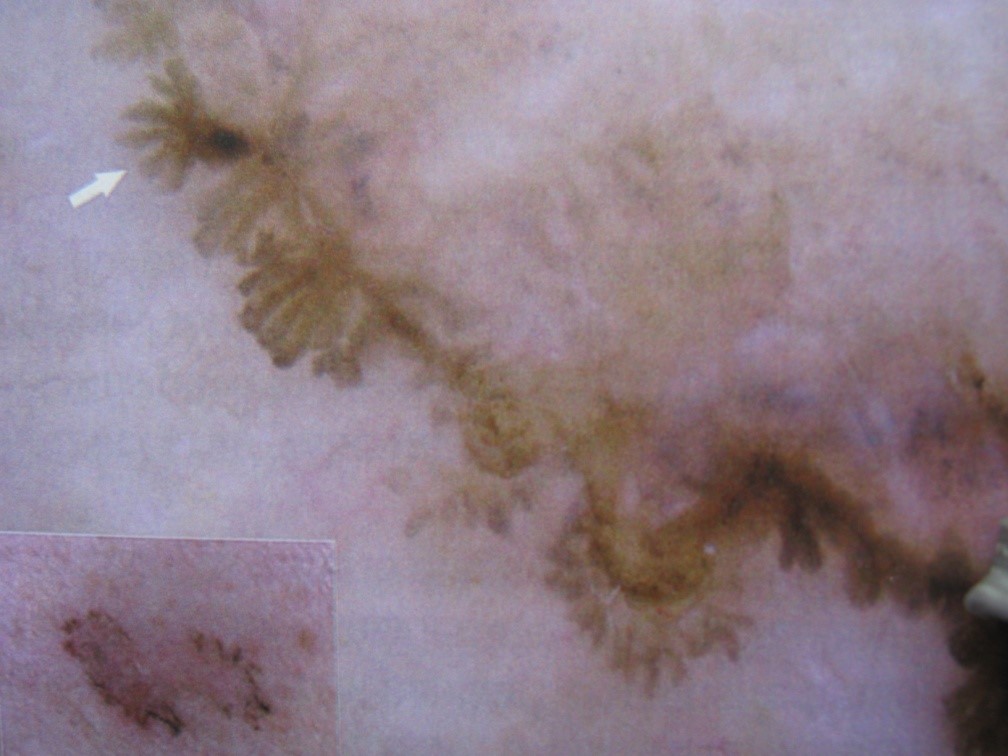
Figura 6: Dermoscopía de CBC
Tratamiento
Hay varias alternativas de tratamiento del CBC. Es manejo de especialista y él es quien determinará el mejor método para tratar la lesión.
- Cirugía micrográfica de Mohs que consiste en sacar el tumor y hacer un estudio microscópico intraoperatorio de los bordes, se recomienda para tumores que se ubican en la cara, borde nasal, parpado, orejas, pues el objetivo de esta técnica es retirar todo el tejido tumoral dejando la mayor cantidad de tejido sano sin resecar.
- Crioterapia sobre todo para los CBC superficiales.
- Electrofulguración
- Radioterapia, en pacientes añosos con tumores irresecables.
- Terapia fotodinámica, es bastante caro. Se ocupan medicamentos tópicos sensibilizantes como el metilaminolevulinato.
- Imiquimod y otros.
Carcinoma Espinocelular
Es de menor frecuencia que el CBC y es bastante más agresivo.
El carcinoma espinocelular que aparece en zona fotoexpuesta por lo general viene de lesiones precursoras, como la queratosis actínica, lesión que se toca más de lo que se ve, al examinar la piel se diferencia la textura de la piel normal, con un área muy áspera que corresponde a la queratosis actínica, es irregular, descamativa, pero no se desprende con facilidad.
En general el CEC no aparece sobre piel sana y sí sobre piel fotodañada, con queratosis actínica o sobre ulceras, inflamación crónica, cicatrices, dermatosis inflamatoria, virus papiloma.
Factores de riesgo
- Exposición UV
- Radiación ionizante
- Carcinógenos ambientales, como el arsénico también.
- Inmunosupresión.
- Virus papiloma, sobre todo los genotipos genitales.
- Genodermatosis como xerodema pigmentosa aumenta el riesgo de tener CEC.
Se clasifica en
- Lesiones precursoras
- Carcinoma in situ
- Ca epidermoide labio inferior
- Carcinoma oral
- Carcinoma epidermoide genital
Las lesiones precursoras tienen buen pronóstico. El carcinoma in situ no atraviesa la membrana basal y solo se limita a la epidermis, tiene buen pronóstico y dentro de esos está la Enfermedad de Bowen en el cuerpo y Eritroplasia de Queyrat, que es la enfermedad de Bowen en el pene, especialmente en hombres no circuncidados.
El CEC de labio inferior dan metástasis ganglionares. Los carcinomas orales también son agresivos y el carcinoma genital se asocia a virus papiloma.
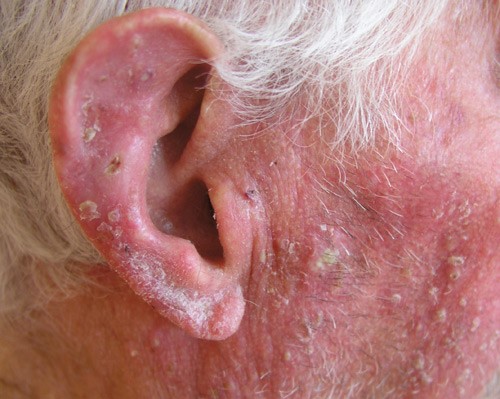
Figura 7: Múltiples queratosis actínicas
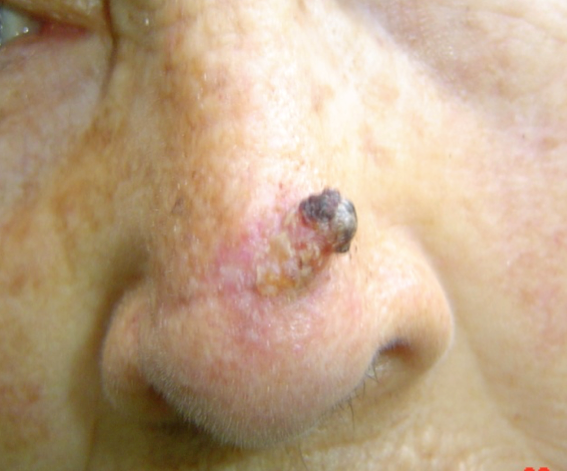
Figura 8: CEC que surgió de queratosis actínica
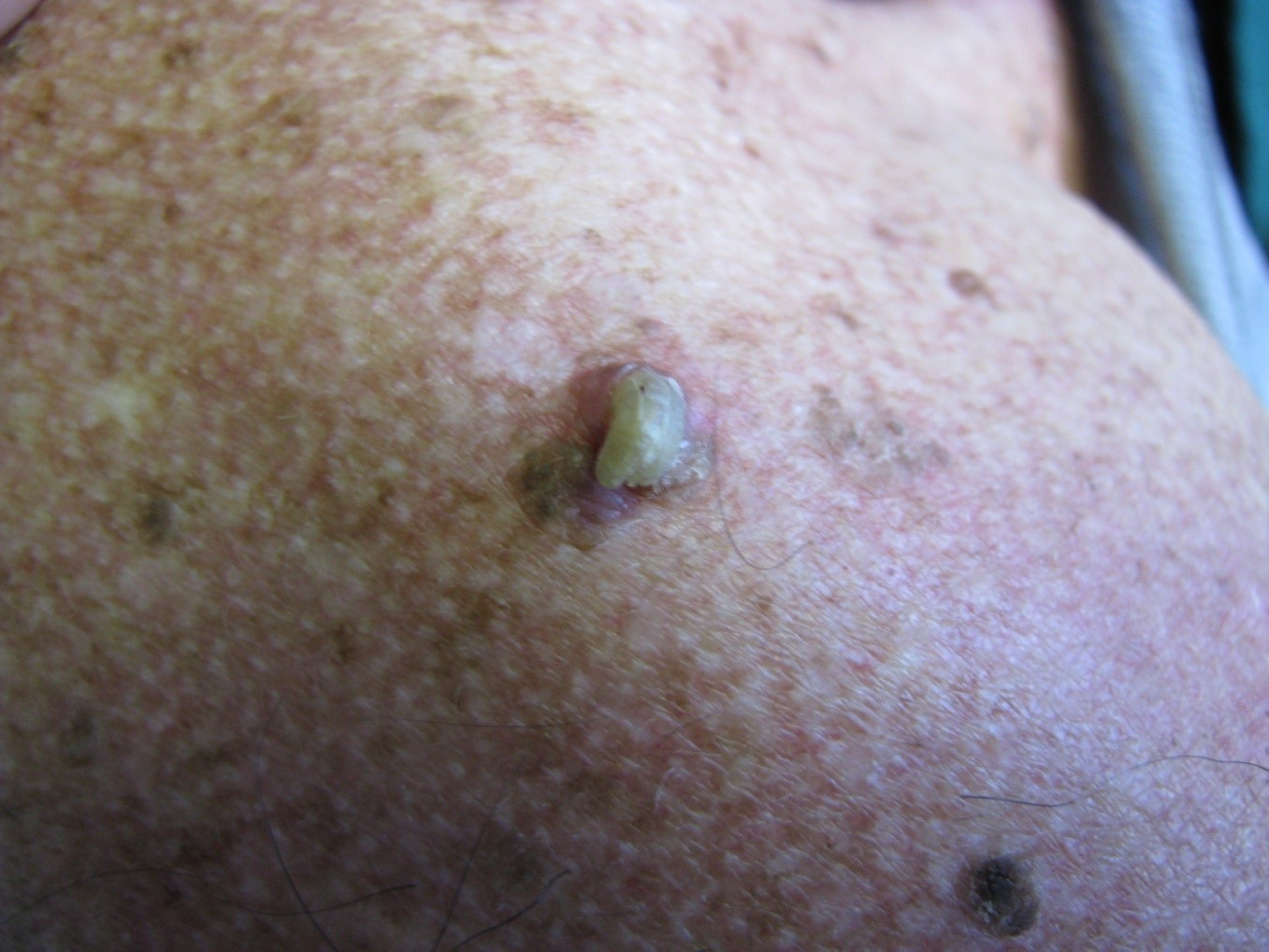
Figura 9: Cuerno Cutáneo
El cuerno cutáneo también debe extraerse por considerarse lesión premaligna. Debe enviarse a biopsia siempre. Pues en su base puede aparecer un CEC in situ.
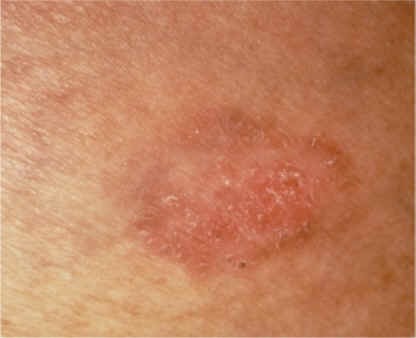
Figura 10: Enfermedad de Bowen
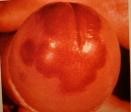
Figura 11: Eritroplasia de Queyrat
- Leucoplaquias: Por lo general se mantienen en observación activamente. Hay otras patologías orales que pueden dar leucoplaquias y no ser necesariamente CEC.
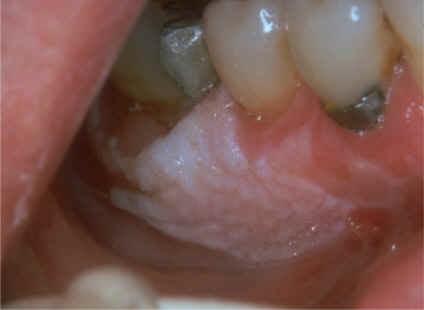
Figura 12: Leucoplaquia
- Eritroplaquia: Se asocian en alto grado a carcinoma. Si esta lesión persiste es recomendable estudiar, pues puede tratarse de un carcinoma espinocelular.
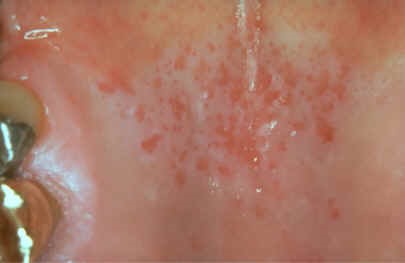
Figura 13: Eritroplaquia
- CEC en labio inferior: En el labio inferior son muy frecuentes. Cuando comprometen el labio, el carcinoma puede dar metástasis rápidamente. En labio da más metástasis locales y en oreja es donde más recidiva.
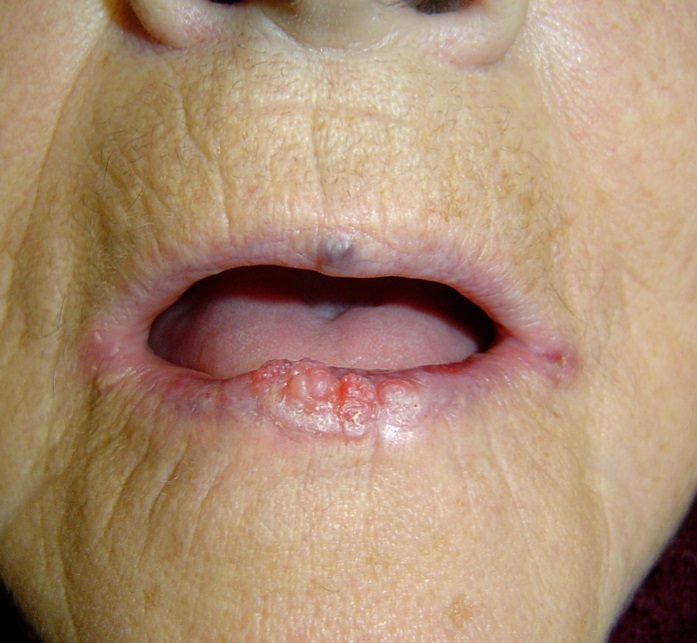
Figura 14: CEC labio inferior
Un CEC se considera de alto riesgo cuando mide mas de 2 cm de diámetro, cuando tiene una profundidad de 4mm, si compromete hueso, músculo o nervios, oreja, labio, tumor sobre cicatriz pre existente, grado 3 y 4 de Broders (grado de diferenciación: I diferenciados IV muy indiferenciados) y en paciente inmunosuprimido.
Tratamiento
Similar al manejo del basocelular y es determinado por el especialista.

