Tromboembolismo pulmonar
Introducción
El tromboembolismo pulmonar (TEP) es una patología ocasionada por la obstrucción de la circulación pulmonar secundaria a un coágulo embolizado desde la circulación venosa. Es una patología común y muchas veces fatal si no se diagnostica y se trata de forma oportuna. El TEP se considera una manifestación clínico-patológica de la enfermedad tromboembólica venosa (ETV), entidad dentro de la cual también se encuentra la trombosis venosa profunda (TVP).
Epidemiología
Se estima una incidencia anual de 60 – 70 casos por 100.000 habitantes, siendo la tercera causa de muerte cardiovascular y la causa más frecuente de muerte de las cirugías electivas, explicando hasta un 15% de todas las muertes postoperatorias.
En general su incidencia es mayor en hombres que en mujeres (56 vs 46 casos por cada 100.000 habitantes respectivamente), excepto en menores de 44 años en que predominan las mujeres en edad fértil. La incidencia es mayor sobre los 40 años, duplicándose el riesgo por cada década, especialmente en mujeres en que la incidencia de TE es mayor a 500 por cada 100.000 habitantes después de los 75 años.
En las últimas décadas ha aumentado su incidencia debido a mejores métodos diagnósticos, pero ha disminuido su tasa de mortalidad.
Etiología
La causa más frecuente de embolia pulmonar son los trombos hemáticos originados en el sistema venoso profundo de los miembros inferiores (90%). Lugares menos frecuentes de émbolos trombóticos son las venas de extremidades superiores, prostáticas, uterinas, renales y de cavidades derechas).
Otras causas menos frecuentes de embolias pulmonares son émbolos sépticos, de líquido amniótico, de grasa, tumorales, por parásitos y por sustancias extrañas.
Fisiopatología
La base fisiopatológica de la formación de los trombos, que explican hasta un 90% de los TEP, se puede resumir en la triada de Virchow: enlentecimiento de la circulación venosa (estasia venosa), daño endotelial y estado de hipercoagulabilidad. Los factores de riesgo del TEP están relacionados con uno o varios de estos mecanismos.
La mayoría de los tromboembolismos surgen en las venas proximales de las extremidades inferiores (venas ilíacas, femorales y poplíteas). En estas se forma el trombo alrededor de las válvulas venosas y luego se desprende, viajando hasta la circulación pulmonar, donde, según su tamaño, pueden obstruir las arterias principales o ramas periféricas. Las áreas más afectadas son las basales por tener un mayor flujo sanguíneo. Una vez obstruida la circulación se producen los siguientes procesos fisiopatológicos que explican la sintomatología de los pacientes:
1. Infarto pulmonar
En aproximadamente un 10% de los pacientes, un pequeño trombo viaja hasta vasos segmentarios o subsegmentarios, provocando un infarto pulmonar. En estos casos lo más frecuente es un dolor torácico pleurítico y hemoptisis, debido a una reacción inflamatoria intensa en el pulmonar y en la pleura adyacente.
2. Alteración del intercambio gaseoso
A nivel respiratorio, los principales eventos fisiopatológicos son:
a) Aumento del espacio muerto:
El trombo provoca una disminución de la perfusión de la zona adyacente al vas obstruido, sin alterar la ventilación alveolar correspondiente. Esto provoca una alteración de la relación ventilación/perfusión y la creación de espacio muerto. Como consecuencia de esto puede producirse hipoxemia, lo que desencadena un aumento de la respuesta ventilatoria, con polipnea y disnea.
b) Neumoconstricción
Corresponde a un mecanismo reflejo mediado por la disminución de la PaCO2 en la zona obstruida y la liberación local de serotonina e histamina.
c) Disminución de la producción de surfactante pulmonar
Su principal consecuencia es el favorecimiento del colapso alveolar loca, lo que provoca la formación de atelectasias secundarias.
Estos mecanismos provocaran hipoxemia, hipocapnia y alcalosis respiratoria. Eventualmente, en caso de shock, podría haber hipercapnia y acidosis.
d) Compromiso cardiovascular
Los mecanismos fisiopatológicos a nivel cardiovascular son
e) Sobrecarga del ventrículo derecho (VD)
La restricción de la circulación provoca un aumento de la resistencia al flujo pulmonar, ocasionando un aumento en la circulación pulmonar. El efecto inmediato de este aumento en la presión es una reducción de la fracción de eyección del VD y aumento del volumen y presión de llenado. La hipertensión venosa secundaria puede ocasionar una disminución del retorno venoso y una caída del gasto cardiaco derecho.
f) Disminución del llenado del ventrículo izquierdo (VI)
Como consecuencia de la reducción del gasto cardiaco derecho, disminuye la precarga del VI. Además, la dilatación del VD provoca un desplazamiento del septum interventricular y restricción pericárdica, disminuyendo aún más la precarga. Una vez sobrepasados los mecanismos de compensación, se produce una hipotensión sistémica.
Diagnóstico y diagnósticos diferenciales
Ningún examen aislado es lo suficientemente sensible y específico como para confirmar o descartar un TEP agudo sintomático, por lo que el diagnóstico debe basarse en un sistema que establezca la probabilidad clínica del TEP, los niveles de dímero-D y las pruebas imagenológicos, siendo el examen de elección el Angio-TAC.
Entre los principales diagnósticos diferenciales del TEP se encuentran: neumonía, derrame pleural de otra etiología, pericarditis, taponamiento cardiaco, neumotórax, vasculitis, exacerbación de enfermedad pulmonar crónica, disfunción valvular aguda, síndrome coronario agudo y disección aórtica.
Valoración rápida
1. Factores de riesgo
Conocer los factores de riesgo de la ETV es importante para sospechar un TEP y determinar su probabilidad clínica, sin embargo, hasta un 30% de los pacientes con TEP no poseen factores de riesgo identificables. Los factores de riesgo se pueden clasificar en factores de riesgo mayores (aumento de riesgo de 5 a 20 veces) y menores (aumento de riesgo de 2 a 4 veces).
a) Factores de riesgo mayores
– Cirugía (ortopédica de cadera y extremidades inferiores, cirugía mayor abdominal y pelviana)
– Obstétricas (cesárea, puerperio, preeclampsia)
– Cánceres (abdominales y pelvianos, especialmente los avanzados)
– Extremidades inferiores (fracturas, traumatismos)
– Inmovilización (hospitalización)
– Antecedentes personales de trombosis venosa o embolia pulmonar
b) Factores de riesgo menores
– Cardiovasculares (insuficiencia cardiaca, hipertensión arterial, cardiopatías congénitas)
– Estrógenos (anticonceptivos orales o terapia de reemplazo hormonal, especialmente con alto contenido de estrógenos)
– Misceláneos (neoplasia oculta, catéteres venosos centrales, enfermedades neurológicas invalidantes, trombofilias, enfermedades autoinmunes, obesidad)
2. Clínica
La presentación clínica del TEP es variable e inespecífica, pudiendo ir desde un cuadro asintomático u oligosintomático, hasta presentarse con un síncope, insuficiencia cardiorrespiratoria e incluso muerte súbita. Estas manifestaciones dependerán del tamaño del émbolo y de la reserva cardiopulmonar previa del paciente.
Los síntomas más frecuentes de TEP son disnea (73%), dolor pleurítico (66%), tos (37%) y hemoptisis (13%). Los signos más frecuentes de TEP son taquipnea (70%), crepitaciones (51%), taquicardia (30%), acentuación del componente pulmonar del segundo ruido cardiaco (23%) y shock (8%). Solo un 25% de los pacientes con TEP tienen signos de TVP de extremidades inferiores concomitantes.
Otra forma de sospechar el diagnóstico de TEP es en base a su presentación sindromática, siendo los más frecuentes:
a} Infarto pulmonar y hemoptisis
El paciente consulta por un dolor pleurítico y/o hemoptisis.
b) Disnea aislada
El paciente consulta por disnea de presentación brusca, no asociada a otros síntomas.
c) Síndrome febril
El paciente consulta por fiebre sin explicación aparente, pudiendo estar asociada a dolor pleurítico, hemoptisis o disnea. En estos casos el TEP puede confundirse con una neumonía.
d) TEP masivo
El paciente presenta un cuadro de shock: hipotensión arterial, signos de hipoperfusión y alteración de conciencia. Esto se acompaña de hipoxemia, hipocapnia y falla cardiaca derecha.
f) TEP crónico
El paciente consulta por disnea de varios meses, de evolución progresiva. Estos pacientes pueden tener signos de falla ventricular derecha.
Según el patrón temporal de presentación se puede clasificar en TEP agudo (desarrollo de síntomas y signos inmediatamente después de la obstrucción), subagudo (desarrollo de síntomas y signos en días o semanas después de la obstrucción) o crónico (lento desarrollo de síntomas de hipertensión pulmonar).
Según la estabilidad hemodinámica se puede clasificar en:
- Inestable: Presión arterial sistólica < 90 mmHg o caída de presión sistólica 40 mmHg durante más de 15 minutos, o que requiere drogas vasoactivas, sin otra causa que lo explique (arritmia nueva, hipovolemia, disfunción ventricular o sepsis).
- Estable: Sin criterios de inestabilidad.
3. Score de Wells simplificado:
Una vez evaluado el paciente se debe utilizar un sistema de puntuación de probabilidad diagnóstica de TEP, siendo el más utilizado el Puntaje de Wells. Este sistema asigna un puntaje determinado a criterios clínicos y clasifica a los pacientes según la probabilidad de que el diagnóstico sea un TEP, siendo el más utilizado la probabilidad simplificada o dicotómica, que lo clasifica como TEP probable o TEP improbable.
| Criterio | Puntos | |
| Clínica de TVP | ||
| Diagnóstico de TEP es más probable que otros diagnósticos | ||
| Frecuencia cardiaca > 100 | ||
| Inmovilización en cama por => 3 días o cirugía en el mes previo | ||
| Antecedentes de TEP o TPV | ||
| Hemoptisis | ||
| Cáncer (en tratamiento actual o menos de 6 meses o en cuidados paliativos) | ||
| Probabilidad clínica de TEP | ||
| Baja | ||
| Intermedia | ||
| Alta | ||
| Probabilidad clínica simplificada | ||
| TEP probable | ||
| TEP improbable | ||
Pruebas diagnósticas
1. Dímero-D
El dímero-D es un producto de degradación de la fibrina que ocurre en presencia de TEP y en otras condiciones no relacionadas, por lo que su mayor utilidad es para descartar TEP. Un paciente con dímero-D normal tiene un 95% de probabilidad de NO tener TEP (alto valor predictivo negativo), pudiendo excluir el diagnóstico en pacientes con un riesgo bajo o intermedio según la escala de Wells.
2. Angio-TAC
Es el examen de elección para el diagnóstico de TEP, con una sensibilidad del 83% y una especificidad del 96%. Se debe realizar en los pacientes con TEP probable o con TEP improbable, pero con Dímero-D elevado.
| Probabilidad Clínica | |||
| Angio-TAC | Alta | Intermedia | Baja |
| Positivo | Confirma diagnóstico (96%) | Confirma diagnóstico (92%) | Requiere más exámenes* (58%) |
| Negativo | Requiere más exámenes* (60%) | Requiere más exámenes* (89%) | Descarta diagnóstico (96%) |
*Cintigrama pulmonar, ecografía Doppler venosa de extremidades inferiores
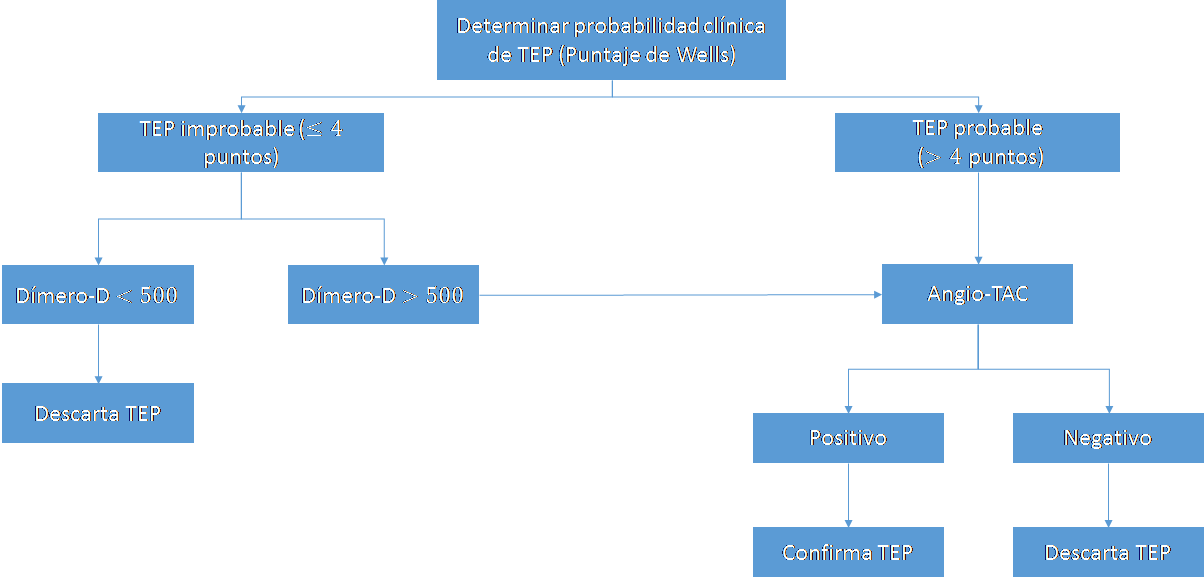
Algoritmo diagnóstico estudio Christopher
El estudio Christopher demostró que el uso de un algoritmo diagnóstico basado en una categorización de probabilidad de TEP dicotómica (improbable v/s probable), la medición del dímero-D y el resultado del Angio-TAC, puede orientar de forma segura el manejo de los pacientes con sospecha de TEP. Este estudio encontró que en un tercio de los pacientes clasificados como TEP improbable y con niveles normales de dímero-D, la incidencia de TEP a los 3 meses era menor al 0,5%, mientras que en el resto de los pacientes el Angio-TAC confirmaba o descartaba el diagnóstico, teniendo los pacientes con Angio-TAC negativo una incidencia de TEP de 1,3% a los 3 meses.
Exámenes complementarios
1. Laboratorio:
- Hemograma: Con fórmula y recuento leucocitario. Suele ser normal, pudiendo detectarse una leve leucocitosis neutrofílica.
- Perfil bioquímico: Urea, creatinina, enzimas hepáticas, LDH, bilirrubina directa e indirecta. Pueden presentar alteraciones inespecíficas.
- BNP, pro-BNP y troponinas: Estos biomarcadores tienen poca utilidad diagnóstica, pero son de utilidad pronostica, ya que se ha demostrado una asociación de valores elevados con una mayor probabilidad de complicaciones y de mortalidad.
- Gases arteriales: Habitualmente muestran hipoxemia e hipocapnia, con aumento de la gradiente alveolo-arterial. Sin embargo, los gases en sangre arterial pueden ser normales, especialmente en pacientes jóvenes sin enfermedades cardiorrespiratorias previas.
2. Electrocardiograma
Puede ser normal hasta en un 30% de los casos o mostrar cambios inespecíficos como alteraciones de la repolarización. En TEP moderado la única alteración puede ser una taquicardia sinusal (40%). Puede haber fibrilación auricular. La presencia de signos de sobrecarga ventricular derecha indica un TEP grave: inversión asimétrica de ondas T de V1 a V4, patrón QR en V1, patrón S1Q3T3, bloqueo incompleto o completo de rama derecha.
3. Imágenes:
- Radiografía de Tórax: Generalmente presenta alteraciones inespecíficas, por lo que su mayor utilidad es para excluir otras causas de disnea o dolor torácico. El derrame pleural es una de las alteraciones más frecuentes (40%), teniendo como característica ser de poco volumen y que no explica la intensidad de la disnea. La radiografía puede ser normal hasta en un 12% de los casos.
- Cintigrama pulmonar: Tiene su mayor utilidad en dos circunstancias: cuando el resultado es normal y cuando muestra alteraciones compatibles con alta probabilidad de TEP. Sin embargo, estas dos alternativas solo encuentran en un 30% de los pacientes. Su capacidad diagnóstica aumenta cuando se complemente con la probabilidad clínica de TEP.
- Ecografía Doppler venosa de extremidades inferiores: Permite buscar trombos en las ventas de las piernas, lo que en un paciente con sospecha de TEP es útil ya que es el origen de la gran mayoría de los émbolos. En caso de que sea positivo para trombosis venosa, el tratamiento es el mismo que para el TEP. Su sensibilidad es de alrededor de un 30% por lo que un resultado negativo no descarta TEP.
- Ecocardiografía: No debe utilizarse como prueba diagnóstica ya que no es sensible ni específico. Solo un 30 – 40% de los pacientes con TEP presentan alteraciones en el ecocardiograma que sugieren el diagnóstico, por lo que un resultado normal no excluye TEP. Puede ser utilizado en pacientes con alta probabilidad de TEP en que las otras pruebas diagnósticas no han sido diagnósticas y en pacientes inestables hemodinámicamente con alta probabilidad de TEP en cuyo caso no es posible realizar un Angio-TAC de forma inmediata.
Criterios de ingreso
Una vez hecho el diagnóstico de TEP es necesario clasificar el riesgo de mortalidad precoz, que se clasifica en: bajo riesgo, submasivo y masivo. Este riesgo de mortalidad por TEP está dado fundamentalmente por la presencia de sobrecarga del ventrículo derecho.
La escala más utilizada es el Pulmonary Embolism Severity Index (PESI), que toma en cuenta la comorbilidad del paciente y los signos clínicos presentes en la evaluación inicial. El PESI clasifica a los pacientes según el puntaje en 5 clases y estas se dividen en bajo riesgo (clase I y II) y alto riesgo (clase III, IV y V).
| Edad | Edad en años |
| Hombre | +10 |
| Cáncer | +30 |
| Insuficiencia cardiaca | +10 |
| Enfermedad Pulmonar Crónica | +10 |
| Frecuencia cardiaca >= 110 | +20 |
| PAS <= 100 mmHg | +30 |
| Frecuencia respiratoria >= 30 | +20 |
| Temperatura < 36 °C | +20 |
| Compromiso de conciencia | +60 |
| SatO2 < 90% | +20 |
| Escala | Puntaje | Mortalidad | Riesgo |
| PESI I | <= 65 | 0 – 1,6% | Bajo riesgo |
| PESI II | 66 – 85 | 1,7 – 3,5% | |
| PESI III | 86 – 105 | 3,2 – 7,1% | Alto riesgo |
| PESI IV | 106 – 125 | 4 – 11,4% | |
| PESI V | >125 | 10 – 24,5% |
Pacientes con puntaje PESI de bajo riesgo tienen bajo riesgo de mortalidad, por lo que se puede iniciar tratamiento anticoagulante y manejar de forma ambulatoria con control estricto y hospitalizados en sala común.
Pacientes con PESI de alto riesgo o con parámetros que sugieren disfunción ventricular derecha (biomarcadores elevados, relación de diámetros ventrículo derecho/ventrículo izquierdo (VD/VI) alta) se clasifican como TEP al menos submasivo y deben hospitalizarse en unidad de cuidados intensivos porque un 5% de ellos evoluciona con hipotensión y shock (TEP masivo).
Manejo
El tratamiento inicial del TEP tiene como objetivo la estabilización médica del paciente y el alivio de los síntomas, la resolución de la obstrucción vascular y la prevención de la recurrencia. En la mayoría de los casos, estos objetivos se alcanzan con el tratamiento anticoagulante estándar, que evita la progresión del trombo mientras el sistema fibrinolítico endógeno resuelve la obstrucción vascular.
1. Medidas generales:
- Estabilizar vía aérea y ventilación. En casos de insuficiencia respiratoria, hipoxemia severa y shock puede ser necesario intubar. En caso de que se requiera ventilación mecánica esta debe ser a bajo volumen corriente y baja presión para no elevar la presión intratorácica
- Administrar oxígeno para lograr una saturación >90%
- Vía venosa permeable
- Monitorización continua de ECG para detectar alteraciones del ritmo.
- Monitorizar signos vitales para clasificar como TEP estable o inestable.
2. Tratamiento farmacológico:
1. TEP inestable
En caso de shock se deben administrar drogas vasoactivas (de preferencia epinefrina ya que mejora la función del ventrículo derecho, mejora el gasto cardiaco y la perfusión coronaria, en páralo a la realización).
En los pacientes con TEP está contraindicada la expansión de volumen ya que empeora la disfunción del ventrículo derecho, que es la principal causa de muerte. Para mejorar el gasto cardiaco se recomienda administrar volúmenes bajos de suero fisiológico (500 – 1000 ml).
a) Fibrinolisis
Si el paciente presenta un shock secundario al TEP, se clasifica como TEP masivo y se debe iniciar tratamiento fibrinolítico con t-PA (alteplase, tenecteplase) 100 mg 2 horas o 50 mg en 15 minutos. También se puede considerar terapias dirigidas por catéter o embolectomía quirúrgica de salvataje.
b) Terapia anticoagulante
El tratamiento farmacológico estándar para la TVP y el TEP es el tratamiento anticoagulante. El filtro de vena cava inferior se reserva para pacientes con contraindicación absoluta de anticoagulación, ETV recurrente a pesar de estar con un tratamiento anticoagulante efectivo y en pacientes con una muy baja reserva cardiopulmonar.
El esquema clásico comienza con la administración de heparina (fraccionada o no fraccionada) seguida de anticoagulantes orales. Estos se deben mantener asociados hasta obtener un INR en rango terapéutico (2 – 3) por al menos dos días consecutivos. Este esquema reduce la mortalidad por TEP desde un 25 – 30% hasta alrededor de un 2.5%.
El tratamiento debe comenzar en cuanto se realice el diagnóstico de TEP. En caso de que el paciente tenga una probabilidad clínica de TEP alta o media, pero existe un retraso en la realización de exámenes diagnóstico, se debe comenzar el tratamiento ya que el riesgo de TEP no tratado es mayor que el riesgo del tratamiento anticoagulante.
Si el paciente fue hospitalizado sin criterios de TEP de bajo riesgo (PESI alto, elevación de biomarcadores o dilatación del ventrículo derecho), no tiene criterios de disfunción ventricular derecha y no desarrolla compromiso hemodinámico en las primeras 24 a 48 horas de evolución, se clasifica como TEP submasivo y se inicia anticoagulación efectiva, pudiendo seguir su manejo en sala común.
i. Heparina
El fármaco de elección es la heparina de bajo peso molecular (HPBM) subcutánea ya que se ha demostrado que es tan efectiva y segura como la heparina no fraccionada y teniendo como ventajas: menor recurrencia de TEP, menor riesgo de hemorragias importantes, menor mortalidad, dosis, alcanzar dosis terapéuticas más rápido, dosis fija y en general no requerir controles de laboratorio (excepto en embarazadas, obesos mórbidos y pacientes con VFG ml/min). La dosis recomendada de dalteparina es 100 UI/kg cada 12 horas o 200 UI/kg cada 24 horas y de enoxaparina es 1 mg (100 UI) /kg cada 12 horas,
La heparina no fraccionada es el fármaco de elección en pacientes con TEP masivo y en pacientes con insuficiencia renal avanzada. El efecto terapéutico se mide con el tiempo de tromboplastina parcial activada (TTPK) y el mejor efecto terapéutico se obtiene con niveles de TTPK entre 1,5 y 2,3 veces su nivel basal. El esquema de administración más recomendable es partir con un bolo de 80 UI/kg seguido de una infusión endovenosa de 18 UI/kg por hora.
ii. Anticoagulantes orales
El tratamiento anticoagulante oral con warfarina o acenocumarol se indica para disminuir el riesgo de TEP recurrente. Se comienzan a administrar a los 4 días de iniciado el tratamiento con heparina y no pueden iniciarse solos ya que su efecto terapéutico se alcanza recién a los 5 días y durante estos primeros días existe un mayor riesgo de trombosis.
Este tratamiento se debe mantener por 3 a 6 meses en pacientes que presentan un primer episodio de TEP y que tienen un factor de riesgo reversible. En pacientes con primer episodio de TEP y sin factor de riesgo identificable el tratamiento se debe prolongar por 6 meses a 1 año. En pacientes con primer episodio de TEP y factor de riesgo irreversible (trombofilias) el tratamiento debe prolongarse por 6 meses a 1 año. En pacientes con TEP recurrente el tratamiento debe ser de por vida.
Monitorización
Los pacientes clasificados con TEP masivo o submasivo deben ser monitorizados en una unidad de cuidados intensivos ya un 5% de estos pacientes progresaran a hipotensión y shock. El signo más precoz de shock es la taquicardia, por lo que se deben monitorizar los signos vitales de forma estricta: frecuencia cardiaca, frecuencia respiratoria, saturación arterial de oxígeno y presión arterial.
Conclusión
Conceptos fundamentales
- El TEP es una patología con una presentación clínica amplia e inespecífca, con una alta mortalidad cuando no es tratada de forma oportuna.
- La forma de presentación más común es la disnea acompañada de dolor torácico pleurítico, tos y síntomas de TVP.
- Para el diagnóstico de TEP se recomienda utilizar un algoritmo simple basado en una herramienta de estimación de probabilidad clínica de TEP, dímero-D plasmático y Angio-TAC.
- La escala recomendada para establecer la probabilidad de clínica de TEP es el puntaje de Wells, que clasifica al paciente en TEP improbable ( puntos) o TEP probable ( puntos).
- Si la probabilidad clínica de TEP es baja y el dímero-D es normal, se descarta el diagnóstico. Si la probabilidad clínica de TEP es alta o el dímero-D está elevado se debe realizar un Angio-TAC con protocolo de TEP.
- En pacientes con contraindicación de Angio-TAC (embarazadas, alergia al medio de contraste, insuficiencia renal) se recomienda realizar una ecografía Doppler venosa de extremidades inferiores o un cintigrama pulmonar. Una ecografía Doppler positiva para TVP en pacientes con alta probabilidad clínica de TEP certifica diagnóstico sin necesidad de más exámenes. Esto es particularmente útil en pacientes embarazadas ya que el dímero-D pierde rendimiento y por el riesgo de radiación del Angio-TAC.
- El manejo inicial debe enfocarse en la oxigenación y estabilización del paciente. Si el paciente se encuentra inestable hemodinámicamente se debe realizar fibrinólisis o embolectomía.
- La decisión de hospitalizar o no al paciente debe hacerse en base a su estratificación en la escala PESI. Pacientes con un riesgo bajo de mortalidad pueden ser tratados en sala común o de forma ambulatoria. Los pacientes con riesgo alto de mortalidad deben ser tratados en una UCI debido al riesgo de desarrollar hipotensión y shock.
- El tratamiento anticoagulante iniciado de forma oportuna reduce drásticamente la mortalidad del TEP, por lo que es necesario tener alta sospecha al enfrentar a un paciente con sintomatología compatible.
- El tratamiento anticoagulante estándar comienza con HBPM (enoxaparina 1 mg/kg cada 12 horas) por una semana. En general la HBPM no requiere monitorización.
- En pacientes con diagnóstico de TEP masivo y con insuficiencia renal avanzada el fármaco de elección es la heparina no fraccionada, la cual debe ser monitorizada por el mayor riesgo de hemorragia. El efecto terapéutico de la heparina no fraccionada se evalúa midiendo los niveles de TTPK.
- Al cuarto día de iniciado el tratamiento con heparina se agregan anticoagulantes orales (warfarina, acenocumarol). La duración del tratamiento dependerá de si es el primer episodio de TEP o es recurrente y de los factores de riesgo del paciente.
Bibliografía
- Sandoval J, Florenzano M. Diagnóstico y tratamiento del tromboembolismo pulmonar (2015). Rev. Med. Clín. Condes, 26(3) 338 – 343.
- Vaquero J.M, Redel J, Jiménez L, Entrenas L, Montero F. Tromboembolia pulmonar. Medicina de Urgencias y Emergencias, Guía diagnóstica y protocolos de actuación (2015). 5ta ed. Elsevier,
- Thompson B.T. et al. Overview of acute pulmonary embolism in adults. UpToDate
- Tapson V Et al. Overview of the treatment, prognosis, and follow-up of acute pulmonary embolism in adults. UpToDate
- European Society of Cardiology. Guidelines on the diagnosis and management of acute pulmonary embolism (2014). European Heart Journal 35:3033–3080
- Aizman A, Mercado M, Andresen M. Tromboembolismo pulmonar: estratificación de riesgo y dilemas terapéuticos (2012). Rev. Med. Chile 140: 1482 – 1489.
- Palomar V, Palomar M.C, Muñoz I, Conejero M.T, Montero F.J, Jiméndez L. Trombosis venosa profunda. Medicina de Urgencias y Emergencias, Guía diagnóstica y protocolos de actuación. 5ta ed. Elsevier. 2015
- Van Belle A et al. Effectiveness of managing suspected pulmonary embolism using an algorithm combining clinical probability, D-dimer testing, and computed tomography. JAMA 2006; 295:172-179.

