Aspectos Generales
El primer objetivo del encargado de manejar un paciente inestable es la de asegurar la vía aérea. Para lograr esto, en la mayoría de las circunstancias, se utiliza la secuencia de intubación rápida. Esta incluye la preoxigenación y utilización simultánea de agentes sedativos y de un relajante muscular de acción rápida para lograr las condiciones óptimas para lograr un rápido control de la vía aérea. Se basa en el supuesto de que el estómago se encuentra lleno y existe el riesgo de aspiración de contenido gástrico, lo cual aumenta el riesgo de neumonía aspirativa. Hay que diferenciar el contexto en que se realiza la secuencia rápida de intubación, siendo el pabellón quirúrgico y la sala de urgencias los más frecuentes1–2.
Diagnóstico y diagnósticos diferenciales
Valoración rápida
Dentro de la valoración del paciente que se someterá a una secuencia de inducción rápida en la sala de urgencia se debe considerar que es un paciente que está grave o su condición imposibilita un manejo adecuado de la vía aérea. Para la realización de la secuencia de intubación rápida se debe se buscan predictores clínicos de ventilación difícil e intubación difícil7. El objetivo de esto es desarrollar un plan de manejo de vía aérea y reunir el equipo necesario para llevar a cabo la intubación. Brevemente, se debe realizar inspección visual de la cara y del cuello, evaluación de la apertura bucal, de la anatomía bucal y de la dentadura, movilidad cervical, del espacio submandibular, prognatismo mandibular2. En predictores de ventilación difícil se encuentran bello facial, historia de ronquido, hematomas en vía aérea superior o presencia de abscesos, presencia de enfermedades pulmonares como neumonía o neumotórax. A nivel abdominal la presencia de ascitis, obesidad, síndrome compartimental abdominal se asocian a ventilación difícil6.
Exámenes complementarios
No son necesarios para llevar a cabo la secuencia de intubación rápida.
Criterios de ingreso
Cualquier paciente que requiera manejo avanzado de la vía aérea de acuerdo a su patología. Dentro de las principales indicaciones se encuentra el Traumatismo Encefalocraneano, estado mental alterado no debido a sobredosis, sobredosis de fármacos y drogas y paro cardíaco. En la tabla 2 se encuentran las indicaciones para intubación en diversos servicios de urgencia de Estados Unidos. En la tabla 3 se encuentran las medidas objetivas que sugieren la necesidad de realizar una intubación endotraqueal, notar que son mediciones y registros que habitualmente se tienen en contexto de paciente de unidades de cuidados intensivos.
| Tabla 2 – Indicaciones de intubación en diversas unidades de emergencia de Estados Unidos. | |
| Indicación | Frecuencia |
| Traumatismo encefalocraneano Estado mental alterado, no por sobredosis Sobredosis Paro cardíaco Neumonía Politrauma Coma Falla cardíaca congestiva Shock médico Accidente cerebrovascular EPOC Herida por arma de fuego Crisis epiléptica Otros Combative trauma Trauma facial o cervical Hemorragia gastrointestinal Asma Obstrucción vía aérea Lesión por fuego en vía respiratoria Paro de origen traumático Infarto cardíaco Shock traumático Embolismo pulmonar Anafilaxia Hemorragia intracraneal |
2030 1759 1343 1234 1007 1000 889 885 827 798 757 708 667 644 637 389 334 315 296 279 230 216 178 85 59 17 |
| Total |
17587 |
| Tabla 3 – Medidas objetivas que sugieren la necesidad de realizar una intubación endotraqueal. |
| Frecuencia respiratoria > 35 respiraciones / minuto |
| Capacidad vital <5 mL/kg en adulto |
| Incapacidad para generar una fuerza inspirativa negativa de 20 mmHg |
| Presión parcial de oxígeno (PaO2) < 70 mmHg respirando 40% de oxígeno |
| Gradiente alveolar – arterial (A -a) >350 mmHg respirando 100% de oxígeno |
| Presión parcial arterial de CO2 (PaCO2) > 55 mmHg (Excepto en retenedores crónicos) |
| Espacio muerto (VD/VT) > 0,6 |
Algoritmo diagnóstico
No se debe olvidar que ante la presencia de elementos predictores de ventilación difícil o intubación difícil se recomienda que se sigan los lineamientos de la American Society of Anesthesiologists. En la figura número 1 se resumen temporalmente el manejo de la intubación rápida, con utilización de proprofol y rocuronio como fármacos.
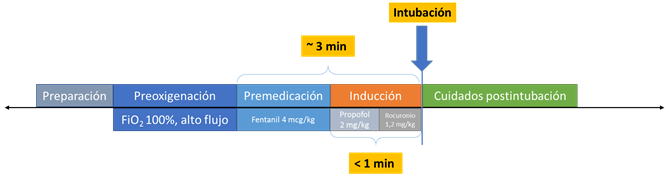
Figura 1. Resumen de secuencia de intubación rápida, se utilizó como inductor el propofol y como bloqueador neuromuscular el rocuronio.
Manejo
La secuencia de intubación rápida consta de varias etapas, las que se describirán brevemente.
1. Preparación: este paso incluye la evaluación de la vía aérea y su plan de manejo, además de asegurar que exista el equipamiento necesario y los medicamentos necesarios. Como mínimo se requiere acceso a aspiración, oxígeno, máscara facial para ventilar, tubos endotraqueales, laringoscopio y hojas, conductores, máscara con bolsa, fármacos (inductor y paralizante, drogas auxiliares), monitoreo, que al menos debe incluir oximetría de pulso y presión arterial. También considerar que el personal que asistirá conocen sus roles para la realización del procedimiento. Se debe hacer todo lo posible para lograr la intubación en el primer intento, pues se ha demostrado que más intentos de intubación se relacionan con más complicaciones, como intubación en esófago o daño a estructuras blandas (8).
2. Preoxigenación: Siempre se debe preoxigenar al paciente con oxígeno en alta concentración al máximo flujo posible (9). Usualmente se utiliza una mascarilla con reservorio, se debe recordar que este método no es capaz de lograr concentración de O2 del 100%. También es una opción que el paciente realice ocho inspiraciones máximas en menos de 1 minuto y lograría una preoxigenación adecuada. Cuando el paciente satura menos de 91% se debiera utilizar ventilación manual, considerando que el riesgo de aspiración es latente en estos pacientes, por lo que se debe realizar con cuidado.
3. Premedicación: Se utilizan fármacos para suprimir la respuesta a la intubación, dentro de las cuales se encuentran la atropina, la lidocaína y el fentanil. Se deben administrar 3 minutos antes de la intubación. La atropina se utiliza para prevenir la respuesta vasovagal a la intubación en niños y la bradicardia en adultos posterior a una segunda dosis de succinilcolina, actualmente no se recomienda su uso de manera profiláctica. La lidocaína podría disminuir la resistencia de la vía aérea y la presión intracraneal, se administran 1,5 mg/kg EV dos a tres minutos previo a la intubación, esta dosis es segura para los pacientes. Se ha demostrado que la lidocaína disminuye la tos durante la intubación, sin embargo, que reduzca el broncoespasmo es menos claro. Los opioides de corta acción disminuyen la respuesta simpática a la laringoscopía, el fentanil se utiliza en dosis de 3 mcg/kg EV en 30 a 60 segundos. También dentro de las drogas utilizadas se encuentran los agentes alfa adrenérgicos, los cuales se utilizan para el manejo del shock para optimizar la hemodinamia, usualmente se usan posterior a la infusión de bolos de cristaloides o hemoderivados.
4. Parálisis e inducción: El concepto de intubación rápida hace referencia a la administración casi simultánea de un inductor anestésico en conjunto con un relajante muscular de acción rápida. El objetivo de la administración rápida de los medicamentos es lograr la intubación sea antes de 60 segundos, justo en el peak de acción de los fármacos administrados. Entre los agentes inductores utilizados se encuentre el etomidato, la ketamina, el midazolam y el propofol y tiopental. Los bloqueadores neuromusculares no proporcionan analgesia o hipnosis, siendo los más usados son la succinilcolina y el rocuronio.
5. Protección y posicionamiento: Con protección se hace referencia a protección de la vía aérea, esto es evitar la ventilación con máscara y la maniobra de Sellick (presión del cricoides contra la columna para comprimir esófago), la cual se puede considerar opcional debido a que no se ha demostrado su utilidad10-11.
6. Posicionamiento del tubo: Cuando se ha comprobado el bloqueo muscular, se puede realizar la laringoscopía e instalación del tubo. Se debe considerar que el inicio de acción de los bloqueadores son 45 segundos en el caso de succinilcolina y 60 segundos en el caso de rocuronio1. Es importante notar que ha ido en aumento el uso de rocuronio como bloqueador muscular en desmedro de la succinilcolina3. El indicador más seguro para confirmar la correcta instalación del tubo endotraqueal es la capnografía. La radiografía de tórax no sirve para distinguir si el tubo está en esófago o en tráquea.
7. Manejo Postintubación: Posterior a la intubación se debe asegurar que el tubo no se vaya a desplazar, para lo cual se puede utilizar cinta, sin embargo, se debiera evitar para los tubos que permanecerán instalados a largo plazo o para traslado de paciente, en ese caso utilizar gasa. Posterior a la intubación se puede desarrollar hipotensión, la cual puede ser manejada mediante la administración de volumen. Los pacientes graves usualmente están depletados de catecolaminas, por lo que se requeriría tratamiento con catecolaminas exógenas. Al conectar al ventilador mecánico se deben ajustar los valores de frecuencia respiratoria y volumen corriente según el peso del paciente, usualmente se utilizan 6mL/kg de peso ideal.
Tratamiento farmacológico
Para la inducción en la secuencia de intubación rápida se utilizan principalmente etomidato y benzodiacepinas (midalozam), se describirán brevemente ambos compuestos. No olvidando que el principal inductor utilizado en anestesia es el propofol, el cual cada vez más está siendo utilizado en las secuencias de intubación rápida. Los bloqueadores neuromusculares más utilizados son la succinilcolina y el rocuronio.
Propofol
Fármaco más utilizado para la inducción anestésica, es un compuesto lipofílico, viene en ampollas de 10 mL que contienen 200 mg, viene en conjunto con aceite de soya, glicerol y huevo purificado. Se une al receptor GABAA. Tras la administración del bolo de propofol durante la inducción el efecto clínico se produce a los 15 a 45 segundos, el efecto máximo se alcanza a los 90 segundos. El cual dura por alrededor de 5 a 10 minutos. A nivel del sistema nervioso central produce pérdida de conciencia, disminución de la presión intracraneal, depresión respiratoria central. A nivel cardiovascular produce disminución de la presión arterial (sistólica, diastólica y media), cayendo así el gasto cardíaco. Cae también la resistencia vascular periférica. A nivel respiratorio, disminuye los reflejos respiratorios, permitiendo una mayor tolerancia a la intubación o instalación de máscara laríngea. Inhibe la respuesta ventilatoria a la hipercapnia, disminuyendo la frecuencia respiratoria y del volumen corriente. Para la inducción se utiliza en dosis de 1 a 2,5 mg/kg.
Etomidato
El etomidato es un derivado imidazólico, con propiedades de corticoesteroide. Poco utilizado por sus reacciones adversas, principalmente por la inhibición temporal de la síntesis de esteroides. Es un fármaco que se une a GABAA, aumentando el tono inhibidor. Con inicio de acción a los 30 a 60 segundos y su efecto clínico dura entre 7 a 10 minutos. Como principales efectos tiene pérdida de conciencia y amnesia anterógrada. Es bien tolerado a nivel cardiovascular, debido a que no presenta actividad a nivel del sistema nervioso simpático. Por lo que es muy útil en pacientes con cardiopatía valvular o isquémica. Disminuye de la frecuencia respiratoria y del volumen corriente. Y como efecto metabólico produce una inhibición reversible de la síntesis de cortisol.
El principal uso clínico es la inducción de anestesia en pacientes con alteraciones cardiovasculares o en aquellos en que se requiera un fármaco inductor libre de efectos secundarios cardiovasculares (Ej. hipertensión intracraneal o paciente hipotenso). Por las razones descritas es uno de los fármacos más utilizados para inducción en la secuencia rápida. Se utiliza en dosis de 0.2 a 0.3 mg/kg. Los principales efectos secundarios son náuseas y vómitos y dolor en sitio de inyección. Además de lo ya mencionado.
Ketamina
La ketamina produce anestesia disociativa en lugar de depresión generalizada del SNC, además es el único inductor que produce analgesia previo a su efecto hipnótico. Actualmente no es muy utilizado como inductor debido a que en el postoperatorio inmediato los pacientes presentan sueños vívidos, en general desagradables y alucinaciones. Se une a receptores NMDA, opioides y monoaminérgicos. Presenta inicio de acción a los 30 a 60 segundos, con efecto durante durante 15 a 20 minutos. Se puede administrar por vía intramuscular, en este caso el efecto empieza a los 5 minutos. A nivel del SNC los pacientes bajo el efecto de la ketamina presentan ojos abiertos, pudiendo conservar reflejos (corneal, deglutorio, tusígeno) sin que vaya acompañado de un efecto protector. También presentan rigidez corporal, haciendo difícil que sea posicionar al paciente. Además, se produce un aumento de la presión intracraneana, por vasodilatación cerebral y aumento de la presión arterial. A nivel cardiovascular, debido a la activación simpática, el principal efecto es el aumento de la presión arterial, frecuencia cardíaca, gasto cardíaco, sin que aumente el flujo coronario, por lo que aumenta la demanda coronaria. A nivel respiratorio aumenta la ventilación y el volumen minuto. Sin embargo, si se administra rápidamente produce depresión ventilatoria. Broncodilatador. Se utiliza para Inducción anestésica, en aquellos pacientes con compromiso hemodinámico por hipovolemia, shock hemorrágico o depresión cardiovascular, así también en pacientes con vías respiratorias reactivas. Como también en los pacientes en que no se puede lograr acceso venoso. Se utiliza en dosis de 1 – 2 mg/kg EV o 5 – 10 mg/kg IM. Como principal efecto hay aumento de secreciones respiratorias y orales. Agitación psicomotriz importante al despertar y sueños desagradables. Aumento del tono muscular y mioclonías. Movimientos oculares y aumento de la presión intraocular.
Benzodiacepinas (Midazolam)
El midazolam es un benzodiacepina, la cual actúa a nivel de los receptores GABAA, con un rápido inicio de acción y vida media de 4 horas. Presenta un efecto antiepiléptico, ansiolítico, produce disminución de la presión de perfusión y también de la presión intracraneana. Además de efecto hipnótico y relajante muscular. No presenta mayores efectos cardiovasculares, ligera disminución del gasto cardíaco y vasodilatación. Y a nivel respiratorio disminución de la frecuencia cardíaca y del volumen corriente.
Se utiliza para medicación preanestésica, sedación e inducción, en donde debido a la variabilidad del efecto clínico en los distintos pacientes requiere en algunos casos dosis de refuerzos para lograr el efecto clínico deseado. Se utiliza para inducción inducción en dosis de 0.05 – 0.15 mg/kg. El principal efecto secundario es la depresión respiratoria.
Succinilcolina
Es un bloqueador muscular de tipo despolarizante, lo cual significa que al unirse al receptor el receptor se desensibiliza, se inactivan los canales de sodio dependientes de voltaje, aumento de la permeabilidad al potasio. Estos cambios dan como resultado final la ausencia de generación de potencial de acción y el bloqueo neuromuscular. La administración de 1 mg/kg permite un bloqueo adecuado a los 60 segundos, el 90% de la fuerza muscular tarda entre 9 y 13 minutos (2). Está descrito que la succinilcolina otorga mejores condiciones de intubación respecto al rocuronio, sin embargo, esta diferencia pareciera ser clínicamente poco significativa, salvo por el mayor tiempo de acción del rocuronio12. Está contraindicado su uso en antecedente personal de hipertermina maligna, enfermedades neuromusculares. Como principal efecto secundario se encuentra a bradicardia, la cual puede ser manejada con el uso de atropina.
Rocuronio
Es un bloqueador neuromuscular de tipo no despolarizante, su utilidad radica en cuando se requiere bloqueo muscular más prolongado o hay contraindicaciones para la utilización de succinilcolina13, sin embargo, es cada vez más frecuente la utilización de este fármaco versus la succinilcolina en las unidades de emergencia de Estados Unidos3. Se utiliza en dosis de 1 mg/kg de peso ideal para intubación rápida, debido a que otorga un inicio de acción más rápido, de entre 45 a 60 segundos con duración del bloqueo de aproximadamente 45 minutos. El uso conjunto de remifentanil disminuye el inicio de acción a 30 a 45 segundos14. Se recomienda tener disponible sugammadex, que es un antagonista del rocuronio.
Monitorización
La monitorización del paciente posterior a la intubación se debe realizar con el control de los signos vitales, vigilar que el tubo esté bien posicionado en tráquea mediante el control con capnografía. Se debe tener en cuenta que el efecto clínico de los inductores y los bloqueadores neuromusculares es corta, por lo que se debe administrar sedación, analgesia y en algunos casos parálisis, pensando en el traslado del paciente desde el servicio de urgencia al servicio de destino.
Conclusión
La secuencia de intubación rápida es un procedimiento realizado ampliamente en los servicios de urgencia y en los pabellones, en donde el objetivo a seguir es el mismo que es asegurar la vía aérea lo más rápido posible para disminuir el riesgo de aspiración de contenido gástrico al mínimo. Es un procedimiento que está bien estandarizado, con fases bien definidas, que han demostrado su utilidad y permiten al operador un tiempo adecuado para trabajar y maximizan la seguridad del paciente. Los fármacos más utilizados en el procedimiento han variado escasamente, destacando la mayor utilización de propofol como inductor y el rocuronio como bloqueador neuromuscular. Es necesario notar que probablemente en los servicios de urgencia la laringoscopía directa sea reemplazada por la utilización de videolaringoscopios, los cuales aumentarán la probabilidad de lograr la intubación al primer intento. El método ideal para lograr confirmación de instalación del tubo en tráquea es la capnografía. Los cuidados postintubación incluyen el manejo de los signos vitales del paciente y la sedación del paciente.
Conceptos fundamentales
• El objetivo de la intubación rápida es evitar o disminuir al máximo la probabilidad de aspiración de contenido gástrico.
• La intubación rápida consiste en preoxigenar al paciente mientras está vigil, ya que se debe evitar ventilar al paciente cuando está en apnea, para evitar llenar el estómago de aire, lo cual favorece el reflujo. Solo se debe ventilar al paciente en apnea solo si satura menos de 91%, teniendo en cuenta que pueda favorecer la aspiración.
• Dentro de la premedicación del paciente lo más utilizado son los opioides, para disminuir la respuesta simpática a la laringoscopia. No es de utilidad la atropina profiláctica para evitar la bradicardia tras la utilización de succinilcolina.
• El inductor y el bloqueador neuromuscular deben ser administrados de manera simultánea, es decir, se administra el inductor e inmediatamente después el bloqueador neuromuscular. Tras esto, se espera que el máximo efecto de los fármacos sea entre los 45 segundos y los 60 segundos, momento en el cual se debe lograr la intubación. Está demostrado que más de 1 intento de intubación aumenta la probabilidad de aspiración de contenido gástrico, posibles lesiones de vía aérea como también de instalación de tubo en esófago.
• El principal método para determinar la correcta instalación del tubo es la capnografía, la utilidad de la radiografía de tórax radica en determinar profundidad del tubo y evitar instalación monobronquial, como así también determinar si se ha desarrollado alguna complicación.
• El manejo postintubación incluye el asegurar el tubo, para evitar su desplazamiento, si se va a trasladar al paciente, se recomienda asegurar con otros elementos, como gasas. El ventilador mecánico debe estar correctamente programado de acuerdo a las características del paciente.
Bibliografía
1. Aaron E Bair. Rapid sequence intubation for adults outside the operating room. En UpToDate. (2015)
2. Miller, Ronald. Anestesia. Octava edición. 2015. – Capítulo 55 Intubación endotraqueal.
3. Brown, Calvin A. et al. Techniques, Success, and Adverse Events of Emergency Department Adult Intubations. Annals of Emergency Medicine, Volume 65, Issue 4 (2015), 363 – 370.e1
4. Mace, Sharon M. Challenges and Advances in intubation: Rapid Sequence Intubation. Emerg Med Clin N Am 26 (2008) 1043–1068.
5. Duke, J. Secretos Anestesia quinta edición. 2011. Elsevier. España.
6. Reynolds, Stuart. Et al. Airway Management of the Critically Ill Patient: Rapid-Sequence Intubation. Chest 2005; 127; 1397 – 1412.
7. American Society of Anesthesiologists Task Force of Management of the Difficult Airway. Practice guidelines for management of the difficult airway. An updated report. Anesthesiology 2013, V 118. No 2.
8. Sakles JC, Chiu S, Mosier J, et al. The importance of first pass success when performing orotracheal intubation in the emergency department. Acad Emerg Med 2013; 20:71.
9. Groombridge C, Chin CW, Hanrahan B, Holdgate A. Assessment of Common Preoxygenation Strategies Outside of the Operating Room Environment. Acad Emerg Med 2016; 23:342.
10. Ellis DY, Harris T, Zideman D. Cricoid pressure in emergency department rapid sequence tracheal intubations: a risk-benefit analysis. Ann Emerg Med. 2007;50(6):653.
11. Algie CM, Mahar RK, Tan HB, Wilson G, Mahar PD, Wasiak J. Effectiveness and risks of cricoid pressure during rapid sequence induction for endotracheal intubation. Cochrane Database Syst Rev. 2015.
12. Tran DT et al. Rocuronium versus succinylcholine for rapid sequence induction intubation. Cochrane Database Syst Rev. 2015 Oct 29;(10):CD002788.
13. Caro David, Neuromuscular blocking agents (NMBA) for rapid sequence intubation in adults. UpToDate.
14. Na HS, Hwang JW, Park SH, Oh AY, Park HP, Jeon YT, Do SH. Drug-administration sequence of target-controlled propofol and remifentanil influences the onset of rocuronium. A double-blind, randomized trial. UpToDate.
| Tabla 1 – Resumen de las etapas de la intubación de secuencia rápida. | |
| Preparación | Evaluación de la vía aérea. Reunir los implementos necesarios para la intubación |
| Preoxigenación | 100% de O2 al máximo flujo posible. Ocho respiraciones máximas en menos de 1 minuto |
| Premedicación | Optimización de las condiciones del paciente para una correcta intubación, la utilización de fentanil para disminuir la respuesta a la intubación es lo más frecuente. |
| Parálisis con inducción | Utilización de inductor y bloqueador neuromuscular en simultáneo para lograr condiciones óptimas de intubación. |
| Protección e instalación del tubo endotraqueal | Maniobra de Sellick e instalación del tubo. |
| Confirmación de correcta instalación del tubo endotraqueal | Utilización de capnografía, los otros métodos no son 100% fiables. |
| Manejo postintubación | Asegurar tubo, conexión a ventilador mecánico, mantener sedación y analgesia en el paciente. Optimizar valores de presión arterial. |

