1. INTRODUCCIÓN
El acetaminofeno o paracetamol (PCT) es un medicamento de uso frecuente por sus propiedades analgésicas y antipiréticas. Se puede encontrar en presentaciones oral, rectal y parenteral, con diferentes dosificaciones y formulaciones, ampliamente distribuido en el mercado nacional. Es considerado un fármaco seguro pero cuando es administrado en sobredosis se asocia a insuficiencia hepática aguda que puede llegar a ser mortal.
2. EPIDEMIOLOGIA
Las principales intoxicaciones en el mundo son debidas a analgésicos, sedantes y antidepresivos. El PCT es actualmente la principal causa de falla hepática inducida por drogas en Estados Unidos (1). Dentro de este último grupo las causas de sobredosis corresponden a intentos suicidas y, en una similar proporción, a ingestas involuntarias.
Respecto a la epidemiología nacional, la información más actual consta de un reporte del Centro de información toxicológica de la Universidad Católica de Chile (CITUC) de todas las intoxicaciones por ingesta aguda de PCT del año 2009 (2). La Tabla 1 resume la estadística principal. Dentro de los resultados destaca que más de un tercio de los afectados fueron preescolares, y el resto principalmente adolescentes y adultos, donde se reporta generalmente ingesta intencional. La ingestión accidental se dio principalmente en niños. La mitad de los casos fue por ideación suicida ocurriendo la mayoría en mujeres. En relación a dosis tóxica ingerida de PCT e intención suicida se vio como factor de riesgo ser mujer y adolescente. En un cuarto de los afectados hubo coingesta de otras sustancias, teniendo éstos menores dosis tóxicas de PCT plasmático. Se concluyó además que los pacientes con intención suicida tuvieron 10 veces más riesgo de ingerir dosis de PCT potencialmente generadoras de daño hepático.
Tabla 1. Distribución de pacientes chilenos intoxicados con paracetamol según circunstancia de exposición, grupo de edad y sexo.
| Rango de edad | Sexo | Circunstancia | |
|
Accidental n (%) |
Intento de suicidio n (%) |
||
| Lactante | F | 32 (6.8%) | 0 |
| M | 40 (8.5%) | 0 | |
| Preescolar | F | 165 (35%) | 0 |
| M | 167 (35.4%) | 0 | |
| Escolar | F | 11 (2.3%) | 6 (1.3%) |
| M | 11 (2.3%) | 2 (0.4%) | |
| Adolescente | F | 15 (3.2%) | 179 (38%) |
| M | 4 (0.8%) | 43 (9.1%) | |
| Adulto | F | 19 (4%) | 167 (35.5%) |
| M | 8 (1.7%) | 74 (15.7%) | |
| Total | 472 (100%) | 471 (100%) | |
Tabla 1. Distribución de pacientes chilenos intoxicados con paracetamol según circunstancia de exposición, grupo de edad y sexo. Lactante: < 2 años, preescolar: 2-6 años, escolar: 6-11 años, adolescente 11-18 años, adultos: >18 años. F: Femenino, M: Masculino. Para 16 casos se desconoce el grupo de edad, sexo o ambos.
Adaptado de: Bravo V, Roman M, Bettini M. Caracterización de la ingestión por sobredosis de paracetamol. Reporte de un centro de información toxicológica chileno. Rev. Méd. Chile 2012; 140: 313-318
3. FISIOPATOLOGÍA
Dosis terapéuticas de PCT:
– 10-15 mg/kg/dosis en niños cada 6 horas.
– 325-1000 mg/dosis en adultos cada 6 horas.
Las dosis diarias recomendadas son 80 mg/kg en niños y hasta 4 gr en adultos.
La dosis tóxica varía de acuerdo a los niveles de glutatión basal de cada individuo, lo cual se explicará más adelante, pero se admite que luego de 150 mg/kg/dia en niños o 7.5-10 gr en adultos es probable desarrollar toxicidad, más de 250 mg/kg o >12 gr al día se consideran dosis formalmente tóxicas, y virtualmente todos los pacientes que ingieran > 350 mg/kg desarrollarán falla hepática aguda aunque estén con un tratamiento adecuado (3).
El PCT se absorbe rápida y completamente en el tracto gastrointestinal. Las concentraciones plasmáticas comienzan a elevarse entre los 30 y 120 minutos desde su ingesta, alcanzando un peak plasmático a las 4 horas. Las concentraciones plasmáticas terapéuticas fluctúan entre 10-20 mcg/ml (65 -130 micromol/L). La vida media de eliminación es de 2-4 hrs.
Metabolización:
A dosis terapéuticas, el 90% del PCT es metabolizado en el hígado a través de la conjugación con sulfatos o glucurónidos, para posteriormente ser eliminado por la orina. Sólo el 2% es excretado en la orina de manera inalterada. El resto del PCT es metabolizado en el hígado vía citocromo P450 (CITP450) por un mecanismo oxidativo hacia un metabolito altamente tóxico y reactivo llamado N-acetil-p-benzoquinoneimina (NAPQI) como se muestra en la Figura 1. A dosis terapéuticas el PCT produce pequeñas cantidades de NAPQI que es rápidamente conjugado por el glutatión hepático, formando metabolitos no tóxicos que se excretan por la orina. Cuando se ingieren dosis tóxicas de PCT y las vías de sulfatación y glucuronidación están saturadas, una mayor proporción de PCT es metabolizado hacia NAPQI vía CITP450. Cuando los niveles de glutatión hepático están disminuidos en un 70-80%, el NAPQI comienza a reaccionar con los hepatocitos, se une a proteínas de forma covalente creando aductos que producen daño oxidativo y necrosis centrolobulillar (zona III en la división funcional del hígado, por mayor concentración de CITP450 isoforma 2E1). Además existe liberación de citoquinas y especies reactivas desde el tejido dañado que promoverían la injuria hacia el tejido circundante, y sería este daño secundario el que explica la segunda fase clínica de la intoxicación por PCT.
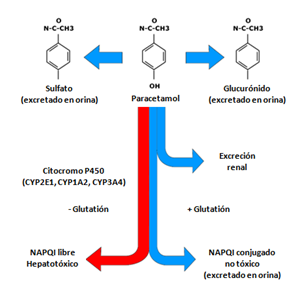
Figura 1. Metabolismo del Paracetamol
Figura 1. Metabolismo del Paracetamol (PCT). A dosis terapéuticas el 90% del PCT es metabolizado en el hígado mediante conjugación por sulfatación o glucuronidación, excretándose en la orina. La mitad del PCT restante es excretado sin alteraciones en la orina y la otra mitad es metabolizado vía citocromo P450 a través de un mecanismo oxidativo produciendo N-acetil-p-benzoquinoneimina (NAPQI) el cual es hepatotóxico. Con dosis normales (flechas azules), el NAPQI es rápidamente conjugado por el glutatión hepático, formando compuestos excretados en la orina. A dosis tóxicas (flechas rojas), la vías de sulfatación y glucuronidación se saturan, resultando en una mayor fracción de PCT metabolizado vía citocromo P450, y una vez depletados las reservas de glutatión, el NAPQI se empieza a acumular produciendo injuria hepática.
Adaptado de: Burns M, et al. Acetaminophen (paracetamol) poisoning in adults: Pathophysiology, presentation, and diagnosis. UpToDate 2016.
Existen factores que predisponen a sufrir mayor toxicidad, además de una excesiva ingesta de PCT.
– Ingestión aguda de alcohol: No es considerada un factor de riesgo para desarrollar hepatotoxicidad, siendo incluso protector al competir con el PCT por el CIT4502E1, formando así menos NAPQI (4).
– Ingestión crónica de alcohol (OH crónicos): Incrementa actividad de CIT4502E1 y disminuye 2-4 veces los niveles de glutatión. Múltiples ingestas de dosis supraterapéuticas (>4gr/dia) incrementan el riesgo de hepatotoxicidad más que una sobreingesta aguda en estos pacientes (5). No existen estudios respecto hepatotoxicidad en pacientes OH crónicos a dosis terapéuticas de PCT.
– Daño hepático crónico (DHC): Pacientes con DHC que regularmente no ingieren alcohol no aparentan tener un mayor riesgo de hepatotoxicidad (6). Aunque la vida media de eliminación del PCT en estos pacientes sea menor, no existe acumulación de la droga a dosis repetidas, incluso la actividad del CITP450 es baja, lo que ofrece hepatoprotección.
– Medicamentos: Inductores del CIT4502E1 pueden causar hepatotoxicidad en ausencia de sobredosis de PCT y pueden empeorar el pronóstico de una ingesta intencional. Ejemplos: anticonvulsivantes (carbamazapina, fenobarbital y fenitoína) y drogas antituberculosas (isoniazida y rifampicina). El cotrimoxazol y la zidovudina compiten por la vía de la glucuronidación lo que conlleva a un mayor metabolismo de PCT vía CIT4502E1. Suplementos herbales podrían amplificar la injuria hepática inducida por PCT (7).
– Estado nutricional: La desnutrición y el ayuno podrían predisponer a hepatotoxicidad por PCT. Teóricamente la glucuronidación es dependiente de las reservas de carbohidratos la cual estaría disminuida en estos estados.
– Genética: La relevancia clínica sobre el aumento o disminución del metabolismo oxidativo del PCT frente a distintos polimorfismos de isoenzimas citocromales es despreciable, a excepción del Síndrome de Gilbert en donde la glucuronidación está afectada y parece potenciar la hepatotoxicidad (8).
– Edad: Los pacientes mayores tienen más probabilidades de desarrollar hepatotoxicidad tras una sobredosis aguda.
– Tabaco: Induce CITP450 e incrementa el metabolismo oxidativo. Es un factor de riesgo independiente de mortalidad por sobredosis de PCT (9).
– Patrón de uso: La ingesta crónica de dosis supraterapéuticas, en donde los pacientes utilizan dosis elevadas de paracetamol para aliviar el dolor o la fiebre, tiene mayor probabilidad de desarrollar hepatotoxicidad que si existiese alguno de los factores de riesgo anteriormente expuestos, más aun, estos pacientes se presentan en forma más tardía con clínica de intoxicación y el diagnóstico es más dificultoso.
4. DIAGNÓSTICO
a. Diagnósticos diferenciales:
A diferencia de la mayoría de las otras causas de hepatitis, la hepatitis inducida por PCT es de instalación aguda, rápidamente progresiva y con una elevación de transaminasas (TA) marcada (>3000 UI/L) asociada a una disminución en la protrombinemia.
Diagnósticos a considerar: Hepatitis alcohólica, otra hepatitis inducida por drogas/tóxicos, hepatitis viral, entre otras.
Cabe destacar que cuando existe una hepatitis viral con un gran aumento de bilirrubina total (>10 mcg/mL), al medir niveles plasmáticos de PCT, puede resultar en un valor falso positivo (10).
b. Manifestaciones clínicas:
Las manifestaciones iniciales suelen ser leves e inespecíficas, y no predicen la hepatotoxicidad subsecuente con exactitud. El curso clínico de la intoxicación por PCT se divide en cuatro etapas secuenciales con el objetivo de detectar precozmente los síntomas para disminuir la morbimortalidad de los pacientes. Por lo tanto, en el servicio de urgencias nos podemos enfrentar a cuatro escenarios distintos:
– Fase I (0.5-24 hrs): Pueden estar asintomáticos o con náuseas, vómitos, diaforesis, palidez, astenia y malestar general como un síndrome gripal. Los estudios de laboratorio están normales.
– Fase II (24-72 hrs): La hepatotoxicidad manifestada clínica y bioquímicamente comienza a ser evidente, ocasionalmente también la nefrotoxicidad. Inicialmente los síntomas de la fase I disminuyen mientras que las TA se elevan (sólo se elevan precozmente si hay una ingesta excesiva de PCT), así la mayoría de los pacientes que desarrollan injuria hepática tienen las TA elevadas a las 36 hrs (11). Luego, a medida que progresa la fase II, hay dolor en el cuadrante superior derecho y hepatomegalia, junto a disminución de la protrombinemia y aumento de la bilirrubina total, oliguria y falla de la función renal. También se ha descrito pancreatitis aguda (12).
– Fase III (72-96 hrs): La falla hepática llega a su máxima manifestación post ingesta. Los síntomas sistémicos de la fase I reaparecen en conjunto con ictericia, encefalopatía, una marcada elevación de TA, hiperamonemia y coagulopatía. Signos de severa hepatotoxicidad: TA > 1000 UI/L, prolongación del INR, hipoglicemia, acidosis láctica y bilirrubina > 4.0 mg/dL(predominio indirecto). La falla renal aguda ocurre en un 10-25% de los pacientes con hepatotoxicidad severa (13). La muerte ocurre generalmente en esta etapa, habitualmente por falla multiorgánica.
– Fase IV (4 días – 2 semanas): También llamada fase de recuperación. Son los pacientes que sobreviven a la fase III. La recuperación puede ser más lenta en enfermos críticos. Si bien la recuperación histológica es más retrasada que la clínica y puede tomar hasta 3 meses, no se considera que el daño hepático crónico sea una secuela por intoxicación por PCT.
c. Diagnóstico específico
La concentración plasmática de PCT (PCTpl) es la base del diagnóstico y, además, determina la necesidad de tratamiento según su valor.
Evaluación inicial: Identificar otros medicamentos involucrados, evaluar la severidad y predecir la toxicidad (ya pacientes con clínica de fase I debiesen ingresar a cuidados intensivos). Específicamente, también es necesario saber la dosis ingerida de PCT, si fue voluntaria o no, el patrón de uso (simple ingesta vs dosis repetidas), hace cuántas horas ingirió la sobredosis, existencia de comorbilidades que podrían predisponer a una potencial lesión hepática.
Se debe obtener una muestra de PCTpl en todo paciente en que se sospeche intoxicación por PCT. Si se conoce el tiempo desde la sobredosis, sólo una muestra de PCTpl es significativa posterior a las 4 horas de su ingesta. Si no se conoce el tiempo desde la ingesta en un paciente con sospecha de intoxicación por PCT, se debe realizar esta prueba de laboratorio al ingreso.
En pacientes con toxicidad establecida o en aquellos que se predice que la tendrán (basados en la historia y la concentración inicial de PCTpl), se piden exámenes complementarios: ELP, BUN, creatininemia, bilirrubina total, tiempo de protrombina con INR, GOT, GPT, gases de sangre venosa, lactato, amilasa y examen de orina completa. Si se sospecha de otros fármacos intencionalmente ingeridos, se puede solicitar un screening toxicológico en sangre y orina, pero su disponibilidad es escasa, es caro y no varía significativamente la conducta a seguir.
d. Evaluación de sobredosis aguda y crónica de PCT.
– Evaluación de ingesta aguda de PCT: La mejor manera de predecir el riesgo de toxicidad es relacionando el tiempo desde la ingesta con la concentración de PCTpl. La dosis ingerida no debería prescindir la medición del PCTpl, ya que se ha demostrado que no existe relación entre la dosis ingerida de PCT con la concentración de PCTpl (14).
Si la sobredosis fue por PCT de liberación inmediata (la mayoría de las presentaciones), se debe solicitar medición de PCTpl a las 4 horas desde su ingesta. Si el paciente consulta después de 4 horas desde la ingesta, solicitar inmediatamente este examen.
La concentración de PCTpl debe evaluarse de acuerdo al nomograma modificado de Rumack-Matthew (Figura 2) para determinar la necesidad de la terapia con N-acetil-cisteína (NAC) (15). Las concentraciones PCTpl medidas en menos de 4 hrs post ingesta pueden no ser las concentraciones peak y no deben usarse para guiar tratamiento (16).
Se recomienda usar el nomograma como guía por su eficacia y seguridad demostrada por muchos años (15,17). Teniendo este enfoque, los pacientes con concentraciones de PCTpl sobre la línea dibujada (>150 mcg/mL a las 4 hrs o > 18.8 mcg/mL a las 16 hrs) son considerados como “en riesgo” de hepatotoxicidad y determina una indicación para iniciar el tratamiento estándar con NAC.
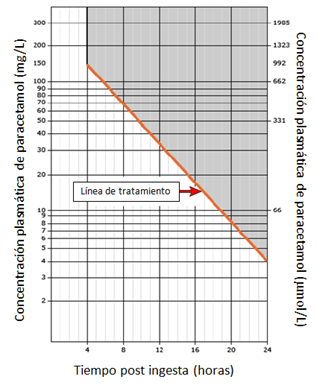
Figura 2. Nomograma de Intoxicación por Paracetamol
Figura 2. Nomograma de Intoxicación por PCT. Este nomograma sólo debe usarse luego de una única ingesta de PCT. La línea indica el nivel en el cual la hepatotoxicidad es posible después de una sobredosis de PCT. Una muestra de PCTpl debe ser tomada ≥4 horas post ingesta para asegurarse de que ha ocurrido el peak plasmático. Pacientes que han ingerido PCT de liberación prolongada debe obtenerse una segunda muestra 4 hrs después de la primera. Este nomograma no puede usarse para tiempos de presentación post ingesta de más de 24 hrs, ingestas orales supraterapéuticas repetidas o sobredosis intravenosa iatrogénica. Nota: mg/L=mcg/mL
Adaptado de: Heard K. Acetaminophen (paracetamol) poisoning in adults: Treatment. UpToDate. 2016.
El nomograma modificado utiliza una línea de corte un 25% más baja que la original (usada en Europa) con el objetivo de entregar un margen de seguridad ya que existían muchas variaciones en las medidas de PCTpl y errores en la estimación del tiempo de ingestión, siendo comprobado que el nomograma modificado tiene una incidencia de falla extraordinariamente pequeña (18). No existe evidencia que pacientes con riesgo de desarrollar hepatotoxicidad, como los OH crónicos, se beneficien de iniciar tratamiento con valores de PCTpl bajo la línea.
Hay poca experiencia sobre el uso del nuevo nomograma para evaluar el uso de tratamiento en una intoxicación por PCT de liberación sostenida (ejemplo: Supracalm®). Los fabricantes recomiendan una medición de PCTpl a las 4 y 8 hrs desde su ingestión, y que, si alguno de estos valores se encuentra sobre la línea del nomograma, se debe iniciar tratamiento con NAC (19).
– Evaluación de una sobredosis repetida (crónica) de PCT: El diagnóstico de una intoxicación crónica por PCT es difícil. Los síntomas de la fase I tienen un inicio insidioso, a veces, confundido con un síndrome viral. Se debe preguntar por el uso de PCT y las dosis usadas. Las concentraciones de PCTpl están usualmente dentro del rango terapéutico, pero no se correlacionan con riesgo de hepatotoxicidad como en la ingesta aguda de PCT (20). Los pacientes que están en alto riesgo de desarrollar hepatotoxicidad son aquellos que a) ingieren más de 7.5-10 gr/dia de PCT o ingestas >4 gr/dia junto a una mayor susceptibilidad (OH crónicos, ayuna, drogas inductoras del CITP450, Sd. Gilbert, etc.), b) pacientes que tienen sensibilidad en hipocondrio derecho, ictericia o tienen apariencia crítica, y c) pacientes con concentraciones de PCTpl supraterapéuticas (>20mcg/mL) bajo la línea pero con elevación de TA. En estos tres grupos de pacientes se recomienda el tratamiento con NAC. Cuando se detectan concentraciones de PCTpl bajo la línea, pero sin signos clínicos ni bioquímicos de hepatotoxicidad, el tratamiento puede no ser necesario, más aún si el PCTpl es indetectable. Obviamente, los pacientes con PCTpl sobre la línea del nomograma respecto al tiempo de la última dosis de PCT, son susceptibles a tratamiento.
5. CRITERIOS DE INGRESO
Los pacientes con una intoxicación comprobada por PCT requieren ingreso hospitalario, al menos durante 96 hrs por la evolución natural de la hepatotoxicidad. Pacientes asintomáticos y sin signos de hepatotoxicidad se observan en el Servicio de Urgencias (SU), mientras que los que tienen alteraciones hepáticas deben ingresar a una unidad de cuidados intensivos (21).
6. MANEJO
Se puede dividir en: estabilización, descontaminación y administración de N-acetil-cisteína (NAC), el antídoto específico.
La mayoría de los pacientes se presentan precozmente (<24 hrs post ingesta) ante una intoxicación aguda de PCT, mientras que otros requieren tratamiento para síntomas relacionados a la coingesta de otras sustancias que habitualmente acompañan al PCT (descongestionantes, antihistamínicos, AINES, etc.)
Como no existen síntomas que predigan con exactitud la toxicidad, se mide la concentración de PCTpl relacionándola con el tiempo de ingesta del tóxico, lo cual se expresa en el nomograma modificado de Rumack-Matthew.
Los pacientes que se presentan luego de 24 hrs de la ingesta de sobredosis de PCT (fase II y III) pueden requerir una reanimación de urgencia, que incluya el manejo de la vía aérea, fluidos intravenosos, drogas vasoactivas, hemodiálisis o manejo del edema cerebral.
a. Descontaminación Gastrointestinal:
Los pacientes que acuden precozmente al SU pueden beneficiarse de la descontaminación gastrointestinal. Se recomienda usar carbón activado (CA) en dosis de 1gr/kg (máximo 50 gr) vía oral en pacientes que se presenten dentro de las primeras 4 horas de una sobreingesta aguda de PCT. No debe usarse en pacientes sedados sin protección de la vía aérea, a menos que tengan tubo endotraqueal (no intubar sólo con el objeto de administrar CA). Pacientes asintomáticos que consultan por una ingesta > 4 hrs de PCT no se benefician de CA. En los pacientes indicados, se ha visto que el CA reduce la exposición del PCT al tracto gastrointestinal resultando en menores concentraciones de PCTpl, y que siendo administrado previo a NAC, resulta en un menor riesgo de hepatotoxicidad, incluso a veces, prescindiendo del uso de NAC (22,23,24). Cabe destacar que aunque el CA adsorbe la NAC, su efecto no es clínicamente significativo, por lo que pueden administrarse en conjunto (21).
El uso de inductores eméticos o lavado gástrico limitan la absorción de PCT, pero en menor proporción que el CA, por lo que no están recomendados (22).
b. Antídoto: N-acetil-cisteína (NAC)
Ya en un paciente que se sospecha intoxicación por PCT, previo al uso de NAC, es importante notificar llamando al CITUC al fono 2 635 3800.
La NAC debe ser dada a todos los pacientes que estén en riesgo de desarrollar hepatotoxicidad. Sus indicaciones son:
- Pacientes con concentraciones de PCTpl sobre la línea de tratamiento de acuerdo al nomograma
- Una sospecha de ingesta >150 mg/kg (>7.5 gr si no se sabe el peso) en un paciente en el que no se tendrá una medición de concentración de PCTpl dentro de las siguientes 8 horas.
- Paciente con ingesta crónica de PCT y una concentración de PCTpl > 10 mcg/mL (supraterapéutico).
- Paciente con ingesta reciente de PCT y cualquier evidencia de injuria hepática.
- Pacientes de presentación tardía (>24 hrs post ingesta) con laboratorio que evidencie injuria hepática e historia de sobreingesta de PCT.
- Pacientes con alteración de TA sin historia clara, donde no se puede descartar intoxicación con PCT.
Si la NAC es administrada dentro de las primeras 8 horas desde la ingesta de PCT, es raro ver una hepatotoxicidad severa, y más raro aún una muerte por esta causa. El objetivo es iniciar la terapia previa instalación de la injuria hepática, la cual puede ser definida por la elevación inicial de la GPT. Al ser administrada en pacientes que ya han desarrollado hepatotoxicidad, de igual modo la NAC disminuye la mortalidad y mejora la función tanto hepática como cerebral, siendo incluso efectiva previo al trasplante hepático si es que está indicado (25,26).
Hay reportes de casos de ingestas masivas de PCT (PCTpl > 500 mg/L) que desarrollan falla hepática a pesar de una administración precoz de NAC (27).
La NAC actúa reponiendo los niveles de glutatión hepático, lo cual no significa que su objetivo principal sea disminuir los niveles de PCTpl, más adelante se comenta sobre este parámetro como herramienta controversial de seguimiento.
En el contexto de una ingesta aguda de PCT existen 2 protocolos conocidos de administración precoz de NAC:
- Protocolo de 20 hrs endovenoso (EV) y
- Protocolo de 72 hrs vía oral (VO) (28,29).
Lamentablemente en Chile no existe la presentación EV de NAC por lo que se hará mención solo de aspectos relevantes del protocolo EV al compararlo con el de VO, además del tiempo de tratamiento que estos requieren.
- PROTOCOLO 72 HORAS VIA ORAL:
En Chile existe NAC en jarabe (mucolíticos, ejemplo 2 gr/100 ml) y comprimidos (ejemplo, 600 mg).
El protocolo consiste en dar una dosis de carga de 140 mg/kg VO, seguido de una dosis de mantención de 70 mg/kg VO c/4 hrs por un total de 17 veces (se completan las 72 hrs). Si el paciente vomita con la dosis de carga dentro de la primera hora, se administra nuevamente.
La dosis no necesita ser ajustada si el paciente se trató con CA previamente.
La incidencia de hepatotoxicidad es del 10% en pacientes tratados con este protocolo dentro de las primeras 8 horas desde la ingesta de PCT (29).
En relación a cuál de las vías de administración de NAC es mejor, no existen estudios que comparen ambos protocolos como tratamiento precoz de una intoxicación por PCT. La mejor información disponible sugiere que ambas rutas son efectivas y las diferencias son mínimas, por ejemplo, la vía EV sería beneficiosa en pacientes con vómitos, contraindicaciones al uso de la VO (pancreatitis, obstrucción intestinal, entre otras), falla hepática o aquellos que rechazan la VO (30,31); y la VO tendría menor incidencia de reacciones anafilácticas. Las reacciones adversas de la NAC más comunes son la reacción anafilactoídea (actualmente llamada anafilaxia no mediada por IgE) con la administración EV y los vómitos con la administración VO. Respecto a esta última, un 33% de los pacientes tratados con NAC VO desarrollan náuseas y vómitos (32). Una alternativa para prevenirlos es diluir los comprimidos en bebidas cola o jugos (cubriendo el vaso al ser efervescente) y beberlo con una pajita. También es prudente administrar antieméticos vía EV como el ondansetrón. Si los vómitos persisten, la indicación ideal es NAC EV.
Respecto a la duración del tratamiento, aunque ambos protocolos son efectivos, aún existe controversia respecto a cuánto debería durar cada uno. Cada tratamiento puede ser ajustado a metas individualizadas (33). Se sugiere que en un escenario donde se inicie la NAC dentro de las primeras 8 horas y no exista elevación de TA, la administración de NAC tanto EV como VO debe completarse por al menos 20 hrs; luego si a las 18 hrs existe elevación de TA o si el PCTpl no es indetectable aun, se sugiere seguir con 70 mg/kg c/4 hrs y medir INR. Obtener nuevas muestras 12 hrs después. Cuando el PCTpl es indetectable, las TA van en un claro descenso (<1000 UI/L) y el INR es < 2, el tratamiento con NAC puede ser suspendido (34).
Cuando existe una ingesta repetida de PCT y las TA no están alteradas, administrar NAC EV o VO por mínimo 12 hrs. A las 11 hrs de tratamiento chequear las TA y el PCTpl, y proseguir con la misma conducta de acuerdo a lo expuesto en el caso anterior (35).
Cuando existe evidencia de falla hepática por intoxicación por PCT (aguda o crónica), se administra NAC VO o EV hasta que las TA estén con un claro descenso, INR < 2 y que PCTpl sea indetectable.
Monitorización durante el tratamiento: Si la NAC es iniciada dentro de las primeras 8 horas de ingesta y no hay elevación de TA, las guías internacionales recomiendan no tomar ningún examen hasta el final del tratamiento, aunque hay autores que recomiendan medir TA previo a retirar la NAC y continuar el tratamiento si el examen esta alterado (36). También estos autores recomiendan medir PCTpl previo a detener la NAC basados en reportes de casos en donde aun existían concentraciones toxicas de PCTpl luego de terminado el protocolo de 20 hrs. Otras guías recomiendan medir al final del tratamiento TA, PCTpl, INR, bicarbonato y creatininemia, y continuarlo si alguno de estos está anormal. Las TA denotarán el grado de falla hepática, y los demás parámetros se usan para determinar la probabilidad de trasplante hepático.
Incluso hay autores que recomiendan medir TA e INR c/ 12 hrs en todos los pacientes que hayan experimentado una elevación de TA, independiente de la PCTpl original.
Una monitorización más cercana, como monitor cardiaco o cuidados intensivos, se realiza cuando el paciente presenta una insuficiencia hepática severa o cuando existe una coingesta significativa.
c. Tratamiento en circunstancias especiales:
– Tiempo de ingesta poco claro o desconocido: Se mide PCTpl, aunque el nomograma puede no ser útil en estas circunstancias. Se puede estimar una ventana de tiempo preguntando a familiares cuándo fue la última vez que lo observaron en buen estado y así fijar un tiempo determinado. Cuando no es posible estimar el tiempo, en un paciente encontrado con compromiso de conciencia, se sugiere iniciar NAC en todo paciente con PCTpl detectable. Además, tratar a todo paciente con historia sugerente de sobreingesta de PCT y elevación de TA., independiente de la concentración de PCTpl. Esta aproximación maximiza el potencial beneficio de la NAC. Se aconseja tratar a estos pacientes por 12 horas con una monitorización bioquímica. El tratamiento se detiene si el paciente está asintomático, el PCTpl es indetectable y las TA han disminuido más del 50% del valor original. Se necesitan estas tres condiciones juntas para suspender tratamiento.
– Tratamiento en falla o insuficiencia hepática: Definida por la encefalopatía hepática. Se ha visto que la NAC EV disminuye mortalidad y mejora microcirculación, incluso es mantenida en pacientes que recibirán un trasplante hepático, existiendo falta de estudios con NAC VO (37). Además, se deben iniciar terapias de soporte vital.
– Sobredosis masiva: Una historia confiable de ingesta >50 gr o una concentración de PCTpl > 300 mcg/mL, es indicación de administración de NAC rápidamente y contacto con CITUC lo más pronto posible. Algunos autores plantean que debe usarse una dosis mayor de NAC, incluso simulaciones computacionales de sobredosis apoyan este concepto (38).
– Tratamiento en la embarazada: Se prefiere el uso de NAC EV para asegurar una llegada más rápida al feto. El PCT atraviesa la barrera placentaria por lo que una sobreingesta materna puede producir la muerte fetal y neonatal, afortunadamente ha ocurrido en una pequeña proporción de los casos reportados (39). No existen estudios de que el riesgo de hepatotoxicidad se vea aumentado por el embarazo, por lo que se usa el nomograma de Rumack-Matthew para indicar tratamiento en intoxicaciones agudas por PCT. Es la toxicidad materna la que tiene peores resultados en cuanto al embarazo en general, ya que no han sido descritas malformaciones fetales seguidas de una intoxicación materna por PCT (40). En resumen, la acción más importante es el tratamiento precoz con NAC y no es necesario prolongar el tiempo de los protocolos (EV y VO) establecidos, ya que se ha relacionado a abortos y muerte fetal (39,41).
d. Otros tratamientos
La cimetidina es un inhibidor del metabolismo del PCT. Se ha demostrado efecto en modelos animales pero ha fallado en hacerlo en ensayos clínicos (42).
Aunque el PCT es removido de la circulación a través de la hemodiálisis (43), la seguridad y eficacia de la NAC desplaza a la remoción extracorpórea como tratamiento estándar. Podría usarse para disminuir las concentraciones de PCTpl cuando no haya NAC disponible. En raras circunstancias, cuando la intoxicación por PCT se complica con una falla renal aguda, la hemodiálisis podría ser necesaria, o cuando existen indicaciones formales concomitantes para su uso, como una acidosis láctica secundaria a una disfunción mitocondrial por una sobredosis masiva. Si se usará hemodiálisis en conjunto con NAC, algunos autores recomiendan doblar la dosis de NAC ya que esta molécula es removida de la circulación de igual forma que el PCT (44,45)
7. PRONÓSTICO
El pronóstico de la intoxicación por PCT es generalmente bueno si el antídoto es administrado de forma oportuna. No se han registrado muertes cuando la NAC ha sido administrada dentro de las primeras 10 horas de ingesta de PCT (25). Se ha descrito que la hepatotoxicidad ocurre en un 4% y mortalidad de 1% cuando la NAC es dada rápidamente (46)
Cuando ocurre una muerte por intoxicación por PCT es por retraso en la consulta al SU, dificultad en reconocer la causa de la intoxicación o por la demora en la administración de una terapia adecuada.
8. CONCLUSIONES
El paracetamol es un medicamento que se encuentra disponible en la mayoría de los hogares chilenos debido a su efectividad como analgésico o antipirético, su bajo costo y venta sin receta médica. A lo anterior se agrega una falta de control en el límite de dosis y edad del comprador en las farmacias. Todos estos factores conllevan a que un medicamento que parece ser seguro pueda convertirse en un arma mortal, más si es usado en población de riesgo como los adolescentes, presentando Chile cifras superiores a las de Estados Unidos respecto al uso suicida del medicamento (2). Por lo tanto, se desprende que es necesario que en los servicios de urgencias del país exista un conocimiento básico sobre el cómo identificar una intoxicación por paracetamol de forma precoz y actuar, de acuerdo a la disponibilidad de recursos, para que se concreten procesos tan básicos como la descontaminación gastrointestinal (si el tiempo lo permite) y la medición plasmática de paracetamol (idealmente correlacionándolo con un tiempo de ingesta conocido) para una administración rápida del antídoto. Es necesario también educar a los médicos de urgencia sobre la notificación de los casos al CITUC ya que no es obligatorio hacerlo en nuestro sistema de salud; así se dispondrá de mejores datos estadísticos para promover cambios en la legislación del medicamento a futuro, evitando así el uso inapropiado del paracetamol.
9. BIBLIOGRAFÍA
- Mowry JB, Spyker DA, Brooks DE, et al. 2014 Annual Report of the American Association of Poison Control Centers’ National Poison Data System (NPDS): 32nd Annual Report. Clin Toxicol (Phila) 2015; 53:962.
- Bravo V, Roman M, Bettini M, et al. Caracterización de la ingestión por sobredosis de paracetamol. Reporte de un centro de información toxicológica chileno. Rev. Méd. Chile 2012; 140: 313-318
- Prescott LF. Paracetamol overdosage. Pharmacological considerations and clinical management. Drugs 1983; 25:290.
- Schmidt LE, Dalhoff K, Poulsen HE. Acute versus chronic alcohol consumption in acetaminophen-induced hepatotoxicity. Hepatology 2002; 35:876.
- Schiødt FV, Lee WM, Bondesen S, et al. Influence of acute and chronic alcohol intake on the clinical course and outcome in acetaminophen overdose. Aliment Pharmacol Ther 2002; 16:707.
- Benson GD, Koff RS, Tolman KG. The therapeutic use of acetaminophen in patients with liver disease. Am J Ther 2005; 12:133.
- Estes JD, Stolpman D, Olyaei A, et al. High prevalence of potentially hepatotoxic herbal supplement use in patients with fulminant hepatic failure. Arch Surg 2003; 138:852.
- de Morais SM, Uetrecht JP, Wells PG. Decreased glucuronidation and increased bioactivation of acetaminophen in Gilbert’s syndrome. Gastroenterology 1992; 102:577.
- Schmidt LE, Dalhoff K. The impact of current tobacco use on the outcome of paracetamol poisoning. Aliment Pharmacol Ther 2003; 18:979.
- Polson J, Wians FH Jr, Orsulak P, et al. False positive acetaminophen concentrations in patients with liver injury. Clin Chim Acta 2008; 391:24.
- Singer AJ, Carracio TR, Mofenson HC. The temporal profile of increased transaminase levels in patients with acetaminophen-induced liver dysfunction. Ann Emerg Med 1995; 26:49.
- Mofenson HC, Caraccio TR, Nawaz H, Steckler G. Acetaminophen induced pancreatitis. J Toxicol Clin Toxicol 1991; 29:223.
- Blakely P, McDonald BR. Acute renal failure due to acetaminophen ingestion: a case report and review of the literature. J Am Soc Nephrol 1995; 6:48.
- Ambre J, Alexander M. Liver toxicity after acetaminophen ingestion. Inadequacy of the dose estimate as an index of risk. JAMA 1977; 238:500.
- Rumack BH, Matthew H. Acetaminophen poisoning and toxicity. Pediatrics 1975; 55:871.
- Douglas, DR, Smilkstein, MJ, Rumack, BH. APAP levels within 4 hours: Are they useful?. Vet Hum Toxicol 1994; 36:350.
- Gosselin S, Hoffman RS, Juurlink DN, et al. Treating acetaminophen overdose: thresholds, costs and uncertainties. Clin Toxicol (Phila) 2013; 51:130.
- Cheung L, Potts RG, Meyer KC. Acetaminophen treatment nomogram. N Engl J Med 1994; 330:1907.
- Cetaruk EW, Dart RC, Hurlbut KM, et al. Tylenol Extended Relief overdose. Ann Emerg Med 1997; 30:104.
- Kumar S, Rex DK. Failure of physicians to recognize acetaminophen hepatotoxicity in chronic alcoholics. Arch Intern Med 1991; 151:1189.
- Montero F. y Jimenez L. Intoxicación aguda por paracetamol. Intoxicaciones 2015; 128: 677-679.
- Underhill TJ, Greene MK, Dove AF. A comparison of the efficacy of gastric lavage, ipecacuanha and activated charcoal in the emergency management of paracetamol overdose. Arch Emerg Med 1990; 7:148.
- Spiller HA, Krenzelok EP, Grande GA, et al. A prospective evaluation of the effect of activated charcoal before oral N-acetylcysteine in acetaminophen overdose. Ann Emerg Med 1994; 23:519.
- Buckley NA, Whyte IM, O’Connell DL, Dawson AH. Activated charcoal reduces the need for N-acetylcysteine treatment after acetaminophen (paracetamol) overdose. J Toxicol Clin Toxicol 1999; 37:753.
- Smilkstein MJ, Knapp GL, Kulig KW, Rumack BH. Efficacy of oral N-acetylcysteine in the treatment of acetaminophen overdose. Analysis of the national multicenter study (1976 to 1985). N Engl J Med 1988; 319:1557.
- Heard K, Rumack BH, Green JL, et al. A single-arm clinical trial of a 48-hour intravenous N-acetylcysteine protocol for treatment of acetaminophen poisoning. Clin Toxicol (Phila) 2014; 52:512.
- Wang GS, Monte A, Bagdure D, Heard K. Hepatic failure despite early acetylcysteine following large acetaminophen-diphenhydramine overdose. Pediatrics 2011; 127:e1077.
- Smilkstein MJ, Bronstein AC, Linden C, et al. Acetaminophen overdose: a 48-hour intravenous N-acetylcysteine treatment protocol. Ann Emerg Med 1991; 20:1058.
- Smilkstein MJ, Knapp GL, Kulig KW, Rumack BH. Efficacy of oral N-acetylcysteine in the treatment of acetaminophen overdose. Analysis of the national multicenter study (1976 to 1985). N Engl J Med 1988; 319:1557.
- Green JL, Heard KJ, Reynolds KM, Albert D. Oral and Intravenous Acetylcysteine for Treatment of Acetaminophen Toxicity: A Systematic Review and Meta-analysis. West J Emerg Med 2013; 14:218.
- Schwarz E, Cohn B. Is intravenous acetylcysteine more effective than oral administration for the prevention of hepatotoxicity in acetaminophen overdose? Ann Emerg Med 2014; 63:79.
- Yip L, Dart RC. A 20-hour treatment for acute acetaminophen overdose. N Engl J Med 2003; 348:2471.
- Dart RC, Rumack BH. Patient-tailored acetylcysteine administration. Ann Emerg Med 2007; 50:280.
- Betten DP, Cantrell FL, Thomas SC, et al. A prospective evaluation of shortened course oral N-acetylcysteine for the treatment of acute acetaminophen poisoning. Ann Emerg Med 2007; 50:272.
- Daly FF, O’Malley GF, Heard K, et al. Prospective evaluation of repeated supratherapeutic acetaminophen (paracetamol) ingestion. Ann Emerg Med 2004; 44:393.
- Daly FF, Fountain JS, Murray L, et al. Guidelines for the management of paracetamol poisoning in Australia and New Zealand–explanation and elaboration. A consensus statement from clinical toxicologists consulting to the Australasian poisons information centres. Med J Aust 2008; 188:296.
- Keays R, Harrison PM, Wendon JA, et al. Intravenous acetylcysteine in paracetamol induced fulminant hepatic failure: a prospective controlled trial. BMJ 1991; 303:1026.
- Woodhead JL, Howell BA, Yang Y, et al. An analysis of N-acetylcysteine treatment for acetaminophen overdose using a systems model of drug-induced liver injury. J Pharmacol Exp Ther 2012; 342:529.
- Riggs BS, Bronstein AC, Kulig K, et al. Acute acetaminophen overdose during pregnancy. Obstet Gynecol 1989; 74:247.
- McElhatton PR, Sullivan FM, Volans GN. Paracetamol overdose in pregnancy analysis of the outcomes of 300 cases referred to the Teratology Information Service. Reprod Toxicol 1997; 11:85.
- Horowitz RS, Dart RC, Jarvie DR, et al. Placental transfer of N-acetylcysteine following human maternal acetaminophen toxicity. J Toxicol Clin Toxicol 1997; 35:447.
- Burkhart KK, Janco N, Kulig KW, Rumack BH. Cimetidine as adjunctive treatment for acetaminophen overdose. Hum Exp Toxicol 1995; 14:299.
- Wu ML, Tsai WJ, Deng JF, Yang CC. Hemodialysis as adjunctive therapy for severe acetaminophen poisoning: a case report. Zhonghua Yi Xue Za Zhi (Taipei) 1999; 62:907
- Gosselin S, Juurlink DN, Kielstein JT, et al. Extracorporeal treatment for acetaminophen poisoning: recommendations from the EXTRIP workgroup. Clin Toxicol (Phila) 2014; 52:856.
- Hernandez SH, Howland M, Schiano TD, Hoffman RS. The pharmacokinetics and extracorporeal removal of N-acetylcysteine during renal replacement therapies. Clin Toxicol (Phila) 2015; 53:941.
- Spooner, JB, Harvey, JG. Paracetamol overdose — Facts not misconceptions. Pharm J 1993; 251:706.

