Dolor Abdominal Agudo
Introducción, epidemiología y etiología
El dolor según la Asociación Mundial para el Estudio del Dolor (IASP) se define como una experiencia sensorial y emocional desagradable, asociada con un daño tisular, real o potencial, o descrita en términos de dicho daño [1].
El dolor abdominal agudo es un síntoma inespecífico, común a una serie de procesos y se aplica a aquellos pacientes que presentan dolor abdominal de comienzo gradual o súbito, sin una causa conocida al momento de su evaluación. Es por esto que constituye un desafío clínico para el médico de urgencia.
Es importante diferenciar el concepto de abdomen agudo de un cuadro de dolor abdominal. El abdomen agudo es un síndrome clínico que engloba a todo dolor abdominal de inicio reciente, con carácter de síntoma importante, que requiere un diagnóstico rápido y acertado ante la posibilidad de que se derive en un tratamiento quirúrgico urgente [2].
Según la literatura, el dolor abdominal constituye una causa común de consulta en el Servicio de Urgencia (SU), alcanzando entre el 7 y 10% de todas ellas [3,4]. Además, cabe destacar que el principal diagnóstico de alta, es el dolor abdominal inespecífico (alcanzando aproximadamente el 35% de las causas de dolor).
De aquellos pacientes que consultan en el SU por dolor abdominal, entre un 18 y un 30%, según la serie analizada, requiere de hospitalización; y entre un 8 y 10% de estos, son de resolución quirúrgica [4].
Tabla 1. Causas y prevalencia del dolor abdominal
| Causa de dolor abdominal | Prevalencia (%) |
| Inespecífico | 34,8 |
| Cólico renal | 11 |
| Apendicitis | 7,5 |
| Obstrucción abdominal | 6,7 |
| Colecistitis aguda | 6,1 |
| Patología ginecológica | 6,1 |
| Pancreatitis aguda | 4,3 |
| Enfermedad diverticular | 3,8 |
| Hernia | 3,4 |
| Otros | 6 |
Adaptada de Raúl Betancur et al. Dolor abdominal en Urgencia. Rev Hosp Clín Univ Chile 2013; 25: 232 – 8
En muchos casos, el diagnóstico diferencial es amplio, desde condiciones benignas hasta aquellas que amenazan la vida. Las causas de dolor abdominal agudo, incluyen, causas médicas, quirúrgicas, intraabdominales y extraabdominales. Los síntomas asociados a menudo carecen de especificidad y son frecuentes las presentaciones atípicas de enfermedades comunes. Todo lo anterior, hace para el clínico, aún más difícil la evaluación del paciente.
Los adultos mayores, los pacientes inmunosuprimidos y las mujeres en edad fértil, son un grupo de pacientes que representan un desafío especial para llegar al diagnóstico. Lo anterior se debe principalmente a la presentación atípica de muchas enfermedades, siendo oligosintomáticos, con síntomas inespecíficos y vagos en la mayoría de los casos (adultos mayores y pacientes inmunosuprimidos), retrasando así el diagnóstico de condiciones clínicas potencialmente letales. [5,6].
En la mujer en edad fértil, el embarazo es una condición que provoca cambios fisiológicos y anatómicos que afectan en la presentación clásica de enfermedades comunes.
Fisiopatología
En el abdomen existen nociceptores que responden a estímulos mecánicos y químicos. Estos están localizados en el músculo liso de las vísceras huecas, en la cápsula de algunas vísceras sólidas, el peritoneo parietal y el mesenterio. Los receptores de la mucosa visceral responden principalmente a estímulos químicos, mientras que otros nociceptores viscerales responden a estímulos químicos o mecánicos. El peritoneo visceral y el epiplón, carecen de receptores de dolor, lo que explica su insensibilidad [7].
El estiramiento es el principal estímulo mecánico involucrado en la nocicepción visceral, aunque la distensión, la contracción, tracción, compresión y torsión también se perciben.
Dentro de los estímulos químicos tenemos a la inflamación y a la isquemia, que pueden provocar dolor por diversos mecanismos, entre ellos: liberación de mediadores como serotonina, bradiquinina, histamina, sustancia P y prostaglandinas que actúan directamente sobre el sistema nociceptivo, así como cambios en la temperatura y pH (asociados al metabolismo anaerobio en el caso de la isquemia). A su vez, ambos fenómenos (isquemia e inflamación) son capaces de disminuir el umbral del dolor aumentando la intensidad de percepción. Otros factores también pueden modular la intensidad del dolor. Es así como, la ansiedad, depresión, dolor recidivante, inflamación y la isquemia, disminuyen el umbral del dolor; mientras que, la demencia, somnolencia, concentración y la estimulación simpática, lo aumentan [7].
Para términos de estudio podemos clasificar al dolor abdominal en tres tipos: dolor parietal, dolor visceral y dolor referido. El dolor parietal o somático, es aquel que se origina de los nociceptores que están ubicados en el peritoneo parietal. Es un dolor epicrítico, es decir, que se localiza exactamente en la zona estimulada, debido a que su inervación depende de nervios espinales, lo que permite una mejor ubicación del dolor al examen físico. El dolor visceral, en tanto, su origen se relaciona con la estimulación de nociceptores viscerales, ubicados en la musculatura lisa de la de las vísceras huecas. Este dolor es mal definido, de comienzo gradual e intensidad creciente debido a que su conducción se realiza a través de fibras C (conducción lenta). El dolor es de tipo variable y va desde un dolor sordo y urente, hasta un dolor tipo cólico. Usualmente se acompaña de síntomas vegetativos y como la inervación visceral alcanza ambos lados de la médula espinal, su localización se sitúa en la línea media [7].
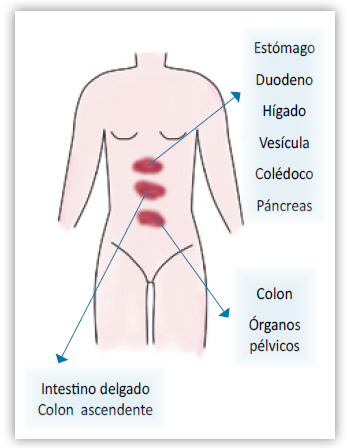
Figura 1. Localización del dolor visceral en función del origen embriológico del órgano afectado.
El dolor referido, es aquel dolor que se origina en una víscera pero que es percibido en un sitio distante del órgano afectado. Normalmente se encuentra en los dermatomas cutáneos que comparten el mismo nivel de la médula espinal por donde ingresan los inputs viscerales. Por ejemplo, los inputs nociceptivos de la vesícula biliar entran en la médula espinal de T5 a T10. Por tanto, el dolor de la vesícula inflamada puede ser percibido en la escápula [7].
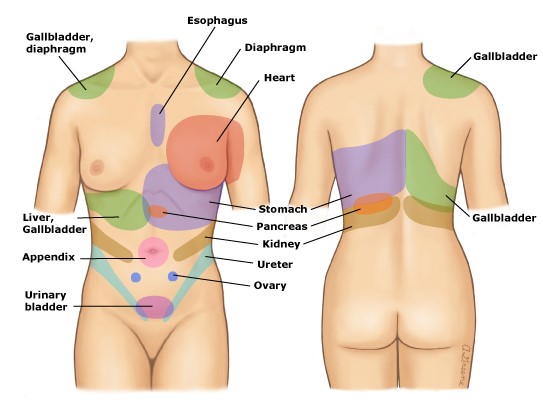
Figura 2. Patrones de dolor abdominal referido.
Diagnóstico y diagnósticos diferenciales
Valoración rápida.
Frente a un paciente que consulta en el SU por dolor abdominal agudo, deben establecerse prioridades:
1) Buscar síntomas y signos que denoten inestabilidad hemodinámica
2) Manejo del dolor
3) Discernir si se trata de problema médico o quirúrgico
4) Realizar estudio etiológico.
Para fines de estudio estos ítems se analizarán por separado, pero en la realidad se llevan a cabo de forma paralela [2].
Uno de los principales objetivos de la valoración inicial es pesquisar a aquellos pacientes que se presentan con cuadros potencialmente letales, para realizar un diagnóstico oportuno, y de esta forma, iniciar un manejo precoz.
Los pacientes que se presentan con inestabilidad hemodinámica, corresponden a una emergencia médica por lo que requieren de un manejo activo que incluye la administración de fluidos y drogas vasoactivas (según respuesta clínica), para mantener una PAM > 65 mmHg, y así, asegurar la perfusión de órganos vitales [8].
El diagnóstico etiológico del síntoma “dolor abdominal” es muy variado. Es por esta razón que es imprescindible realizar una historia clínica detallada y un examen físico acucioso, para llegar al diagnóstico definitivo.
Anamnesis:
Dentro de la anamnesis, es importante indagar sobre antecedentes personales del paciente (historia médico-quirúrgica), y los fármacos utilizados (ejemplo: anticoagulantes, anticonceptivos, antibióticos, corticoides y AINEs, opiáceos, etc) [2,9].
Características del dolor: Este ítem es transversal para cualquier tipo de dolor e incluye las siguientes características, que apoyan o descartan algunos diagnósticos:
- Tipo de dolor: cólico (de carácter ondulante, con fases de gran intensidad seguidas de calma aparente. Indica distensión de la fibra muscular lisa), continuo o variable (dolor persistente, que sugiere distensión de vísceras abdominales, procesos inflamatorios o trastornos isquémicos).
- Intensidad del dolor: leve, moderada o severa. Se puede evaluar con la Escala de Visual Análoga (EVA).
- Forma de inicio: Según el tiempo en que el dolor abdominal alcanza su máxima intensidad, se pueden clasificar en: inicio súbito, en unos pocos segundo alcanza la máxima intensidad (es característico de la irritación peritoneal o de la isquemia intestinal aguda); inicio insidioso, tarda minutos u horas en alcanzar el peak de dolor, condiciones como el cólico biliar o la colecistitis aguda tienen este patrón de inicio.
- Localización del dolor: Para fines prácticos, el abdomen se divide en nueve cuadrantes trazando dos líneas imaginarias que en su extremo superior son la continuación de las líneas torácicas medioclaviculares que hacia abajo llegan a los extremos laterales del pubis, y dos líneas horizontales, pasando la primera por el punto inferior del reborde costal a cada lado (10ª costilla), y la segunda, por las crestas ilíacas anterosuperiores. Es así como se forman en la parte superior (de derecha a izquierda) hipocondrio derecho, epigastrio e hipocondrio izquierdo; en la porción media (de derecha a izquierda), flanco derecho, región periumbilical y flanco izquierdo; y finalmente en la parte baja (de derecha a izquierda), fosa iliaca derecha, hipogastrio y fosa iliaca izquierda. Por ejemplo un dolor abdominal que se localiza en el hipocondrio derecho, podría corresponder a una patología biliar, mientras que uno que se localiza en la fosa iliaca izquierda puede corresponder a una diverticulitis aguda.
- Irradiación: Corresponde a la propagación del dolor, sin modificación del asentamiento inicial. Es característicos de los dolores producidos por la distensión de la fibra muscular lisa y procesos inflamatorios.
- Evolutividad del dolor: El dolor abdominal puede disminuir o aumentar conforme pasa el tiempo, adquirir un carácter diferente (desde dolor tipo puntada a un dolor abdominal difuso), migrar, comprometer la hemodinamia del paciente, entre otras cosas. Ejemplo de esto es la apendicitis aguda, que puede iniciarse en el epigastrio, luego migra hacia fosa iliaca derecha, y si el cuadro se complica, desde un dolor localizado, puede transformarse en un dolor difuso que refleja irritación peritoneal generalizada.
- Actitud antiálgica: Corresponde a la actitud del paciente frente al dolor abdominal y puede orientar el proceso diagnóstico. Por ejemplo, un paciente que permanece inmóvil probablemente este cursando un cuadro grave como isquemia intestinal aguda. También está el paciente agitado que no logra adoptar una posición que alivie el dolor (orienta a distensión de la fibra muscular), característico del cólico renal. Clásicamente se describe la posición mahometana (con la cadera y rodillas flexionadas hacia el pecho) como signo de pancreatitis aguda.
- Síntomas acompañantes: Es importante indagar sobre los síntomas acompañantes al dolor abdominal. Náuseas, vómitos (alimentarios, biliosos, explosivos, profusos, hematemesis, fecaloideos, etc.), fiebre (mantenida o intermitente), características de las deposiciones (deposiciones formadas, diarrea, melena, hematoquezia, etc), síntomas urinarios (orinas turbias o de mal olor, tenesmo vesical, disuria, hematuria), dolor lumbar, aparición de lesiones en la piel, síntomas ginecológicos (amenorrea, metrorragia, leucorrea), entre otros síntomas asociados.
- Respuesta a la analgesia: Si la respuesta a analgesia ambulatoria es prácticamente completa, es poco probable que se trata de un cuadro grave o de resolución quirúrgica; en tanto que, si se trata de un dolor abdominal con respuesta parcial o francamente refractario a manejo analgésico, es probablemente un escenario grave que requiere manejo quirúrgico a la brevedad posible.
- Factores que agravan o disminuyen el dolor: Existen algunos cuadros clínico que se modifican tras la ingesta alimentaria, ejemplo de esto es la ulcera péptica que tras la ingesta, disminuye el dolor. [2,9]
Examen físico:
Este se inicia incluso antes que el paciente ingresa al box de atención. La cara del paciente, la actitud, la deambulación y la necesidad de ayuda de terceros para movilizarse, entre otras cosas, nos puede orientar a la gravedad del cuadro clínico.
Examen físico general:
Es importante evaluar el estado de conciencia del paciente, así como objetivar sus signos vitales (frecuencia cardíaca, frecuencia respiratoria, presión arterial, temperatura, saturación de oxígeno). Aunque la fiebre aumenta la sospecha de infección, los pacientes adultos mayores e inmunocomprometidos pueden ser incapaces de montar esta respuesta. Los adultos mayores son cuatro veces más propensos a presentarse con hipotermia frente a una infección intraabdominal que los pacientes más jóvenes [6]. Taquicardia asociada a hipotensión arterial generalmente representa una situación grave.
A continuación realizamos una inspección general del paciente. Dentro de los hallazgos podemos encontrar palidez de piel y mucosas (que asociado a hipotensión), puede estar en el contexto de shock, así como también ictericia que refleja compromiso hepatobiliar.
Examen físico segmentario:
Es primordial realizar un examen físico completo, pero con mayor énfasis en la región abdominal. Para fines de este artículo se detallará el examen físico abdominal.
1. Inspección: Permite objetivar un abdomen distendido, plano o excavado según sea el caso; la presencia de cicatrices de cirugías previas, así como también, la presencia de lesiones cutáneas. Puede haber equimosis periumbilical (signo de Cullen), o en los flancos (signo de Grey-Turner), que indican hemorragia intraperitoneal; lesiones vesiculares típicas de herpes zóster; lesiones petequiales de predominio en las extremidades inferiores que acompañan al síndrome de Schönlein-Henoch o signos de daño hepático crónico como telangectasias o circulación colateral. Pedirle al paciente que respire y ver el movimiento abdominal durante la respiración puede entregarnos mucha información. Un abdomen plano, inmóvil, tenso, que no se mueve durante el acto respiratorio, es una manifestación de irritación peritoneal difusa [2].
2. Auscultación: En la auscultación, es importante diferenciar los ruidos intestinales normales de los ruidos patológicos. Los ruidos intestinales se escuchan por dos minutos. Normalmente se oyen como gorjeos de tono medio y son entre dos y doce en dos minutos. La ausencia de estos ruidos más de dos minutos sugiere peritonitis. Ruidos de tono medio hiperactivos se asocian con sangre o inflamación dentro del tracto gastrointestinal. La completa ausencia de ruidos asociado a distensión abdominal, sugiere obstrucción intestinal. En presencia de un aneurisma de aorta abdominal (AAA), es posible auscultar un soplo [2].
3. Palpación: La palpación abdominal le permite al clínico identificar la localización y el grado de tensión y para detectar signos de irritación peritoneal, tales como resistencia involuntaria y rigidez. En general, se recomienda comenzar con una palpación suave y superficial, alejada del sitio de dolor que refiere el paciente y desde ahí extenderse en sentido horario u antihorario hacia la zona de máximo dolor. Una vez localizada el área de máximo dolor es posible realizar una palpación profunda (si no se logra con la palpación superficial), para identificar el foco de dolor, así como otras alteraciones (hepatomegalia, esplenomegalia, dilatación aórtica, vólvulo intestinal, masas abdominales de origen incierto, entre otras) [2,9].
Una vez comprobada la presencia o ausencia de una masa abdominal y contractura abdominal existen signos al examen físico que pueden apoyar nuestra hipótesis diagnóstica:
- Signo de Murphy: Se explora pidiendo al paciente que realice una inspiración profunda, mientras que el examinador coloca su mano derecha sobre el hipocondrio derecho. Cuando baja el diafragma, baja con él también el hígado y la vesícula, provocando dolor al paciente la palpación de estos órganos cuando están inflamados (ejemplo, colecistitis aguda).
- Signo de Blumberg: Se utiliza ampliamente para describir el dolor producido después de soltar súbitamente una compresión con la mano del examinador en cierta zona del abdomen. Si es positivo en el punto de Mac Burney (en la fosa iliaca derecha), es muy indicativo de apendicitis aguda.
- Signo de Rovsing: Se realiza presionando justo en el lado contralateral del punto de Mac Burney (en el lado izquierdo). Si el signo es positivo, se genera dolor en el lado derecho.
- Signo del obturador: Se flexiona la cadera en 90° y se realizan movimientos de rotación interna y externa. El signo es positivo si aparece dolor e indica que existe algún proceso inflamatorio asociado con el músculo obturando interno (Ejemplo, apendicitis aguda).
- Signo del psoas: El explorador coloca su mano sobre una de las fosas iliacas del paciente y el pide que levante la extremidad inferior ipsilateral extendida. Si existe un proceso inflamatorio en contacto con el músculo psoas, al contraerse este, el órgano queda pinzado entre la mano del examinador y el propio músculo, lo que ocasiona dolor. Es un signo muy útil en apendicitis aguda.
- Signo de Courvoisier-Terrier: Corresponde a la palpación de la vesícula. Sugiere la existencia de una neoplasia de vías biliares o de la cabeza del páncreas. También puede corresponder a un plastrón inflamatorio con obstrucción litiásica de la vía biliar principal.
- Signo de Carnett: Es un signo útil que permite distinguir entre dolor abdominal originado en la pared abdominal y dolor abdominal visceral. Consiste en presionar con el dedo en el punto doloroso del paciente y pedirle que contraiga la musculatura abdominal, flexionando la cabeza y el y tronco. Si el dolor aumenta o persiste, es un signo positivo y corresponde a un dolor de la pared abdominal. Si ocurre lo contrario, se trata de un dolor visceral. En un pequeño estudio se encontró que este signo tendría hasta un 95% de precisión para distinguir el dolor de la pared abdominal del visceral.
4. Percusión: Permite determinar la presencia de neumoperitoneo, líquido en la cavidad abdominal y la detección de gas intestinal. [2,9]
Al igual que lo que se describe en los párrafos anteriores, es importante realizar examen testicular en hombres y examen pélvico en mujeres con dolor abdominal bajo. No existen criterios preexamen pélvico que permitan al médico determinar si este examen proporcionará información útil [10].
El tacto rectal es una práctica obligada en pacientes que se presentan con dolor abdominal agudo, ya que el tercio inferior del abdomen está incluido en la pelvis. El examen rectal puede evidenciar una masa o una hemorragia gastrointestinal, sin embargo su utilidad es cuestionada en aquellos pacientes que se presentan con dolor abdominal indiferenciado y sin hemorragia gastrointestinal. [11,12].
En las poblaciones especiales, como los adultos mayores, el examen físico puede ser erróneo y no distinguir a pacientes con enfermedad grave. Esto se debe a los cambios en el sistema nervioso que afectan la percepción del dolor. La resistencia muscular o la tensión abdominal, pueden no estar presentes por la laxitud de la musculatura de la pared abdominal.
En el embarazo, las mujeres pueden tener un menor número de signos clínicos y pueden no mostrar signos peritoneales [13]. Esto puede ser una consecuencia del crecimiento gradual y el estiramiento de la cavidad peritoneal, que desensibiliza a la paciente embarazada a la irritación peritoneal [13].
Como se describía al inicio de este ítem, el examen físico debe ser completo. Así como existen causas abdominales de dolor abdominal, también están las extrabdominales. El hallazgo de una fibrilación auricular en el examen cardiovascular, puede aumentar la sospecha del diagnóstico de isquemia mesentérica. Un murmullo pulmonar disminuido, asociado a crépitos en el examen pulmonar, puede elevar la sospecha al diagnóstico de neumonía. La exploración de las articulaciones costovertebrales y el dolor asociado, podría corresponder a una pielonefritis.
Tabla 2. Causas intrabdominales de dolor abdominal agudo, según órgano afectado.
| Estómago y duodeno | Intestino grueso y apéndice | Aparato genital femenino |
| Úlcera péptica con penetración o perforación | Apendicitis aguda | Rotura o torsión de quiste ovárico |
| Vólvulo gástrico | Colitis infecciosa | Salpingitis aguda |
| Vías biliares y páncreas | EII | Embarazo ectópico |
| Colangitis | Megacolon | Rotura uterina |
| Colecistitis aguda | Diverticulitis | Endometritis |
| Pancreatitis aguda | Perforación | Piosalpinx |
| Hígado | Oclusión intestinal | Amenaza de aborto |
| Hepatitis aguda | Colitis isquémica | Retroperitoneo |
| Síndrome de Budd-Chiari | Bazo | Rotura o disección de aneurisma de aorta abdominal |
| Trombosis portal | Rotura esplénica | Hemorragia retroperitoneal |
| Infarto hepático | Infarto esplénico | Peritoneo |
| Absceso hepático | Problemas urológicos | Fiebre mediterránea familiar |
| Rotura de masa hepática (ej. quiste hidatídico) | Cólico renal | Peritonitis bacteriana espontánea |
| Intestino delgado | Pielonefritis | Mesenterio |
| Gastroenteritis | Absceso perirrenal | Linfadenitis mesentérica |
| Enfermedad inflamatoria intestinal (EII) | Torsión testicular | |
| Obstrucción intestinal | Retención urinaria | |
| Perforación | Prostatitis | |
| Isquemia intestinal | Pared abdominal | |
| Diverticulitis de Meckel | Hematomas de los músculos rectos |
Tabla 3. Causas extraabdominales de dolor abdominal agudo.
| Cardíacas | Hematológicas |
| Infarto e isquemia miocárdica | Anemia falciforme |
| Miocarditis | Anemia hemolítica |
| Endocarditis | Púrpura de Schönlein-Henoch |
| Insuficiencia cardíaca | Leucemia aguda |
| Torácicas | Toxinas |
| Neumonías basales | Reacciones de hipersensibilidad |
| Tromboembolismo e infarto pulmonar | Metales pesados y corrosivos |
| Neumotórax | Infecciosas |
| Empiema | Herpes zoster |
| Esofagitis | Osteomielitis |
| Espasmo esofágico | Fiebre tifoidea |
| Ruptura esofágica. | Misceláneas |
| Neurológicas | Contusión muscular, hematoma o tumor |
| Radiculitis | Síndrome abstinencia (narcóticos) |
| Epilepsia abdominal | Patologías psiquiátricas |
| Neurosífilis | Golpe de calor. |
| Metabólicas | |
| Uremia | |
| Diabetes Mellitus (cetoacidosis) | |
| Porfiria | |
| Insuficiencia suprarrenal aguda | |
| Hiperlipidemia | |
| Hiperparatiroidismo |
Tabla 4. Diagnóstico diferencial de dolor abdominal agudo, según gravedad.
| Condiciones que amenazan la vida de forma inmediata | Condiciones comunes |
| Aneurisma de aorta abdominal (AAA) | Gastrointestinales |
| Isquemia mesentérica | Apendicitis |
| Perforación del tracto gastrointestinal (incluye úlcera péptica, intestino, esófago o apéndice) | Enfermedades hepato-biliares (cólico biliar, colecistitis aguda, colangitis, hepatitis, absceso hepático) |
| Obstrucción intestinal | Pancreatitis aguda |
| Vólvulo | Diverticulitis aguda |
| Embarazo ectópico | Úlcera péptica activa |
| Desprendimiento de placenta | Hernia incarcerada |
| Infarto agudo al miocardio (IAM) | Gastroenteritis aguda y otras causas infecciosas |
| Ruptura esplénica | Complicaciones de la cirugía bariátrica |
| Enfermedad inflamatoria intestinal | |
| Peritonitis bacteriana espontánea | |
| Síndrome de intestino irritable. | |
| Genitourinarios | |
| Infección del tracto urinario/Pielonefritis | |
| Nefrolitiasis | |
| Torsión axenial | |
| Ruptura de quiste ovárico | |
| Preeclampsia | |
| Enfermedad inflamatoria pélvica. | |
| Absceso tubo-ovárico | |
| Endometriosis | |
| Torsión testicular |
Tabla 5. Causas de dolor abdominal agudo de acuerdo a la localización predominante del dolor
| Cuadrante superior derecho | Epigastrio | Cuadrante superior izquierdo |
| Hepatitis aguda | Ulcera gastroduodenal | Gastritis aguda |
| Colecistitis aguda | Gastritis aguda | Infarto esplénico |
| Colangitis aguda | Pancreatitis aguda | Absceso esplénico |
| Cólico biliar | Infarto agudo al miocardio (IAM) | Rotura esplénica |
| Pancreatitis | Pericarditis | Pancreatitis |
| Sindrome de Budd-Chiari | Rotura de aneurisma de aorta | Úlcera gastroduodenal perforada |
| Absceso hepático | Neumonía basal- Empiema | |
| Absceso subdiafragmático | Periumbilical | Pielonefritis aguda |
| Pielonefritis aguda | Apendicitis aguda (fase inicial) | |
| Neumonía basal- Empiema | Gastroenteritis | Cuadrante inferior izquierdo |
| Obstrucción intestinal | Diverticulitis | |
| Cuadrante inferior derecho | Rotura de aneurisma de aorta abdominal | Salpingitis |
| Apendicitis | Embarazo ectópico | |
| Salpingitis | Hipogastrio | Hernia inguinal |
| Endometriosis | Retención urinaria | Nefrolitiasis |
| Embarazo ectópico | Cistitis aguda | Síndrome intestino irritable |
| Hernia inguinal | Enfermedad inflamatoria intestinal | |
| Nefrolitiasis | Difuso | Torsión ovárica |
| Enfermedad inflamatoria intestinal | Isquemia mesentérica | Rotura de quiste ovárico |
| Adenitis mesentérica | Peritonitis difusa | |
| Rotura de quiste ovárico | Enfermedades sistémicas y endocrinometabólicas (ej. Cetoacidosis diabética) | |
| Torsión ovárica | Síndrome intestino irritable | |
| Ileocecitis por Yersinia | Obstrucción intestinal |
Pruebas diagnósticas
El diagnóstico etiológico del dolor abdominal agudo es, a menudo, eminentemente clínico, no requiriendo pruebas diagnósticas adicionales. En los casos en los que haya duda diagnóstica, el estudio etiológico se enfocará en la sospecha clínica. Es así como, la intensidad del estudio estará determinada por el estado hemodinámico del paciente. Si su situación es de inestabilidad hemodinámica, se solicitarán exámenes en extenso (laboratorio bioquímico e imágenes, según disponibilidad), que permitan llegar lo antes posible al diagnóstico. Mientras que en pacientes de bajo riesgo vital, se puede realizar una aproximación diagnóstica progresiva [14].
Exámenes complementarios
Estos exámenes (como se exponía anteriormente), solo se deben usar como un complemento y se deben solicitar conforme a una sospecha clínica. En un pequeño estudio prospectivo se evaluó la utilidad de las pruebas diagnósticas usadas en el servicio de urgencia en pacientes con dolor abdominal no traumático y se obtuvo como resultado que las pruebas condujeron a un cambio del diagnóstico más probable en un 37% de los sujetos y un cambio en la disposición en un 41% [15].
1. Exámenes de laboratorio
En un adulto sano, sin comorbilidades, los exámenes de laboratorio solo se deben solicitar para descartar una sospecha diagnóstica o en casos de abdomen agudo de etiología poco clara. En poblaciones especiales, adultos mayores por ejemplo, esta indicación es un poco más amplia, debido a que en muchas oportunidades no pueden entregar una historia completa. Aquellos pacientes que tienen enfermedades subyacentes importante (ej. Diabetes Mellitus, cáncer, VIH, daño hepático crónico, etc.), también se hace necesario la solicitud de pruebas de laboratorio.
A toda mujer en edad fértil, se hace indispensable realizar un test de embarazo (en sangre u orina) [16].
A continuación se describen algunas situaciones clínicas en las que los exámenes de laboratorio ayudan a discernir el diagnóstico.
En pacientes diabéticos, es importante conocer el estado glicémico y poder excluir el diagnóstico de cetoacidosis diabética. Además, si el paciente está hiperglicémico, la medición de los electrolitos plasmáticos permite evaluar la gravedad de la enfermedad.
En pacientes con la sospecha clínica de apendicitis aguda a menudo se solicita un hemograma con recuento de leucocitos, que puede estar elevado hasta en el 80% de los pacientes [17]. Sin embargo, hasta un 70% de los pacientes con dolor abdominal agudo por otra causa en el cuadrante inferior derecho, presenta elevación de los leucocitos [18]. Cabe destacar que en pacientes adultos mayores o inmunocomprometidos con abdomen agudo se pueden presentan con recuento de leucocitos normales [19], mientras que las pacientes embarazadas sanas, pueden cursar con leucocitosis [19].
Los pacientes con dolor abdominal alto o medio clínicamente significativo deben contar con mediciones de enzimas hepáticas y pancreáticas. La amilasa pancreática no es sensible ni específica de pancreatitis aguda y se puede elevar en otros cuadros clínicos como perforación de úlcera péptica o isquemia mesentérica. La lipasa es más sensible y específica de este cuadro, pero también puede presentarse una elevación en otras situaciones. La elevación de los niveles normales de bilirrubina y de fosfatasas alcalinas no es habitual en la colecistitis aguda no complicada.
El análisis de orina puede proporcionar información útil, pero también puede ser engañoso. La presencia de piuria, proteinuria y hematuria sugiere el diagnóstico de una infección del tracto urinario (ITU), pero estos hallazgos también pueden estar presentes con apendicitis aguda o cualquier proceso inflamatorio que ocurre adyacente al uréter. Alrededor del 20 al 48% de los pacientes con apendicitis aguda tienen hematíes, leucocitos o bacterias en la orina [20,21]. Es de destacar que muchos pacientes de edad avanzada tienen piuria crónica leve. La hematuria puede estar presente en hasta el 87% de los pacientes con AAA, que puede conducir a un diagnóstico erróneo de la nefrolitiasis [22].
2. Electrocardiograma:
Es un examen esencial en la evaluación de un paciente con dolor abdominal alto (principalmente epigástrico), que presenta factores de riesgo para una cardiopatía coronaria, y en aquellos en que se sospecha presentación atípica de un síndrome coronario agudo (pacientes diabéticos y adultos mayores)[10].
3. Radiografía de abdomen simple:
Su utilidad está limitada principalmente al diagnóstico de complicaciones (ejemplo, neumoperitoneo en perforación de víscera hueca; nivel hidroaéreo y edema de asas en obstrucción intestinal). Es por esta razón que su uso ha sido sustituido por estudios con mayor sensibilidad y especificidad como la tomografía computada (TC) de abdomen.
4. Ecotomografía abdominal:
Es el examen de elección ante la sospecha de patología biliar y/o ginecológica [9,23]. Uno de los protocolos más usados en el servicio de urgencia es el Focused Abdominal Sonography for Trauma (FAST), el cual, en manos de un operador entrenado permite descartar complicaciones graves en pacientes politraumatizados como por ejemplo hemoperitoneo. Dentro de sus usos, además, está la evaluación inicial para los pacientes inestables con sospecha de rotura de aneurisma de la aorta abdominal [24].
5. Tomografía computada (TC) de abdomen:
Es el estudio de elección en la evaluación del dolor abdominal indiferenciado [25]. Aproximadamente dos tercios de los pacientes que acuden al servicio de urgencias con dolor abdominal agudo tienen una enfermedad que puede ser diagnosticada por TC [26]. Un estudio retrospectivo pequeño encontró que la TC diagnostica correctamente la causa del dolor en los pacientes con un «abdomen agudo» en el 90% de los casos, en comparación con el 76% de los casos diagnosticados correctamente por la historia y examen físico por sí solos [27]. TC es particularmente útil en los ancianos, estableciendo o sugiriendo el diagnóstico en el 75% de los casos y el 85% de las condiciones quirúrgicas emergentes [5].
Además, la TC es un excelente estudio para definir el tamaño de la aorta y la extensión del aneurisma en pacientes con aneurisma de aorta abdominal estables. También puede identificar hemorragia retroperitoneal. La TC no está limitada por gas intestinal o la obesidad y tiene una sensibilidad de casi el 100% en el diagnóstico de AAA.
Una modalidad muy útil de la TC es la angioTC. Una alternativa no invasiva a la clásica angiografía en el diagnóstico de isquemia mesentérica [28]. Además la angioTC es útil en la evaluación de hemorragia digestiva con la capacidad de detectar tasas de sangrado de 0,3 ml/min.
6. Angiografía y resonancia:
Son exámenes de escasa utilidad en el servicio de urgencia, debido a su mayor dificultad técnica, mayores tiempos de realización y se encuentran menos disponibles [3,23].
7. Lavado peritoneal diagnóstico:
La indicación de este procedimiento es bastante puntual y puede evitar una laparotomía de urgencia. Se realiza a todo paciente politraumatizado con clínica de shock hipovolémico, sin que pueda determinarse el origen de la pérdida hemática, cuando la ecografía de urgencia no está disponible o no es determinante. Está contraindicado en coagulopatías, embarazadas, pacientes con clara indicación de intervención quirúrgica de emergencia y en enfermos con sospecha de adherencias por intervenciones anteriores. Si la punción es «roja» (sangre que no se coagula) debe procederse a laparotomía urgente; y si es «blanca» o «rosa» (líquido sanguinolento) requiere observación hospitalaria con control del hemoglobina cada 2-4 horas, y otras pruebas de imagen, como TC abdominal. [2]
Algunos diagnósticos diferenciales de dolor abdominal agudo.
1. Apendicitis aguda
Dolor de carácter continuo y progresivo que aumenta con los movimientos respiratorios, de intensidad moderada a severa, que tiene una evolución característica, primero se localiza en epigastrio o periumbilical, migrando a FID, donde se hace persistente.
Síntomas acompañantes como náuseas, vómitos y fiebre (leve a moderada), puede observarse con frecuencia.
Al examen físico destaca, abdomen doloroso en FID con signo de Blumberg (+). También pueden estar positivos los signos del psoas y de Rovsing. En etapas avanzadas de la enfermedad, puede presentarse con “abdomen en tabla”, que refleja irritación peritoneal difusa y peritonitis.
Los exámenes de laboratorio, como leucocitosis en el hemograma apoyan el diagnóstico, pero un hemograma normal no lo descarta (ej. Adultos mayores o inmunocomprometidos).
En general no se requiere de estudio de imágenes para confirmar el diagnóstico, sin embargo, ante duda etiológica un TC de abdomen sería el examen de elección [2].
2. Colecistitis aguda
Dolor y espasmo muscular localizado en epigastrio e hipocondrio derecho, a menudo con irradiación hacia la espalda. Puede acompañarse de compromiso del estado general, fiebre (leve a moderada, se hace necesario descartar el cuadro de colangitis aguda), náuseas y vómitos.
En los exámenes de laboratorios, puede encontrarse leucocitosis, y en ocasiones elevación de las pruebas hepáticas (por contigüidad con el hígado).
El examen diagnóstico de elección es la ecotomografía abdominal [2,9].
3. Pancreatitis aguda
Dolor de inicio súbito e intensidad rápidamente progresiva, habitualmente localizado en epigastrio que característicamente describe una irradiación en faja hacia posterior. Se alivia en posición “mahometana”
Existe el antecedente de litiasis biliar, úlcera péptica o alcoholismo.
En los exámenes de laboratorio se observa característicamente, hiperamilasemia y elevación de la lipasa (elevación de tres veces el valor normal es criterio diagnóstico.
Ante duda diagnóstica y analítica normal se puede solicitar un TC de abdomen para confirmar el diagnóstico [9].
4. Diverticulitis
Dolor tipo cólico, que luego se hace continuo, habitualmente localizado en fosa iliaca izquierda (FII) y que empeora con la defecación. Puede asociarse a fiebre (39-40°C) y a diarrea inicialmente.
Más frecuente en mujeres mayores de 60 años.
En el examen físico puede palparse empastamiento o masa en FII, con signos localizados de irritación peritoneal. En etapas avanzadas puede presentarse como peritonitis difusa.
En los exámenes destaca leucocitosis con desviación izquierda.
El estudio con imágenes no se solicita de regla, excepto cuando se sospecha una complicación asociada [2].
5. Obstrucción intestinal
Se caracteriza por dolor abdominal tipo cólico (continuo si existe estrangulación y peritonitis), vómitos (con mayor frecuencia en obstrucción intestinal alta), distención abdominal (mayor en obstrucción intestinal baja) y ausencia de expulsión de gases y eliminación de deposiciones.
En el examen físico se aprecia distención abdominal y es posible palpar una masa. Los ruidos abdominales pueden estar o no presentes.
El tacto rectal es fundamental para descartar la presencia de fecaloma o masas neoplásicas. Siempre hay que buscar la presencia de hernias abdominales.
La evaluación inicial además de la analítica de laboratorio, se realiza con una radiografía de abdomen simple (preferiblemente de pie), que entrega información valiosa que puede apoyar la sospecha diagnóstica. El TC de abdomen es una alterativa con mayor sensibilidad y especificidad (pero no siempre disponible), y que en ocasiones entrega un probable diagnóstico etiológico [2].
6. Perforación de víscera hueca
Se presenta como un dolor de inicio súbito, generalmente epigástrico o generalizado, irradiado a menudo al hombro (por irritación diafragmática). Aumenta con los movimientos y las maniobras de valsalva. Es una emergencia quirúrgica.
En el examen físico, se observa un paciente grave, sudoroso y pálido, con abdomen “en tabla” y dolor difuso a la palpación. Además, signo de Blumberg (+), y pérdida de la matidez hepática.
En las pruebas radiológicas el signos que hay que buscar es el neumoperitoneo, que se observa como aire subdiafragmático en la radiografía simple de abdomen de pie.
En los exámenes de laboratorio, puede haber leucocitosis e hiperamilasemia [2,9].
7. Isquemia mesentérica
Debe sospecharse en pacientes de edad avanzada, en tratamiento con digitálicos, diuréticos, antiagregantes plaquetarios, fundamentalmente si presentan arritmias cardíacas. Corresponde a una emergencia quirúrgica.
Se caracteriza clínicamente por dolor difuso intenso, de inicio más o menos súbito. Se puede acompañar de náuseas y vómitos, y hematoquecia o melena.
El examen físico, que en un inicio puede ser normal, revela un abdomen distendido, con timpanismo difuso (íleo paralítico) y ausencia de signos peritoneales hasta fases tardías. Finalmente, se suman signos de hipoperfusión periférica.
El estudio de imágenes de elección es el angioTC.
El tratamiento es siempre quirúrgico [2,9].
Criterios de ingreso hospitalario
Todos los pacientes con dolor abdominal agudo que se presentan con inestabilidad hemodinámica, y se establece que la causa es de resolución quirúrgica, deben recibir estabilización inicial y tiene indicación de intervención quirúrgica de urgencia. En tanto, aquellos pacientes en que se descarta la causa quirúrgica pero que se encuentran hemodinámicamente inestables deben ingresar a una unidad de cuidados intermedios (o unidad de cuidados intensivos), para manejo específico de la causa y monitorización estricta.
Los pacientes con dolor abdominal agudo pero sin repercusión hemodinámica en los que, después del estudio inicial en el área de urgencias (incluida la evaluación por el cirujano), no pueda determinarse si existe una causa quirúrgica, deben ingresar en el área de observación para completar el estudio y reevaluar. Especial atención se debe tener con aquellos pacientes que están bajos los efectos del alcohol u otras drogas, en tratamiento con corticoides o inmunocomprometidos, ya que la clínica puede estar enmascarada [2].
Manejo.
El manejo del dolor abdominal agudo tiene pilares:
- Medidas generales
- Estabilización hemodinámica
- Manejo del dolor
- Tratamiento específico de la causa subyacente (incluye tratamiento antibiótico en casos seleccionados).
1) Medidas generales:
Entre las medidas generales tenemos:
– Régimen cero
– Descompresión gastrointestinal, si es necesaria, con sonda nasogástrica en los casos de obstrucción intestinal alta.
– Administración de antieméticos (ej. metoclopramida), en casos de vómitos a repetición como en la pancreatitis aguda, si la sonda nasogástrica no está indicada.
– Instalación de sonda Foley en caso de retención aguda de orina o casos graves para monitorización de la diuresis [2].
2) Estabilización hemodinámica:
Corresponde a la administración de fluidos y drogas vasoactivas (en casos graves), para asegurar una presión arterial suficiente para mantener la perfusión de órganos vitales. Dentro de las medidas se destacan las siguientes:
– Instalación de vía venosa periférica, preferentemente con un catéter central de inserción periférica (PICC) y administrar cristaloides en volúmenes de 20-30 ml/kg, agregando norepinefrina (en pacientes en shock), para obtener una PAM sobre 65 mmHg. La cantidad y tipo de solución se modifican según la situación clínica del paciente y la enfermedad de base.
– Corrección del desequilibrio hidroelectrolítico, y si fuera necesario aporte de hemoderivados [2,8].
3) Manejo del dolor
En un tiempo, se creyó que la analgesia interfería con el proceso diagnóstico del paciente con dolor abdominal agudo. Sin embargo, en la actualidad eso está completamente desestimado y existen múltiples ensayos clínicos aleatorizados controlados, que desmienten esta noción. Los pacientes que están siendo evaluados por dolor abdominal agudo deben ser tratados con analgésicos de acuerdo a la gravedad del dolor [29,30]. Además, puede ayudar al diagnóstico, facilitando la anamnesis y examen físico, al reducir la ansiedad, y relajando la musculatura.
Dentro de los medicamentos de primera línea para el dolor abdominal agudo severo, están los opioides. La morfina en dosis de 0,05- 0,1 mg/kg vía endovenosa (dosis típica de adulto de 2 a 5 mg ev), administrado cada 15 minutos hasta que se controle el dolor es un enfoque razonable. Si se desea un agente de acción más corta, tenemos el fentanilo, que permite titular su respuesta y eventualmente su retiro en el corto plazo si fuera necesario. Asociados a los opioides generalmente se utilizan otros fármacos como AINEs o antiespasmódicos, según la sospecha clínica [8,14].
4) Tratamiento específico de la causa subyacente.
No es objetivo de este capítulo, explicar en detalle el manejo específico de las causas de abdomen agudo. A continuación se expone una tabla con las causas de abdomen agudo que requieren tratamiento quirúrgico urgente.
Tabla 6. Causas de abdomen agudo quirúrgico
| Rotura de aneurisma de aorta abdominal | Hemorragia intraperitoneal |
| Disección aórtica abdominal | Hernia abdominal complicada |
| Apendicitis aguda | Obstrucción intestinal |
| Colecistitis aguda | Isquemia/necrosis mesentérica |
| Coledocolitiasis | Perforación de víscera hueca |
| Colangitis | Torsión anexial |
| Embarazo ectópico roto | Torsión testicular |
| Rotura esplénica | Vólvulo intestinal |
Conclusión.
El dolor abdominal agudo corresponde a un desafío diagnóstico para el médico de urgencia. Las causas incluyen, patologías médicas, quirúrgicas, intraabdominales y extrabdominales; y el clínico debe ser capaz de distinguir cuadros graves que amenazan la vida de manera inmediata (como la rotura de un aneurisma de aorta abdominal), para poder realizar un manejo oportuno, que en la mayoría de los casos requiere cirugía emergente.
Otro de los desafíos lo componen grupos especiales de pacientes. Estos son, los adultos mayores, inmunocomprometidos, mujeres en edad fértil, y embarazadas; que por sus características, en general tienen síntomas vagos e inespecíficos o debutan con presentaciones atípicas de la enfermedad. Es por lo anterior que una anamnesis detallada y un examen físico completo, pueden hacer la diferencia. Ejemplo de esto es el paciente diabético que se presenta al servicio de urgencia con dolor abdominal epigástrico. En este caso un ECG es mandatorio ante la sospecha clínica de un Síndrome Coronario Agudo de presentación atípica.
El médico no debe basarse en estudios complementarios para hacer un diagnóstico, pero debe usarlos como complemento. Cuando tras la evaluación inicial, existan dudas diagnósticas, el clínico puede solicitar exámenes de laboratorio como estudio de imágenes, para descartar o apoyar una sospecha diagnóstica. Estos deben solicitarse mesuradamente y conforme a la sospecha clínica. La evaluación precoz por los distintos equipos de médicos (cirujanos, gineco-obstetras, urólogos, etc), puede ser crítico para el paciente.
Bibliografía
[1] Loeser JD, Treede RD. El protocolo IASP de Kyoto de terminología de dolor básica. Dolor 2008:137:473–7.
[2] Jimenez L., Montero F. Urgencias del aparato digestivo. Dolor abdominal agudo. Medicina de urgencias y emergencias. 5ta edición 2015
[3] McNamara R, Dean A. Approach to acute abdominal pain. Emerg Med Clin N Am 2011;29:159 73
[4] Sebbane M, Dumont R, Jreige R, Eledjam J. Epidemiology of acute abdominal pain in adults in the emergency department setting. CT of the acute abdomen medical radiology. Springer 2011:3-13.
[7] Robert M Penner. BSc, MD, FRCPC, MSc Mary B Fishman, MD Sumit R Majumdar, MD, MPH Causes of abdominal pain in adults. Uptodate, 2016 (www.uptodate.com)
[8] Betancur R. et al. Dolor abdominal en urgencia Rev Hosp Clín Univ Chile 2013; 25: 232 – 8.
[9] Marx J, Hockberger R. Rosen´s Emergency Medicine – Concepts and clinical practice. 8th edition, Elsevier, 2013:223-31.
[10] Kamin RA, Nowicki TA, Courtney DS, Powers RD. Pearls and pitfalls in the emergency department evaluation of abdominal pain. Emerg Med Clin North Am 2003; 21:61.
[11] Quaas J, Lanigan M, Newman D, et al. Utility of the digital rectal examination in the evaluation of undifferentiated abdominal pain. Am J Emerg Med 2009; 27:1125.
[12] Manimaran N, Galland RB. Significance of routine digital rectal examination in adults presenting with abdominal pain. Ann R Coll Surg Engl 2004; 86:292.
[13] Sivanesaratnam V. The acute abdomen and the obstetrician. Baillieres Best Pract Res Clin Obstet Gynaecol 2000; 14:89.
[14] Kendall, JL, Moreira M. Evaluation of the adult with abdominal pain in the emergency department. Uptodate, 2016 (www.uptodate.com).
[15] Nagurney JT, Brown DF, Chang Y, et al. Use of diagnostic testing in the emergency department for patients presenting with nontraumatic abdominal pain. J Emerg Med 2003; 25:363.
[16] Ramoska EA, Sacchetti AD, Nepp M. Reliability of patient history in determining the possibility of pregnancy. Ann Emerg Med 1989; 18:48.
[17] Elangovan S. Clinical and laboratory findings in acute appendicitis in the elderly. J Am Board Fam Pract 1996; 9:75.
[18] Calder JD, Gajraj H. Recent advances in the diagnosis and treatment of acute appendicitis. Br J Hosp Med 1995; 54:129.
[19] Berry J Jr, Malt RA. Appendicitis near its centenary. Ann Surg 1984; 200:567.
[20] Paajanen H, Tainio H, Laato M. A chance of misdiagnosis between acute appendicitis and renal colic. Scand J Urol Nephrol 1996; 30:363.
[21] Puskar D, Bedalov G, Fridrih S, et al. Urinalysis, ultrasound analysis, and renal dynamic scintigraphy in acute appendicitis. Urology 1995; 45:108.
[22] Pomper SR, Fiorillo MA, Anderson CW, Kopatsis A. Hematuria associated with ruptured abdominal aortic aneurysms. Int Surg 1995; 80:261.
[23] Panebianco N, Jahnes K, Mills A. Imaging and laboratory testing in acute abdominal pain. Emerg Med Clin N Am 2011;29:175-93.
[24] Catán F. et al. Ecografía FAST en la evaluación de pacientes traumatizados. [REV. MED. CLIN. CONDES – 2011; 22(5) 633-639]
[25] Stoker J, van Randen A, Laméris W, Boermeester MA. Imaging patients with acute abdominal pain. Radiology 2009; 253:31.

